Ксантомы при системных заболеваниях
Различные варианты ксантом, включая туберозно-эруптивные и плоские, наблюдаются у пациентов с моноклональными гаммопатиями, множественной миеломой, лимфомой и различными формами лейкозов. Известно, что иммуноглобулины могут присоединяться к плазменным липопротеинам и в некоторых случаях значительно замедлять клиренс остаточных хиломикронов и ЛОНП, вызывая комбинированную гиперлипидемию или дисбеталипопротеинемию, а также способствовать отложению липидов во многих тканях организма, включая кожу. Лечение состоит из терапии основного заболевания и назначения фенофибратов.
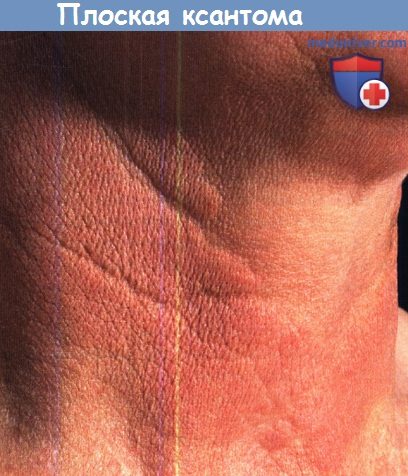
Длительная обструкция желчных протоков приводит к накоплению холестерина в сыворотке крови. Причиной такого состояния является первичный билиарный цирроз печени или вторичная закупорка желчных путей. Повышено содержание сывороточного холестерина в неэтерифицированном виде. Длительная гиперхолестеринемия может привести к развитию плоских ксантом (бежево-оранжевые бляшки на кистях, стопах и туловище), ксантелазм и иногда туберозных ксантом. Длительная билиарная обструкция манифестирует желтухой, зудом и гиперпигментацией кожи. Лечение заключается в устранении причины обструкции. Сопутствующая терапия включает прием ионнообменных смол для профилактики зуда, а также трансплантацию печени при 4 стадии заболевания.
а) Эруптивные ксантомы. Эруптивные ксантомы могут быстро появляться и также быстро исчезать. Они связаны с тяжелой гипертриглицеридемией или умеренной гипертриглицеридемией, отягощенной неконтролированным диабетом или пероральным приемом эстрогенов. Эруптивные ксантомы также могут быть результатом других факторов, и поэтому важно исключить ожирение, злоупотребление алкоголем, сахарный диабет 2 типа и прием лекарств, вызывающих такие нарушения. К таким препаратам относятся ретиноиды, эстрогены и ингибиторы протеаз.
б) Синдром семейной хиломикронемии - краткий обзор:
- Хиломикронемия и гипертриглицеридемия часто проявляются эруптивными ксантомами.
- Хиломикронемия вызвана дефицитом липопротеинлипазы или аполипопротеина-С2.
- Вторичными причинами повышения хиломикронов являются ожирение, диабет, злоупотребление алкоголем, некоторые лекарственные препараты.
- К последним, провоцирующим подъем триглицеридов и вызывающим появление эруптивных ксантом, относятся пероральные ретиноиды, эстрогеновые препараты, ингибиторы протеазы.
- Существует очень невысокий риск коронарного атеросклероза.
- Лечение чаще всего основано на коррекции диеты.
в) Тяжелая гипертриглицеридемия (иногда называемая гиперлипидемией I типа по Фредериксону). Пациентов с таким заболеванием обычно выявляют с детства или в молодом возрасте по высокому уровню триглицеридов плазмы > 1000 мг/дл. Обычно это вызвано дефектом липопротеинлипазы, но также может наблюдаться дефицит апоС-II или мутации в гене ApoA-V. Уровень холестерина плазмы обычно около 1/5-1/10 от уровня триглицеридов, включая холестерин остаточных липопротеинов, повышенный почти в два раза, прямой холестерин ЛНП, уровень которого менее 50 мг/дл, и холестерин ЛВП (обычно около 20 мг/дл).
У этих пациентов отмечается значительное повышение уровня хиломикронов и ЛОНП в плазме или сыворотке, что придает этим средам белый цвет. При измерении активности липопротеинлипазы в гепаринизированной плазме (забор плазмы через 10 минут после введения 100 ЕД гепарина на килограмм веса пациента, и соответственно центрифугирование и заморозка при -80 °С) обычно она очень низкая или отсутствует. Тем не менее, у некоторых пациентов причиной заболевания может являться дефицит активатора липопротеинлипазы, а именно апоС-П, или патология апоA-V, которые влияют на активность липопротеинлипазы.
У пациентов с тяжелой гипертриглицеридемией могут наблюдаться повторные эпизоды выраженной боли в животе, развитие рецидивирующего панкреатита и увеличение размеров печени из-за накопления триглицеридов в этих органах. У них могут также наблюдаться эруптивные ксантомы. При таком состоянии кровеносные сосуды имеют кремовую окраску (плазма молочного цвета, что можно наблюдать в ретинальных венах), но у пациентов обычно нет повышенного риска ИБС.
В целом, лечение выбора — это строгое ограничение жиров в пище (менее 15% калорий), но для достаточного поступления незаменимых жирных кислот необходимо употреблять растительное масло или капсулы с рыбьим жиром (1-2 в день). Фенофибраты могут помочь в том случае, если активность липопротеинлипазы снижена, поскольку известна способность фибратов повышать экспрессию и активность гена ЛПЛ. У детей доза воспроизведенного микронизированного фенофибрата составляет 67 мг/день, у взрослых она составляет 200 мг/день. Если манифестация заболевания произошла во взрослом возрасте, то обычно пациенты являются гетерозиготами по дефициту ЛПЛ или апоС-П, зачастую у них наблюдается ожирение и диабет. Иногда у женщин заболевание может быть усугублено пероральным приемом эстрогенных препаратов для лечения перименопаузальных симптомов.
Таким пациентам необходимо лечение, включающее низкокалорийную диету, богатую ненасыщенными жирными кислотами и с низким содержанием углеводов. При ожирении важно снижение веса, физические упражнения, регулярный контроль уровня глюкозы в крови у пациентов с диабетом. Если после лечения повышенного уровня триглицеридов их содержание стало ниже 300 мг/дл, а уровень холестерина ЛНП стал повышаться, в этой ситуации необходимо добавить статины для контроля уровня холестерина ЛНП.
г) Ксантомы у детей. Ксантомы редко встречаются у детей, поэтому всегда должны исследоваться. Проводится дифференциальный диагноз между гомозиготной формой семейной гиперхолестеринемии, фитостеролемией/ситостеролемией, церебросухожильным ксантоматозом (ЦСК) и синдромом Алажиля. Если лабораторные исследования выявляют гиперлипидемию в детском возрасте, существуют алгоритмы её лечения.
У детей синдром Алажиля является наследственным синдромом гипоплазии желчных путей, приводящим к повышению уровня холестерина сыворотки. У детей с синдромом Алажиля характерные черты лица с выступающим лбом, гипертелоризмом, острым подбородком и назальной дистрофией. При синдроме Алажиля сывороточный холестерин у молодых пациентов повышен, но может со временем снижаться. Примерно у 12% пациентов с синдромом Алажиля развивается цирроз печени. Лечение синдрома является медикаментозным, а при развитии цирроза необходима трансплантация печени. Ксантомы после трансплантации печени регрессируют.
д) Бородавчатая ксантома. Бородавчатые ксантомы обычно развиваются в ротовой полости и описаны в отдельной статье на сайте. Гистологически в удлиненных дермальных сосочках выявляют пенистые гистиоциты. Неслизистая бородавчатая ксантома является характерным признаком врожденной гемидисплазии с ихтиозиформной эритродермией и дефектами конечностей (CHILD-синдром). Показано, что мутации в гене 3β-гидроксистероиддегидрогеназы (мутировавший ген при CHILD-синдроме) имелись в двух случаях спорадической бородавчатой ксантомы. Такие образования были также описаны при других различных кожных заболеваниях, среди которых и буллезный эпидермолиз.
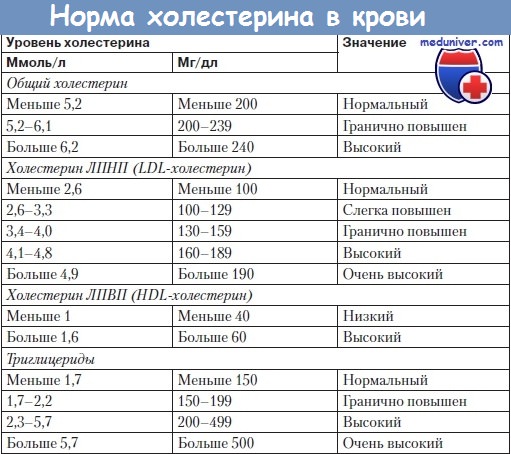
е) Исследование уровня липидов. При дерматологической диагностике причин ксантом и ксантелазм стандартным методом является исследование сывороточного или плазменного липидного профиля у пациента натощак. Это исследование представляет собой измерение концентрации общего холестерина, триглицеридов, холестерина ЛВП и подсчета холестерина ЛНП. Общий холестерин > 240 мг/дл и холестерин ЛНП > 160 мг/дл являются повышенными и связаны с высоким риском ИБС. Показатели общего холестерина < 200 мг/дл и холестерина ЛНП < 100 мг/дл классифицируются как оптимальные. Содержание триглицеридов >150 мг/дл считается повышенным, тогда как холестерин ЛВП <40 мг/дл является пониженным, и оба этих отклонения повышают риск ИБС.
Иногда у пациентов повышается уровень общего холестерина благодаря высокому уровню β-ситостерола (>225 рмоль/ммоль общего холестерина) и кампестерола (> 270 рмоль/ммоль общего холестерина), как при фитостеролемии, или повышенному уровню холестанола, как при церебросухожильном ксантоматозе. Такие виды патологии можно выявить только при измерении плазменных стеролов с помощью метода газовой хроматографии. Уровень триглицеридов >1000 мг/дл был классифицирован как значительно повышенный и связан с высоким риском панкреатита и появления эруптивных ксантом. Полное обследование пациентов с ксантомами включает всестороннее исследование метаболического профиля с сывороточным креатинином и печеночными ферментами, глюкозы натощак, гормонов щитовидной железы, белка мочи, липидного профиля натощак, липопротеина (а), апоЕ генотипирования и, соответственно, измерение β-ситостерола, кампестерола и холестанола.
Эти результаты позволяют сделать выводы о вторичных причинах патологии липидного обмена, особенно у пациентов с повышенным холестерином ЛНП (>160 мг/дл) или триглицеридов (> 150 мг/дл), либо пониженным уровнем холестерина ЛВП (<40 мг/дл).
Диабет и патология почек, особенно нефротический синдром, связаны с повышенным уровнем триглицеридов и пониженным холестерином ЛВП. Гипотиреоз и обструкция печеночных протоков (с повышенным уровнем щелочной фосфатазы) часто связаны с повышенным уровнем холестерина ЛНП. Гепатоцеллюлярная патология с повышением трансаминаз часто наблюдается у пациентов с гипертриглицеридемией. Пероральные эстрогены и прием алкоголя могут значительно повысить уровень триглицеридов и ЛВП, в то время как анаболические стероиды обычно заметно снижают уровень холестерина ЛВП. Если не выявлено вторичных причин, то можно предположить семейный характер заболевания, что подтверждает измерение липидов у родственников первой линии, особенно при наличии в семейном анамнезе ранней ИБС и/или ксантом у членов семьи.
ж) Лечение гиперлипидемии:
1. Изменение образа жизни. Образ жизни является ключевым в терапии нарушений жирового обмена. Повышенная физическая активность (минимум 30 минут ходьбы в день, занятия на велотренажере или другая нагрузка), а также контроль за весом являются очень важными для профилактики диабета, снижения триглицеридов, повышения уровня холестерина ЛВП. У пациентов с повышенным холестерином ЛНП и пациентов из группы высокого риска рекомендовано обращение к диетологу для определения индивидуальных ограничений в пище.
Назначение диеты включает ограничение насыщенных жиров до < 7% калорийности, уменьшения ненасыщенных жиров, ограничение холестерина в пище до < 200 мг/день, замещение животных жиров растительными и увеличение потребления рыбных продуктов. Это лучше всего достигается следующими способами:
(1) заменить сливочное масло мягким маргарином с ненасыщенными жирами (включая маргарин, насыщенный фитостеролами) и растительными маслами (особенно соевым и каноловым маслом);
(2) заменить цельное молоко и сметану 1%-ным или обезжиренным молоком;
(3) заменить красное мясо курицей, индейкой (белое мясо) или рыбой;
(4) заменить богатые жирами и сахаром десерты на фрукты, овощи и цельные зерна. Было показано, что замена животного жира растительным маслом чрезвычайно сильно влияла на снижение риска ИБС, полиненасыщенные масла снижали холестерин ЛНП и повышали обратный транспорт холестерина.
2. Лекарства. Лучшими средствами снижения холестерина ЛНП являются статины, за ними следует эзетимиб, и затем смолы. Фибраты, такие как фенофибрат, лучшие из имеющихся средств для снижения триглицеридов, за ними следует рыбий жир и ниацин. Ниацин в большей степени повышает ЛВП и снижает ЛП(а).
Видео урок лекарств для снижения холестерина крови
- Рекомендуем далее ознакомиться со статьей "Болезнь Фабри - эпидемиология, этиология, клиника, диагностика"
Редактор: Искандер Милевски. Дата публикации: 7.12.2018

