Кожа при боррелиозе Лайма: симптомы, клиника
Клиническое течение болезни Лайма обычно описывается по стадиям, аналогичным другому спирохетозному заболеванию, сифилису: ранняя локализованная, ранняя диссеминированная и поздняя диссеминированная. Локализованное заболевание следует за укусом инфицированного клеща и характеризуется мигрирующей эритемой с общими симптомами или без. Ранняя диссеминированная стадия болезни Лайма возникает в течение нескольких дней-недель после начала инфекции в виде многочисленных клинических проявлений, затрагивающих кожу, суставы, нервную систему и сердце. Поздняя диссеминированная стадия заболевания обычно представлена только у нелеченых пациентов через месяцы или годы и проявляется хроническими симптомами, локализованными чаще в коже, суставах и нервной системе. У небольшого числа пациентов развиваются хронические посттерапевтические синдромы. Они включают синдром антибиотикорезистентного артрита, вероятно, аутоиммунной природы, и независимую совокупность симптомов, подобных фибромиалгии и синдрому хронической усталости. Отношение этих поздних проявлений к инфекции В. burgdorferi до сих пор обсуждается.
Заболевания, вызываемые различными видами В. burgdorferi, в целом похожи, однако некоторые клинические проявления больше ассоциируются с отдельными видами микроорганизмов. Например, В. burgdorferi sensu stricto является наиболее артритогенной из трех видов боррелий. Поэтому артрит при болезни Лайма является самым частым симптомом поздней инфекции у североамериканских пациентов. Аналогичным образом, В. afzelii чаще всего вызывает поздние кожные проявления; некоторые дерматологические заболевания (например, хронический атрофический акродерматит и боррелиозная лимфоцитома) встречаются почти исключительно в Европе. И наконец, В. garinii, самая нейротронная из трех видов, вызывает широкий спектр неврологических нарушений.

I. Ранние кожные проявления болезни Лайма
а) Мигрирующая эритема (МЭ):
1. Клинические признаки. В ранних сообщениях говорилось об эритематозных поражениях у 50-80% пациентов с болезнью Лайма. Более поздние исследования показали меньшую частоту МЭ, вероятно, вследствие повышения уровня информированности населения. Лишь у небольшой части пациентов в анамнезе был выявлен клещевой укус в области поражения. Считается, что высыпания сами по себе являются признаком непосредственного наличия спирохет, это подтверждается сообщениями об аспирации и культивировании микроорганизмов из элементов кожной сыпи. МЭ развивается в течении 3-30 дней после укуса клеща (в среднем - 7 дней).
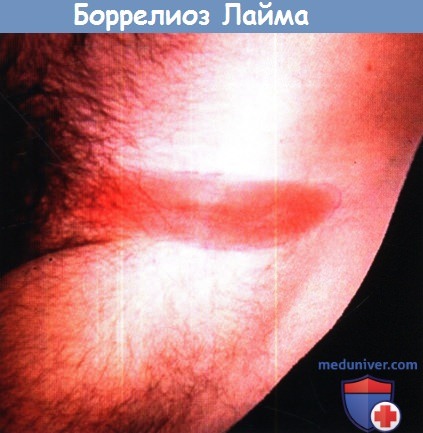
Мигрирующая эритема (МЭ) может иметь любую локализацию, но чаще всего — на нижних конечностях, в паховой или подмышечной областях у взрослых и на лице у детей (симптом «пощечины»), что отражает типичные зоны нападения клеща. Хотя гендерной предпочтительности заболевания в США не отмечено, в Европейских исследованиях сообщается о большей частоте среди женщин.
Кожные высыпания имеют характерный и патогномоничный вид распространяющейся вокруг укуса эритемы, с менее четким переходом между центральной зоной и периферией, чем между периферией и здоровой кожей. Граница обычно сливается и не пятнистая. Сообщалось о случаях не распространяющейся или даже линейной эритемы. В типичных случаях высыпания описываемые как «округлые», на самом деле чаще имеют форму «вытянутого овала, параллельного линиям меньшего напряжения кожи» (линии Лангера). При распространении наступает нарушение этой формы. Через несколько недель центр обесцвечивается, оставляя только круговую эритематозную границу.
При очень крупных высыпаниях можно видеть только часть границы эритемы.
Атипичные проявления могут иметь вид гомогенно эритематозной сыпи («тотально эритематозной») (10%), форм с выраженным центральным некрозом, высыпаний минимального размера (размер кольца мене 5 см при манифестации) (2%) и везикулярной сыпи (5%). МЭ сама по себе является бессимптомной, но 50% пациентов сообщают о небольшом покалывании или зуде. Системные проявления, присутствующие примерно у 50% пациентов, могут возникать до, во время или после появления классической сыпи.
Мигрирующая эритема (МЭ) имеет хороший прогноз, частично благодаря активации провоспалительных цитокинов, например, интерферона-гамма. МЭ обычно спонтанно излечивается, но может персистировать 6-12 месяцев; средняя продолжительность сыпи в США составляет около четырех недель.
Множественные МЭ поражения возникают у 1-17% пациентов. Считается, что учтенная частота множественных поражений выше в США (25-48%), чем в Европе (8% и менее). Пространственные отношения между множественными поражениями и первичным очагом указывают, что они могут быть следствием гематогенной диссеминации. Вторичные поражения МЭ в количестве от 2 до 80 обычно возникают вдали от первичного очага, меньше размерами и менее склонны к миграции (возникают колониями одинакового размера, цвета и формы) в сравнении с классической МЭ.52 Высыпания обычно бессимптомны и без лечения спонтанно разрешаются в течение недель или месяцев. Как и в области первичного очага, вторичная МЭ распространяется в течение дней или недель, превращаясь в сплошную и кольцевую эритему. Первичный очаг может при этом сохраняться, но чаще — не обнаруживается. Общие симптомы обычно тяжелее, чем при классической МЭ.
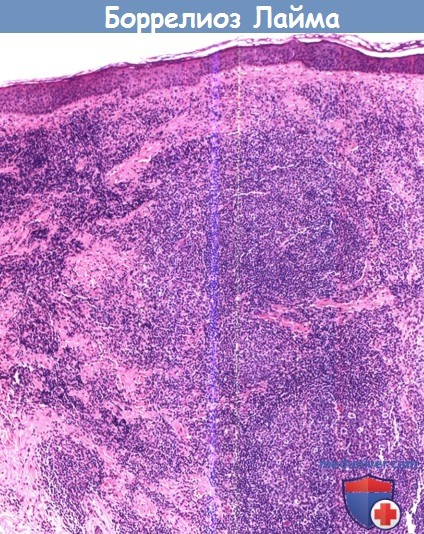
2. Патогистология. Патогистологические признаки варьируют в зависимости от области биопсии и давности поражения. Биопсия свежих поражений выявляет папиллярный отек дермы, смешанную инфильтрацию лимфоцитами, нейтрофилами, небольшое число плазматических клеток и эозинофилов. Биопсия старых поражений показывает периваскулярную и интерстициальную инфильтрацию лимфоцитами и плазматическими клетками. Помогает в диагностике выявление плазматических и тучных клеток в инфильтрате. Сообщается, что наличие плазматических клеток и эозинофилов в одном и том же образце наблюдается реже, чем присутствие этих клеток по отдельности.
При иммуногистохимическом исследовании обнаруживаются инфильтраты, состоящие из CD4+ Т лимфоцитов (в отличие от таковых, наблюдаемых при ВИЧ-инфекции, когда инфильтраты состоят преимущественно из CD8+ Т лимфоцитов вследствие CD4 лимфо-пении при ВИЧ-инфекции).
Патогистологические характеристики множественных поражений МЭ идентичны первичной МЭ.
3. Диагноз и дифференциальный диагноз. Диагноз МЭ обычно ставится на основании клинической картины у пациентов в эндемичных областях. При биопсии спирохеты лучше всего обнаруживаются в сосочковом слое дермы, и на этой стадии заболевания они могут иметь укороченную или продолговатую форму. Возбудители в случаях МЭ выявляются более эффективно с помощью новых модифицированных иммуногистохимических методов прямого обнаружения спирохет в образцах биопсии, таких как микроскопия с «плавающей» фокусировкой. Как чувствительность, так и специфичность этого метода более высокие, чем методов культурального анализа и полимеразной цепной реакции ПЦР.
Встречаются атипичные очаги,что расширяет спектр клинического дифференциального диагноза, в который включаются целлюлит, дерматофития, контактный дерматит и стойкая лекарственная реакция. В дифференциальный диагноз везикулезной МЭ входят реакция на воздействие ядовитого плюща, контактный дерматит, целлюлит, простой герпес и импетиго.
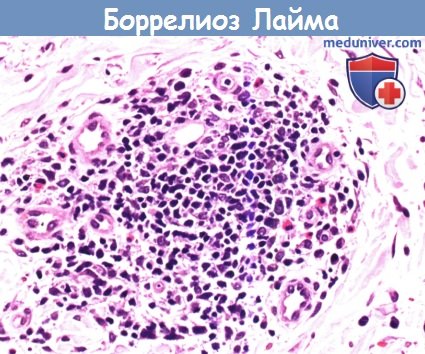
Плотный узловой периваскулярный инфильтрат из лимфоидных клеток с множеством плазматических клеток и несколькими эозинофилами в биоптате полученном на поздней стадии мигрирующей эритемы (гематоксилин и эозин, х40).
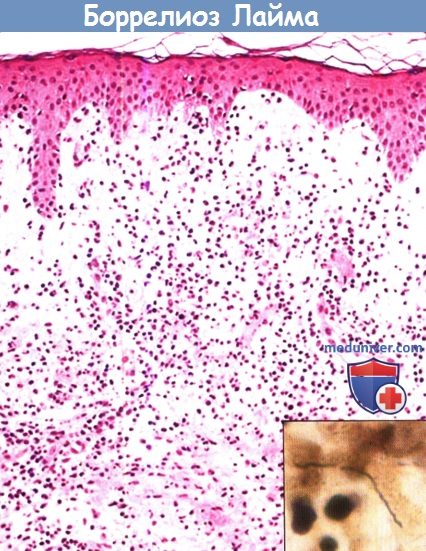
На вкладке — спирохеты в том же биоптате, окрашенные по методу Вартин-Старри (масляная иммерсия).
II. Поздние кожные проявления болезни Лайма
а) Хронический атрофический акродерматит (ХАА):
1. Клинические признаки. Наблюдается в основном у пожилых пациентов в Европе, имеет бессимптомное начало и, вероятно, некоторую гендерную предпочтительность — чаще заболевают женщины.' Сообщалось о редких случаях заболевания у детей. Временной интервал от инфицирования спирохетами до начала симптоматики ХАА оценить очень сложно. Большинство пациентов не помнят укуса клеща, который вызвал заболевание. Многолетняя выживаемость спирохет подкрепляется сообщениями о передаче заболевания от пациентов с ХАА даже через 20 лет.
Ранняя клиническая стадия двухфазового заболевания характеризуется воспалительной фазой. Воспалительная фаза проявляется синюшно-красноватым обесцвечиванием разгибательных поверхностей пальцев, ладоней, суставов и нижних конечностей.
Поражение суставов обычно охватывает локти и колени. Вблизи пораженных суставов могут наблюдаться синюшные пучки различной ширины. Сопутствующие симптомы включают подушкообразный («тестообразный») отек тыльной поверхности ладоней и стоп.
Чаще поражаются конечности, хотя также сообщалось об обширных поражениях туловища. Поражения обычно распространяются от дистальных к проксимальным отделам конечностей. Хотя эритема и отек вначале различаются по интенсивности («бугры и провалы»), считается, что на болезнь Лайма может указывать отек на тыльной стороне нижних конечностей.
Кожная атрофия, характерная для поздней стадии, не обязательно является следствием воспалительной фазы. Иногда наблюдается сосуществование обоих видов поражений на различных участках у одного и того же пациента. Атрофическая фаза характеризуется поражениями в виде «папиросной бумаги» и выступающими поверхностными венами.
2. Внекожные проявления. Примерно у 45% пациентов с ХАА присутствуют поражения центральной и периферической нервной системы. От 30 до 45% пациентов страдают полинейропатией, часто более выраженной на конечности с кожными проявлениями. Хроническое поражение костей и суставов, связываемое с персистированием спирохет в коже, чаще наблюдается у пациентов с длительным ХАА или не лечеными МЭ/ХАА и обычно ограничено вовлеченной в процесс конечностью. Характерным симптомом, наблюдающимся примерно у трети пациентов в одном из исследований, был отек или болезненность стопы или пятки. Другие симптомы включали подвывих небольших суставов, бурсит, артрит и кортикальное утолщение костей. У некоторых пациентов могут развиваться отдельные или множественные фиброзные поражения околосуставных тканей, особенно в области локтевого отростка.
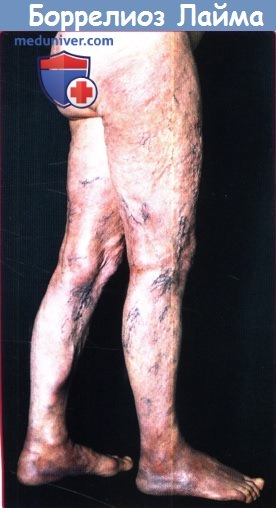
3. Патогистология. В очагах ХАА были обнаружены все три вида В. burgdorferi, патогенные для человека. Патогистологические характеристики биоптата различаются в зависимости от клинической стадии ХАА. В воспалительных высыпаниях обычно описывается три слоя: атрофичный эпидермис, зона интактного сосочкового слоя дермы и слой воспалительных клеток, состоящий из лимфоцитов и плазматических клеток. Наличие плазматических клеток в инфильтрате подтверждено, главным образом, исследованиями в Европе, в то время, как в американских исследованиях сообщается о незначительном присутствии или отсутствии плазматических клеток. Инфильтрат может быть глубоким с распространением в подкожную клетчатку. Иногда сообщается о поверхностном дерматите. Атипичные проявления включают наличие вакуолей, единичные или расположенные группами в различных слоях дермы. В то время, как одни исследователи считают их зрелыми адипоцитами, другие говорят о лимфатическом отеке, утверждая, что вакуоли чаще наблюдаются в биоптатах из областей с выраженным отеком. В поддержку последней гипотезы говорит отсутствие таких вакуолей в тех же местах после лечения.
Фенотипические исследования указывают, что лимфоциты в инфильтратах имеют в основном фенотип CD4, что соответствует концепции ХАА как проявления Т-клеточного иммунного ответа. Еще одно подтверждение концепции заключается в экспрессии в воспалительном инфильтрате молекул адгезии, таких как внутриклеточная молекула адгезии-1, на эндотелиальных клетках, лимфоцитах и базальных кератиноцитах. Хронизация поражений может частично объясняться снижением синтеза молекул главного комплекса гистосовместимости II класса на клетках Лангерганса.
3. Диагноз и дифференциальный диагноз. Выявление спирохет специальными красителями, новыми иммуногистохимическими методами, такими как микроскопия с плавающей фокусировкой или ПЦР, согласуется с инфекционной природой заболевания, что в дальнейшем подтверждается положительными серологическими данными. Серология очень помогает в диагностике ХАА. Последние имеют важное значение при диагностике ХАА. Антитела к В. burgdorferi выявляются почти у всех (100%) пациентов с ХАА, даже спустя годы после лечения.
ХАА, к сожалению, часто не диагностируется или интерпретируется неправильно. У лиц с соответствующим клиническим анамнезом манифестация связывается с нелеченой МЭ и/или неврологическими проявлениями. В одном исследовании анамнестические указания на МЭ, возникшую месяцами или годами ранее на том же месте, были обнаружены примерно у 18% пациентов. Дифференциальный диагноз приведен в таблице ниже.
б) Кожные склероборрелиозы:
1. Клинические признаки. Склеротические поражения кожи, клинически неотличимые от первичного склероатрофического лихена очаговой склеродермии, развиваются не только в связи с другими дерматоборрелиозами (примерно 10% пациентов с ХАА и боррелиозной лимфоцитомой) (см. «Редкие кожные проявления болезни Лайма»), но также и в отсутствие других кожных симптомов болезни Лайма.
Околосуставные («локтевые») фиброзные узелки, описанные в связи с ХАА, могут также возникать в отсутствие дермагоборрелиозов. Они обычно представляют собой твердые узелки на локтях, коленях и латеральных поверхностях пальцев вблизи суставов и, как считается, вызываются травмами, хирургическими вмешательствами и электромагнитным облучением.
Атипичные склеротические поражения, связанные с болезнью Лайма, включают прогрессирующую лицевую гемиатрофию (синдром Парри-Ромберга) и эозинофильный фасциит (синдром Шульмана). В поддержку инфекционной этиологии говорят клиническая схожесть кожных проявлений, укус клеща в анамнезе и, в редких случаях, анти-боррелиозные антитела и положительная культура, а также ПЦР в материале сыпи. Эозинофильный фасциит, связанный с боррелиозной инфекцией, получил название боррелиозный фасциит, что отражает инфекционную природу заболевания. Однако у пациентов с боррелиозным фасциитом эозинофилия в периферической крови, типичная для пациентов с болезнью Шульмана, отсутствует.
2. Патогистология. Общей чертой первичного склероатрофического лихена и сходного с очаговой склеродермией склероборрелиоза является обилие плазматических клеток в воспалительном инфильтрате. Атипичные гистологические наблюдения соответствуют картине склеротического слизистого отека с повышенным содержанием муцина дермы и пролиферацией фибробластов.
Патогистологическое исследование околосуставных фиброзных узелков выявляет относительно хорошо-ограниченные узелки из широких гиалинизрованных пучков коллагена с макрофагами и плазматическими клетками. Прилежащие капилляры могут быть закупорены такими же отложениями.
При прогрессирующей лицевой гемиатрофии и эозинофильном фасциите наблюдаются склероз дермы, утрата дериватов кожи и периваскулярная инфильтрация, состоящая, прежде всего, из лимфоцитов и плазматических клеток с разбросанными между ними гистиоцитами. При боррелиозном фасциите эозинофильная инфильтрация фасций не так выражена, как при «идиопатической» болезни Шульмана.
3. Диагноз и дифференциальный диагноз. В отсутствии других дерматоборрелиозов точный диагноз может быть установлен только при подтверждении инфекции в результате идентификации спирохет в срезах тканей (несмотря на значительное удаление от первичного очага укуса клеща, сообщалось об идентификации микроорганизма в околосуставных узелках), положительного посева или серологического исследования. Существуют противоречивые данные о склеротических проявлениях у пациентов со склеродермией или поражениях, схожих с первичным склероатрофическим лихеном. Хотя в некоторых сообщениях говорится о высокой частоте повышенных титров анти-боррелиозных антител (8 из 15 случаев), другие — свидетельствуют о минимальной частоте положительных серологических тестов.
в) Кожные атрофоборрелиозы:
1. Клинические признаки. Атрофические поражения, неотличимые от первичной анетодермии, могут также возникать при отсутствие других дерматоборрелиозов. Сопутствуя ХАА, эти поражения обычно возникают на периферии обширного очага.
2. Патогистология. В биоптатах атрофических или сходных с анетодермией поражений присутствуют аномальные эластические тканевые волокна с периваскулярной лимфоцитарной инфильтрацией, редкими гистиоцитами, нейтрофилами или эозинофилами. В гистологических срезах спирохет обнаружить очень сложно.
3. Диагноз и дифференциальный диагноз. Точный диагноз устанавливается при идентификации спирохет в срезах тканей, в положительных культурах или положительном серологическом исследовании в сочетании с соответствующей клинической картиной.
III. Редкие кожные проявления болезни Лайма
а) Кожный лимфоборрелиоз (В- и Т-клеточная лимфоидная гипереплазия):
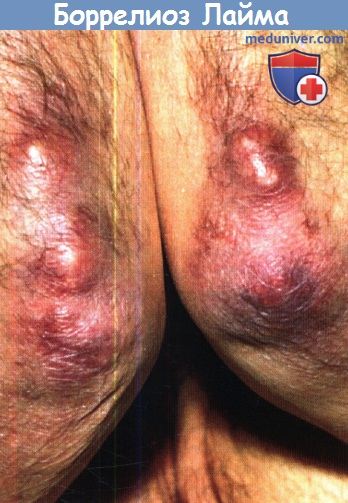
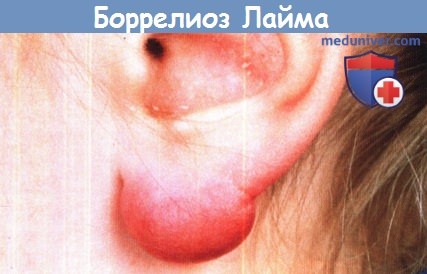
1. Клинические признаки. Лимфатические инфильтраты, вызванные боррелиями, являются самыми редкими кожными проявлениями болезни Лайма (1%) и могут присутствовать в виде единичной боррелиозной лимфоцитомы (доброкачественного лимфаденоза кожи, ДЛАК) или в виде множественных поражений. Сосуществование лимфоцитомы с другими дерматоборрелиозами вызвало предположение об одном и том же причинном возбудителе, что подкрепляется развитием схожих с МЭ поражений после пассивного посева инфильтрата из очагов доброкачественного лимфаденоза кожи. О лимфоцитоме сообщалось исключительно в Европе. Однако все три вида В. burgdorferi sensu lato связывались с лимфоцитомой, поэтому неясно, может ли отсутствие случаев в США быть связано с различиями штаммов.
Чаще наблюдаемая у детей, чем у взрослых, лимфоцитома клинически представляет собой нодулярно-папулярное образование в мочке уха или мошонке у детей и околососковой области у взрослых. Точная причина такой локализации неизвестна, но предполагается связь с температурой тканей.
Как при других дерматоборрелиозах, большинство пациентов не помнят об укусе клеща. Инкубационный период варьирует от нескольких недель до 10 месяцев. Длительность существования единичного образования при отсутствии лечения может варьировать от нескольких месяцев до нескольких лет (в среднем, пять лет). Может наступить спонтанное разрешение, но обычно образования разрешаются быстрее при антибиотико-терапии. Множественные лимфоцитомы могут быть полностью подкожными, персистировать десятилетиями и обычно не имеют специфической локализации или связи с другими дерматоборрелиозами.
Также в связи с боррелиозной инфекцией описаны дискоидные поражения «начинающиеся, как небольшие папулы и распространяющиеся к периферии с чистым центром» в виде выступов и провалов. Такое заболевание получило название доброкачественных лимфоцитарных инфильтратов кожи (Джесснер-Каноф). Чаще наблюдаемые у мужчин, они локализуются на лице, шее и верхней части туловища. Также описаны кольцевые образования, клинически сходные с МЭ.
В нескольких сообщениях предполагается о связи В-клеточной кожной лимфомы низкой степени дифференцировки с инфекцией В. burgdorferi. Клиническая манифестация связанного с боррелиями В-клеточного лимфопролиферативного заболевания варьирует и включает множество неясных медленно-прогрессирующих бляшек, узелков на туловище, конечностях, или в обоих местах, обычно у пожилых пациентов. Самая высокая частота присутствия боррелий обнаружена в лимфоме маргинальной зоны (20-52%), затем в лимфоме фолликулярного центра (15-26%) и в диффузной крупной В-клеточной лимфоме (15-16%). То, что антигенный сдвиг может быть патогенным фактором у более одного подтипа боррелий, подтверждается связью В. burgdorferi с множеством типов кожной В-клеточной лимфомы. Для подтверждения временной прогрессии В-клеточного лимфопролиферативного заболевания, связанного с В. burgdorferi, необходимо выявление микроорганизма в коже до развития явной В-клеточной лимфомы. Клиническая регрессия лимфомы маргинальной зоны («псевдолимфомы») после эрадикации В. burgdorferi свидетельствует в пользу доброкачественности процесса.
3. Патогистология. Патогистологическая картина при доброкачественных В- и Т-клеточных доминантных гиперплазиях в основном сходна с таковой при доброкачественных лимфоидных гиперплазиях после укусов членистоногих, вакцинации или подругам причинам. Четкая классификация В-клеточных лимфом, связанных с боррелиями, затрудняется иммуногистохимическим профилем: при В-клеточной боррелиозной лимфоме отсутствует экспрессия CD5 и CD10 (общий антиген острого лимфобластного лейкоза), антигенов, обычно связанных с центроцитарной лимфомой.
4. Диагноз и дифференциальный диагноз. Могут помочь укус клеща в анамнезе и наличие других дерматоборрелиозов, хотя гистологическое обнаружение кожных лимфоборрелиозов не является диагностически значимым. Прямое указание на инфекционную этиологию получено в исследованиях, продемонстрировавших наличие фрагментированных спиральных форм, относимых к В. burgdorferi в доброкачественных лимфоцитарных инфильтратах и подтверждено с помощью иммунофлуоресценции со специфическими моноклональными антителами. Спирохеты могут высеваться напрямую из биоптатов; ДНК В. burgdorferi выявляется с помощью ПЦР. Сообщалось, что более 50% пациентов с солидными доброкачественными лимфаденозами кожи имеют высокие титры анти-боррелиозных антител. Общей характеристикой пациентов с боррелиозной лимфомой является высокий титр антител к В. burgdorferi, типичных для хронической стадии инфекции.
б) Другие кожные проявления. Другие кожные проявления у пациентов с подтвержденной болезнью Лайма, включают панникулит, васкулит, кольцевидную гранулему, многоформную эритему и сифилоподобную папулосквамозную сыпь, но В. burgdorferi не была напрямую выделена ни из одного из этих очагов, что свидетельствует против проведения рутинного молекулярного анализа этих заболеваний на наличие боррелий.
IV. Внекожные проявления болезни Лайма
а) Поражение нервной системы. В. burgdorferi при ранней диссеминации может вызывать неврологические заболевания у 10-15% пациентов (по данным из США), не получивших антибиотикотерапии. Самыми частыми неврологическими проявлениями являются менингит, нейропатия черепных нервов и радикулопатия, которые могут наступить уже через одну неделю после МЭ. Самой характерной нейропатией у пациентов с ранней болезнью Лайма в США является паралич лицевого нерва, наступающий у 40-50% пациентов с боррелиозным поражением нервной системы, обычно в течение четырех недель после манифестации МЭ. Двухсторонний паралич лицевых нервов должен сразу же увеличить подозрения болезни Лайма, так как при большинстве других причин паралича лицевых нервов он встречается редко. Сообщалось и о поражении других черепных нервов. Триада лимфоцитарного менингита, паралича черепных нервов (часто лицевого) и радикулоневрита, известная как синдром Баннварта, патогномонична для болезни Лайма. О ней часто сообщается в Европе, но редко — в США. На ранней диссеминированной стадии может также возникнуть подострый миелит, ведущий к спастическому парапарезу и плейоцитозу спинномозговой жидкости, мононевриту и синдрому, подобному синдрому Гиенна-Барре. Поздние неврологические симптомы отражают энцефаломиелит, энцефалопатию и хронические полинейропатии.
б) Поражение сердца. Поражения сердца возникают у 4-10% нелеченных пациентов в США и у 0,3-4,0% европейских пациентов. Они обычно наступают в пределах нескольких недель после начала заболевания, хотя также возможно возникновение в течение от одной недели до семи месяцев. В области сердца В. burgdorferi имеет тропность к атриовентрикулярному узлу, что ведет к атриовентрикулярной блокаде. Могут возникать острый миоперикардит и дисфункция левого желудочка, но обычно они ограничены и умеренны, лишь иногда приводя к транзиторной кардиомегалии или перикардиальному выпоту. В. burgdorferi была выделена из нескольких биоптатов, полученных у европейских пациентов с хронической дилатационной кардиомиопатией; в США это осложнение наблюдается реже.
в) Поражение костно-мышечной системы. Ранние костно-мышечные симптомы инфекции B.burgdorferi обычно неспецифичны. Самым частным клиническим симптомом поздней диссеминированной болезни Лайма в США является воспалительный артрит, возникающий у 50-70% пациентов с нелеченной или невыпеченной до конца инфекцией. Он обычно появляется через один или более месяцев после манифестации болезни Лайма, в виде асимметричного моно- или олигоартрита крупных суставов, чаще коленного. Также относительно характерен мигрирующий артрит. Приступы артрита вначале частые и короткие, со временем удлиняющиеся и менее частые, каждый от нескольких дней до одного года.
г) Другие проявления болезни Лайма. Редкими проявлениями болезни Лайма являются офтальмологические осложнения в форме конъюнктивита, кератита, иридоциклита, васкулита сетчатки, хориоидита и нейропатии зрительного нерва. Считается, что это прямое следствие тканевого воспаления в присутствии В. burgdorferi и обычно ассоциируется с другими признаками и симптомами заболевания. При болезни Лайма могут также возникать экстраокулярные поражения глаза, например, парез черепного нерва и миозит глазницы. Сообщалось о поражениях других систем органов (пищеварительной, лимфатической, дыхательной, мочевой и половой), но их связь с боррелиозной инфекцией не доказана.
д) Перинатальная болезнь Лайма. Исследования как на человеческих, так и на животных моделях показывают, что В. burgdorferi может проникать через плаценту во время первичной спирохетемии, но наличие иммунного ответа плода или неблагоприятные неонатальные исходы четко не установлены.
е) Болезнь Лайма у детей. Кроме различий в локализации МЭ (чаще на голове и шее) болезнь Лайма у детей сходна с таковой у взрослых. Следует отметить, однако, что поражение зрительного нерва может вести к слепоте.
- Рекомендуем далее ознакомиться со статьей "Анализы для диагностики боррелиоза Лайма"
Редактор: Искандер Милевски. Дата публикации: 9.4.2019

