Причины и механизмы развития эксфолиативного дерматита (ЭД)
- Эксфолиативный дерматит (ЭД) — это диффузная эритема и шелушение кожи, поражающие более 90% общей поверхности тела.
- Системные и потенциально жизнеугрожающие осложнения включают нарушения водно-солевого баланса и терморегуляции, лихорадку, тахикардию, сердечную недостаточность с высоким выбросом, гипоальбу-минемию и сепсис.
- Это состояние часто развивается у больных с псориазом, атопическим дерматитом и другими формами спонгиотического дерматита, реакциями гиперчувствительности к лекарственным препаратам и кожной Т-клеточной лимфомой (КТКЛ). Приблизительно в 20% случаев причина ЭД остается неизвестной (идиопатический ЭД).
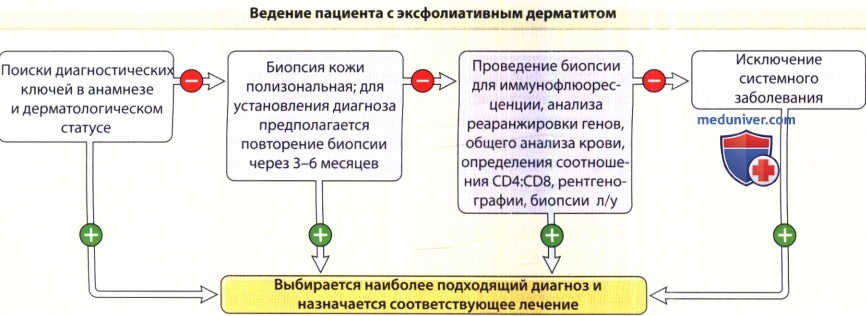
- Диагностическое обследование включает полный сбор анамнеза и оценку соматического статуса с тщательным анализом соответствующих клинических проявлений и дерматогистопатологической картины. Часто требуется дополнительное лабораторное обследование, компоненты которого определяются характером клинических проявлений.
- Ведение пациентов с ЭД подразумевает комбинацию симптоматической терапии с этиотропной и лечением потенциальных системных осложнений. В острых случаях требуется госпитализация.
- Прогноз неоднозначный и определяется в первую очередь этиологией заболевания. Лекарственный ЭД характеризуется наиболее благоприятным прогнозом, в то время как ЭД при злокачественных опухолях отличается максимальным уровнем летальности.
а) Эпидемиология эксфолиативного дерматита (ЭД). В крупных исследованиях были показаны совершенно различные уровни заболеваемости эксфолиативным дерматитом (ЭД), которые составляли от 0,9 до 71,0 на 100000 амбулаторных пациентов. Чаще патология развивается у мужчин, соотношение мужчин и женщин составило приблизительно от 2:1 до 4:1.
Поражение возможно в любой возрастной группе, и в большинстве исследований, из которых исключались дети, средний возраст начала болезни составил от 41 до 61 года. Эксфолиативный дерматит (ЭД) редко развивается у детей, и по этой популяции имеется лишь небольшой объем эпидемиологических данных. В одно исследование были включены 17 пациентов с данными за шестилетний период, средним возрастом начала болезни 3,3 года и соотношением мальчиков и девочек 0,89:1, ЭД развивается у представителей всех рас.
Почти в половине случаев ЭД сообщается о ранее существовавшем дерматозе. Чаще всего пациенты страдают псориазом (примерно в !4 случаев). В недавно проведенном исследовании у пациентов с тяжелым псориазом о наличии ЭД сообщалось в 87 из 160 случаев.
б) Этиология и патогенез эксфолиативного дерматита (ЭД). Этиологию эксфолиативного дерматита (ЭД) установить бывает затруднительно, поскольку описано его развитие при целом ряде кожных и системных заболеваний.
Обзор данных 18 опубликованных в различных странах исследований по ЭД показал, что наиболее частой причиной болезни у взрослых является исходное наличие дерматоза (52% всех случаев ЭД; диапазон 27-68%), реже реакции гиперчувствительности к лекарственным препаратам (15%), кожная Т-клеточная лимфома (КТКЛ) или синдром Сезари (5%). Приблизительно в 20% случаев ЭД причина остается неустановленной (7-33%) и эти случаи описываются как идиопатические.
Среди кожных заболеваний наиболее часто эксфолиативный дерматит (ЭД) развивается на фоне псориаза (23% случаев), реже спонгиотического дерматита (20%). При псориаз-ассоциированном ЭД возможно влияние следующих триггерных факторов:
- Лекарственные препараты, в частности соли лития, тербинафин и антималярийные средства.
- Местнораздражающие средства, включая деготь
- Системное заболевание
- Отмена мощных кортикостероидов для местного и системного применения, метотрексата или биологических агентов (эфализумаб).
- Инфекции, в том числе ВИЧ
- Беременность
- Эмоциональный стресс
- Ожоги в результате фототерапии
Среди менее распространенных причин эксфолиативного дерматита (ЭД) у взрослых — пузырчатка; заболевания соединительной ткани; инфекции, включая чесотку и стригущий лишай; красный плоский лишай (КПЛ) (4% от общего числа дерматозов) и злокачественные новообразования. Даже у пациентов с дерматозами критически важно исключить другие возможные причины. У семи пациентов в одной когорте был выявлен паранеопластический ЭД, при этому пяти из них ранее отмечался дерматоз.
Примерно в 5-10% случаев идиопатического эксфолиативного дерматита (ЭД) в конечном итоге была диагностирована эритродермическая КТКЛ. Злокачественные новообразования паренхиматозных органов, также как и опухоли системы крови и ретикулоэндотелиальной системы, могут манифестировать как ЭД. У новорожденных и грудных детей дифференциальный диагноз должен включать дерматозы (такие как псориаз, атопический дерматит и себорейный дерматит), побочное действие лекарств и инфекции (в особенности острый эпидермолиз новорожденных).
Кроме этого, необходимо исключить ряд врожденных заболеваний, в том числе ихтиозы, буллезную и небуллезную врожденную ихтиозиформную эритродермию, синдром Нетертона и иммунодефициты.
Топические и системные лекарственные средства играют роль в развитии значительной части случаев ЭД (15%; диапазон, 4-39%), и внедрение новых препаратов, вероятно, увеличит частоту развития ЭД. Предполагается, что ЭД могут вызывать как аллопатические, так и натуропатические средства, при этом их список постоянно увеличивается. Чаще других это состояние вызывают блокаторы кальциевых каналов, противоэпилептические препараты, антибиотики (из группы пенициллинов, сульфониламиды, ванкомицин), аллопуринол, препараты золота, соли лития, хинидин, циметидин и дапсон.
Вместе с тем о таком действии препаратов сообщается в единичных случаях. Кроме препаратов, недавно было описано, что контрастирующее средство йодиксанол (Визипак), которое используется для чрескожных вмешательств на коронарных артериях, также может вызывать ЭД.
В настоящее время патогенетические механизмы развития эксфолиативного дерматита (ЭД) изучены недостаточно. Не ясно, как исходно существующий дерматоз трансформируется в ЭД, каким образом основное заболевание проявляется в виде ЭД и как ЭД возникает de novo. Несмотря на то, что клиническая картина у пациентов с различной этиологией ЭД сходна, по всей вероятности, различные механизмы приводят к сходному результату: формированию аутореактивности воспалительных клеток к коже.
Исследователи считают, что цитокины, хемокины и их рецепторы играют важную роль в патогенезе ЭД. При изучении цитокинового профиля в инфильтратах в дерме было показано, что механизмы патогенеза доброкачественного ЭД и синдрома Сезари могут отличаться — в первом случае преобладают Т-хелперы 1-го типа, во втором — 2-го. По данным недавно опубликованного отчета при ЭД воспалительного характера отмечается гиперэкспрессия хемокиновых рецепторов Т-хелперов и 1-го, и 2-го типов (CCR4, CCR5 и CXCR3), а при синдроме Сезари выявлена избирательная гиперэкспрессия CCR4, что позволяет предполагать, что синдром Сезари связан с поражением Т-хелперов 2-го типа, и что хоуминг реактивных лимфоцитов в структуры кожи при различных формах ЭД может быть обусловлен разными механизмами.
В другом исследовании было показано, что синдром Сезари и воспалительный ЭД характеризуются экспрессией разных субпопуляций Т-клеток памяти, что позволяет предполагать различные патофизиологические механизмы.
Взаимодействие между молекулами адгезии и их лигандами имеет важное значение для воспалительного и иммунного ответа. При доброкачественном реактивном ЭД у пациентов с псориазом и атопическим дерматитом отмечено нарастание уровня циркулирующих молекул адгезии (межклеточная молекула адгезии-1, молекула адгезии сосудистого эндотелия-1 и Е-селектин) по сравнению с группой контроля. Уровни экспрессии молекул на эндотелиальных клетках при различных типах ЭД, напротив, не различались, что привело к появлению гипотезы о сходстве конечных стадий иммунопатогенеза при разных типах ЭД.
Сложное взаимодействие с участием молекул адгезии и цитокинов, по всей видимости, приводит к значительному увеличению скорости митоза и обновления клеток эпидермиса при ЭД. Образование чешуек при ЭД—следствие снижения времени прохождения клеток через эпидермис, которое ведет к значительному уменьшению содержания белков, аминокислот и нуклеиновых кислот. Потеря белка за счет образования чешуек может возрастать на 25-30% при псориатическом ЭД и на 10-15% при непсориатическом ЭД. Кроме этого, энтеропатия с потерей белка может предрасполагать к развитию гипоальбуминемии.
У ряда пациентов с хроническим идиопатическим эксфолиактивным дерматитом (ЭД) сообщалось о развитии КТКЛ. Это привело к возникновению опасений, что у пациентов с этим состоянием может быть повышен риск формирования грибовидного микоза и синдрома Сезари. Предполагается, что длительная Т-клеточная стимуляция у этих пациентов стимулирует развитие КТКЛ.
Недавно описано предраковое или предшествующее синдрому Сезари состояние у пожилых пациентов с хроническим или рецидивирующим ЭД без развития злокачественной опухоли системы крови, которое характеризовалось моноклональной экспансией CD4+CD7-CD26-лимфоцитов. Для этого состояния, которое расценивается как вероятно доброкачественное, был предложен термин «Т-клеточная дискразия неясного значения» (T-cell dyscrasia of undetermined significance — MTUS), Т-клеточный эквивалент моноклональной гаммапатии неясного значения.

В то же время хронический идиопатический эксфолиактивный дерматит (ЭД) может являться проявлением первичной хронической недиагностированной КТКЛ. И действительно, почти в 10% случаев идиопатического ЭД в конечном итоге диагностируется эритродермическая форма КТКЛ.
Сообщалось о повышении уровня IgE при многих типах эксфолиативного дерматита (ЭД), на основании чего было высказано предположение о роли IgE при ЭД. Так, например, теоретически повышение уровня IgE при псориатическом ЭД м-хожет указывать на переход от преобладания Т-хелперов 1-го типа при псориазе к преобладанию Т-хелперов 2-го типа при псориатическом ЭД. Этот вторичный механизм отличается от первичной гиперпродукции IgE при атопическом дерматите.
Синдром гипериммуноглобулинемии Е представляет собой иммунодефицитное состояние, которое ассоциируется с ЭД и характеризуется высокой продукцией IgE в связи с изолированной недостаточной секрецией интерферона-у. Механизмы, лежащие в основе этого повышения IgE, могут определяться основным заболеванием или проявлением этого заболевания в виде ЭД. Опять же, механизмы повышения IgE представляются различными при разных типах ЭД.
Недавно было высказано мнение, что колонизация Staphylococcus aureus или другой антиген, например, токсин инфекционно-токсического шока-1, могут играть роль в патогенезе ЭД. Исследование иммунопатогенеза токсикоинфекционных заболеваний показало, что «острова патогенности стафилококков кодируют суперантигены. Именно в этих кластерах располагаются гены, отвечающие за токсины синдрома токсического шока и острого эпидермолиза новорожденных.
У 83% пациентов с эксфолиактивным дерматитом (ЭД) обнаруживаются колонии S.aureus в слизистой носа, а у 17% — на коже, в то же время только у одного из шести пациентов выявлялся энтеротоксин S.aureus.

Наблюдаются универсальная эритема, истончение кожи и выраженное шелушение.
Пациент отмечает усталость, недомогание и озноб.


- Рекомендуем далее ознакомиться со статьей "Симптомы и клиника эксфолиативного дерматита (ЭД)"
Оглавление темы "Эксфолиативный дерматит (ЭД).":
