Анализы и биопсия при остром фебрильном нейтрофильном дерматозе (синдроме Свита)
Биопсия кожи помогает подтвердить диагноз при подозрении на синдром Свита. Взятый из кожного очага материал исследуется на культуры бактерий, грибов, микобактерий и возможных вирусов, поскольку патологические проявления синдрома Свита напоминают признаки, наблюдаемые в очагах кожных поражений, вызванных инфекционными агентами.
В верхней части дермы обычно присутствует диффузный инфильтрат из зрелых нейтрофилов и отек. Однако такой инфильтрат также может наблюдаться и в эпидермисе, и в подкожной жировой клетчатке. «Гистиоцитарный» синдром Свита — вариант, при котором в результате окраски гематоксилин-эозином инфильтрат зрелых миелоидных клеток внешне напоминает скопления гистиоцитов и поэтому исходно состояние может ошибочно квалифицироваться как гистиоцитоз.
В типичных случаях инфильтрат в дерме плотный и диффузный. Однако он также может быть периваскулярным или может обнаруживать «вторичные» изменения по типу лейкоцитокластического васкулита, который, по существующему мнению, представляет собой эпифеномен и не является «первичным» васкулитом в собственном смысле слова. Нейтрофильные везикулы или субкорнеальные пустулы являются следствием экзоцитоза нейтрофилов в эпидермис.
Если нейтрофилы полностью или частично расположены в подкожной жировой клетчатке, состояние обозначается как «подкожный Синдром Свита».
Также могут обнаруживаться отек дермы, набухание эндотелиальных клеток, дилатация мелких кровеносных сосудов, фрагментация ядер нейтрофилов (как следствие кариорексиса или лейкоцитоклазии). Отложения фибрина или нейтрофилов в сосудистых стенках (изменения по типу «первичного» лейкоцитокластического васкулита) обычно отсутствуют, а вышерасположенный эпидермис не интактен.
Однако спектр патологических изменений, описанных в результате изучения кожных высыпаний при синдроме Свита, сильно расширился за счет сопутствующей гематодермии, васкулита, а также за счет вариабельности состава и локализации воспалительного инфильтрата.
В очагах поражения при синдроме Свита в составе воспалительного инфильтрата могут наблюдаться лимфоциты или гистиоциты. У некоторых пациентов в пределах высыпаний как при идиопатическом, так и при индуцированном лекарствами синдроме Свита также наблюдаются эозинофилы. В некоторых случаях при синдроме Свита у больных с гематололгическими заболеваниями наряду со зрелыми нейтрофилами инфильтрат в дерме формируют патологически измененные нейтрофилы (гематодермия).
Патологические изменения при синдроме Свита также могут иметь внекожную локализацию. Часто они проявляются в виде асептического нейтрофильного воспаления того или иного органа. При синдроме Свита они описаны в костях, кишечнике, печени, аорте, легких, мышцах.
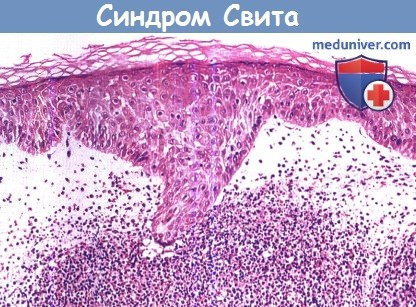
с массивным отеком сосочкового слоя дермы и плотным диффузным инфильтратом из зрелых нейтрофилов в верхнем слое дермы.
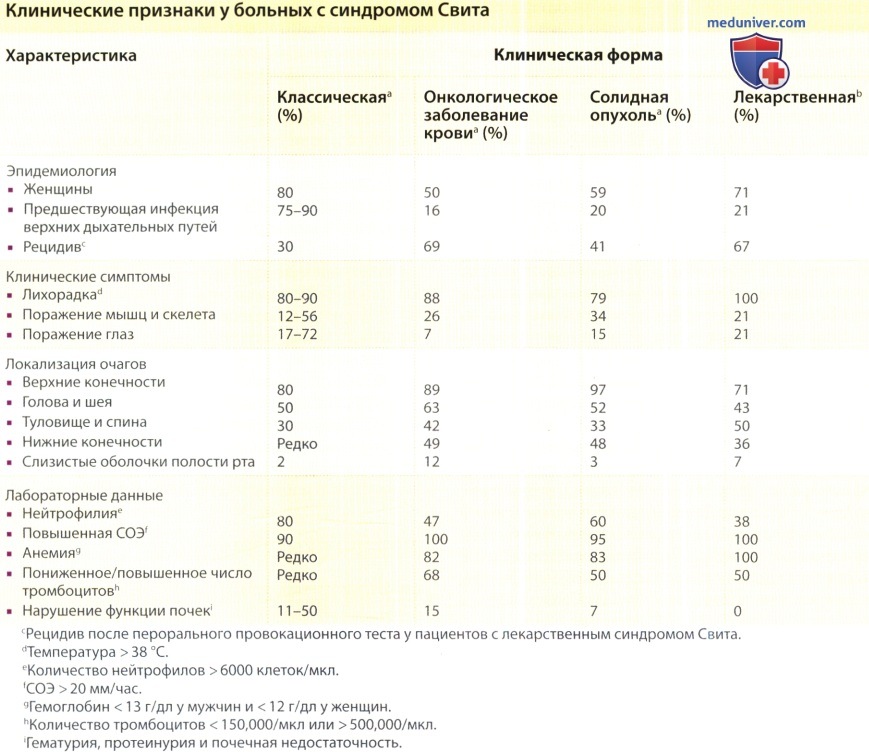
а) Анализы при синдроме Свита. Наиболее постоянными лабораторными показателями при синдроме Свита являются периферический лейкоцитоз и нейтрофилия, а также повышенная СОЭ. Однако лейкоцитоз не всегда наблюдается у пациентов с диагнозом синдрома Свита, подтвержденным при биопсии. Например, у некоторых пациентов с синдромом Свита на фоне онкологического заболевания может отмечаться анемия, нейтропения и/или аномальное количество тромбоцитов.
Поэтому необходимы полный анализ крови с подсчетом лейкоцитов и тромбоцитов, оценка реактантов острой фазы (таких как СОЭ или С-реактивный белок) и биохимических параметров (оценка функции печени и почек), а также анализ мочи. Целесообразно, кроме того, провести серологическое исследование функции щитовидной железы, поскольку предполагается связь между заболеваниями этого органа и синдромом Свита.
б) Специальные тесты при синдроме Свита:
1. Оценка внекожных проявлений. Внекожные проявления синдрома Свита могут привести к изменению уровня лабораторных показателей. У пациентов с поражением центральной нервной системы могут наблюдаться изменения при однофотонной эмиссионной компьютерной томографии головного мозга, аксиальной компьютерной томографии, электроэнцефалографии, магнитно-резонансной томографии, а также при анализе состава спинномозговой жидкости.
У пациентов с поражением почек и печени обнаруживаются изменения в анализе мочи (гематурия и протеинурия), а также повышенный уровень ферментов печени в сыворотке. Кроме того, при поражении легких могут отмечаться плевральные выпоты, а также чувствительные к терапии кортикостероидами культуронегативные инфильтраты выявляемые при рентгенографии органов грудной клетки.
2. Обследование на злокачественные новообразования. Рекомендации по первичной диагностике злокачественных новообразований у больных с впервые выявленным синдромом Свита без онкопатологии в анамнезе предложены Коэном и Курзроком (Cohen, Kurzrock) в 1993 г. Их рекомендации были основаны на дифференцированных в зависимости от возраста указаниях Американского онкологического общества в отношении ранней диагностики рака на бессимптомной стадии и новообразований, которые сопутствовали или возникли в дальнейшем у больных с синдромом Свита, ранее не страдавших раком.
Рекомендованный диагностический алгоритм включал следующие пункты:
1. Подробный сбор анамнеза;
2. Полное физикальное обследование, включающее:
(а) обследование щитовидной железы, лимфатических узлов, ротовой полости, кожи
(б) пальцевое исследование прямой кишки
(в) исследование молочных желез, яичников, малого таза у жещин
(г) исследование предстательной железы и мошонки у мужчин.
3. Лабораторные тесты:
(а) уровень карциноэмбрионального антигена
(б) общий анализ крови с лейкоцитарной формулой и определением числа тромбоцитов
(в) мазок с шейки матки на онкоцитологию у женщин
(г) биохимический анализ крови
(д) гваяковая проба кала
(е) общий анализ мочи
(ж) посев мочи.
4. Другие скрининговые обследования:
(а) рентгенография органов грудной клетки
(б) гистологическое исследование эндометрия у женщин в менопаузе или при патологических маточных кровотечениях, терапии эстрогенами, ановуляции, бесплодии, ожирении в анамнезе
(в) сигмоскопия пациентам старше 50 лет.
Поскольку сообщается, что появление инициальных высыпаний при этой патологии может на 11 лет опережать развитие ассоциированных с синдромом Свита гемобластозов, соответственно авторы считают целесообразным выполнение общего анализа крови с определением лейкоцитарной формулы и числа тромбоцитов каждые 6-12 месяцев.
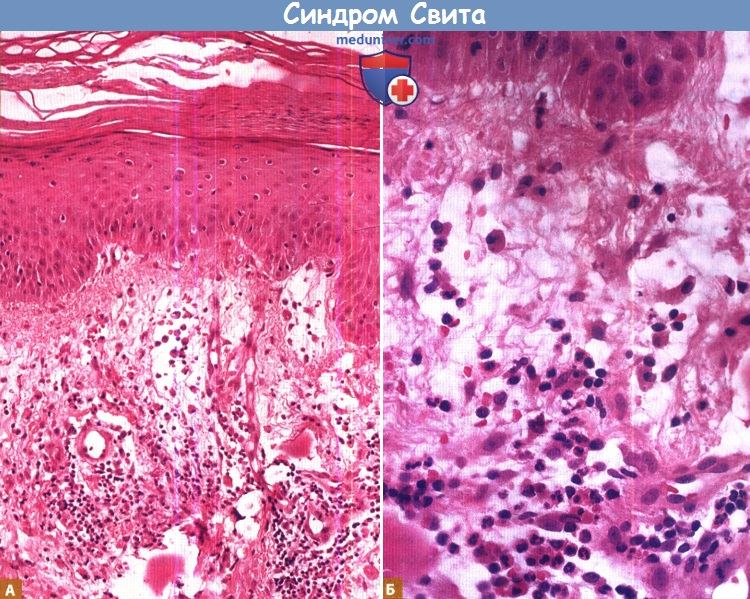
отек сосочкового слоя дермы, отечные эндотелиальные клетки и диффузный инфильтрат, состоящий преимущественно из нейтрофилов с лейкоцитоклазией,
но без признаков васкулита (окраска гематоксилином и эозином).
в) Дифференциальная диагностика синдрома Свита. Высыпания на коже и слизистых при синдроме Свита могут эмитировать сыпь при других заболеваниях.
Поэтому при синдроме Свита клиническая дифференциальная диагностика проводится с инфекционными и воспалительными заболеваниями, неоплазиями, реактивными эритемами, васкулитами и другими кожными, а также системными заболеваниями.
Клинический дифференциальный диагноз синдрома Свита:
1. Наиболее вероятные заболевания:
- Лекарственные высыпания
- Целлюлит
- Хлорома
- Рожистое воспаление
- Узловатая эритема
- Лейкоз кожи
- Лейкоцитокластический васкулит
- Панникулит
- Гангренозная пиодермия
2. Следует учесть:
- Акральная эритема
- Эритема стойкая возвышающаяся
- Многоформная эритема
- Галогенодерма
- Лимфома
- Нейтрофильный эккринный гидраденит
- Узелковый периартериит
- Крапивница
- Вирусная экзантема
3. Всегда следует исключать:
- Бактериальный сепсис
- Болезнь Бехчета
- Синдром подвздошно-тощекишечного анастомоза
- Дерматомиозит
- Семейную средиземноморскую лихорадку
- Гранулему лица
- Лепру
- Красную волчанку
- Лимфангит
- Метастаз опухоли
- Ревматоидный нейтрофильный дерматит
- Молниеносная розацеа (Rosacea futminans)
- Синдром Шницлера
- Сифилис
- Системный микоз
- Тромбофлебит
- Туберкулез
г) Гистологический дифференциальный диагноз. Гистологический дифференциальный диагноз синдрома Свита включает состояния, которые при микроскопии характеризуются наличием либо нейтрофильного дерматоза, либо нейтрофильного панникулита.
Патологические изменения, вызванные синдромом Свита, похожи на изменения, наблюдаемые при абсцессе или целлюлите, поэтому для исключения инфекции необходим посев культуры бактерий, грибов и микобактерий. Лейкоз кожи не только имитирует изменения дермы при синдроме Свита, но и может присутствовать в пределах одного и того же кожного очага.
Однако в отличие от зрелых полиморфноядерных нейтрофилов, характерных для синдрома Свита, дермальный инфильтрат при лейкозе кожи состоит из злокачественных незрелых лейкоцитов. Патологические изменения жировой ткани при подкожном синдроме Свита обнаруживают либо в дольках, либо в септах, либо и в дольках, и в септах одновременно. Поэтому следует всегда предполагать и исключать заболевания, для которых характерен нейтрофильный лобулярный панникулит.
- Рекомендуем далее ознакомиться со статьей "Осложнения и прогноз острого фебрильного нейтрофильного дерматоза (синдрома Свита)"
Оглавление темы "Острый фебрильный нейтрофильный дермато - синдром Свита.":- История открытия и эпидемиология острого фебрильного нейтрофильного дерматоза (синдрома Свита)
- Причины и механизмы развития острого фебрильного нейтрофильного дерматоза (синдрома Свита)
- Клиника и признаки острого фебрильного нейтрофильного дерматоза (синдрома Свита)
- Анализы и биопсия при остром фебрильном нейтрофильном дерматозе (синдроме Свита)
- Осложнения и прогноз острого фебрильного нейтрофильного дерматоза (синдрома Свита)
- Лечение острого фебрильного нейтрофильного дерматоза (синдрома Свита)
- Советы по осмотру синдрома Свита

