Актиномикоз кожи: причины, клиника, диагностика, лечение
Актиномикоз - краткий обзор:
- Повсеместно распространенное, относительно редко встречающееся заболевание.
- Актиномицеты входят в состав нормальной микрофлоры дыхательных путей, желудочно-кишечного тракта и мочевыводящих путей.
- Наиболее частым возбудителем является Actinomyces israelii, который обычно выявляется при полимикробных инфекциях в ассоциации с грамположительными коками и анаэробами.
- В классическом варианте заболевание принимает хроническое, локализованное, инфильтративное течение с образованием абсцессов, фистул и дренирующихся полостей.
- Наиболее часто поражается область шеи и лица (связано с заболеваниями зубов), затем по частоте следуют поражения брюшной полости, малого таза и грудной стенки.
- При патологоанатомическом исследовании обнаруживаются инфильтраты, характерные для хронического воспаления, с гранулезной тканью и формированием гранулем.
- Зерна (серные зерна) являются характерным признаком, но обнаруживаются не всегда и не являются патогномоничными.
а) Эпидемиология. Это заболевание было описано в 1878 г. и характеризуется повсеместным распространением. Более часто оно встречается у мужчин в возрасте 20-50 лет, женщины болеют в более молодом возрасте. В доантибиотическую эпоху заболеваемость в Голландии и Германии составляла 1:100000 жителей в год; в 1970 годах заболеваемость в Кливленде, Огайо была 1:300000 жителей в год, в 1984г. в Кельне (Германия) заболеваемость составляла 1:40000 жителей в год. Недавно было описано увеличение частоты мочеполового актиномикоза у женщин, использующих внутриматочные системы (ВМС). В настоящее время отмечается тенденция к увеличению частоты нетипичных случаев, характеризующихся ограниченными поражениями, которые нередко локализуются в полости рта. В этом случае для установления диагноза необходимы обширные знания по данному вопросу.
Actinomyces и Nocardia принадлежат к одной группе нитчатых бактерий, которые относят к одному и тому же классу Actinobacteria и одному порядку Actinomycetales. Они являются возбудителями заболеваний у человека, в основном поражающими кожу. В течение долгого времени микроорганизмы этой категории неправильно классифицировали как грибы в связи с их способностью образовывать ветвящиеся нити, сходные с лучеобразными гифами (от греч. «actino»— солнце). Работа над их таксономической классификацией продолжается, при этом различные виды микроорганизмов из старых и новых семейств продолжают классифицировать. Анаэробные эндогенные Actinomyces, которые являются частью нормальной флоры дыхательных путей, желудочно-кишечного тракта и мочеполовых путей, вызывают местные гнойные поражения с формированием фистул аналогичных актиномикотическому поражению челюсти у кошек. Nocardia sp., обитающая в анаэробной среде, вызывает различные заболевания, включая целлюлит, паронихиий, абсцессы, самым ярким проявлением которых является кожно-лимфатический споротрихоидный синдром. Кроме того, аэробные микроорганизмы Nocardia и Actinomyces вызывают одну из двух известных форм мицетом — актином ицетому.
Серные гранулы или зерна и расположенные группами нити бактерий, обнаруживаемые в живых тканях, являются характерными для инфекционных поражений, вызываемых этими микроорганизмами, однако они обнаруживаются не всегда и не являются специфичными. Дерматологи должны помнить о различных морфологических вариантах этих заболеваний, а для их выделения необходимо использование специальных методов культивирования.

б) Этиология и патогенез. Термином «актиномикоз» обозначают заболевание, возбудителем которого являются эндогенные, анаэробные или микроаэрофильные грамположительные неспорообразующие бактерии, относящиеся к семейству Acti-nomycetaceae и Propionibacteriaceae из порядка Actinomy-cetales или Bifidobacteriaceae из порядка Bifidobacteriales. В норме они обитают на поверхности слизистых оболочек полости рта, дыхательных путей, желудочно-кишечного тракта и женских половых органов у человека и животных, при этом состав микрофлоры в значительной степени зависит от вида. Известно, что патогенными для человека являются A. israelii, A. naeslundii, A. gerencseriae, A. viscosus, A. odontolyticus и A. meyeri, а также Propionibacterium propionicum и Bifidobacterium dentium.
В большинстве случаев имеет место смешанная инфекция, поэтому необходимо учитывать возможность синергических взаимодействий микроорганизмов, среди которых ведущую роль играют Actinomyces, определяя клиническое течение, симптомы и прогноз заболевания. Число других видов микроорганизмов в составе полимикробной ассоциации может варьировать от одного до девяти. В качестве таких микроорганизмов могут выступать коагулазо-отрицательные стафилококки, Staphylococcus aureus, α- и β-гемолитические стрептококки; поражение болезненное и имеет выраженный воспалительный характер. Если, напротив, преобладают анаэробы, заболевание приобретает подострое или бессимптомное течение. При сочетании A. israelii или A. gerencseriae с actinobacillus actinomycetemcomitans болезнь приобретает более хроническое течение. В последние годы с усовершенствованием методик культивирования у ряда пациентов из одного поражения удается выделить более одного варианта Actinomyces, что может свидетельствовать о том, что выделение одного вида бактерий в прошлом было артефактом, обусловленным несовершенством методик.
Входными воротами для инфекции служат места повреждения слизистых оболочек. Поражения на лице и шее в большинстве случаев развиваются на фоне периферических абсцессов. Представляется, что бактериемия, ассоциированная с Actinomyces, возникает довольно часто после стоматологических процедур. Поражения грудной клетки возникают вследствие вовлечения грудной стенки при контактном распространении инфекции из плевры или легких, возникшей вследствие обструкции или аспирации. Такой же механизм распространения характерен и для брюшной стенки. Поражения возникают вторично на фоне заболеваний кишечника или половых органов, включая аппендицит и дивертикулит, после операций или травм. Поражение промежности возникает вследствие инфицирования органов малого таза на фоне использования влагалищных средств или ВМС. Единственным постоянным исключением является инфекция с поражением верхних конечностей, развивающаяся после ударов кулаком или на месте укусов.
В тканях бактерии образуют нитевидные скопления, так называемые серные гранулы (зерна). Они нередко окружены зоной острого или хронического воспаления с преимущественной инфильтрацией нейтрофилами, грануляционной тканью и фиброзом. Формирование гранулем нехарактерно. Образование фистул может приводить к дренированию гранул, однако ни при каких обстоятельствах их наличие не должно расцениваться как патогномоничный признак этого заболевания.
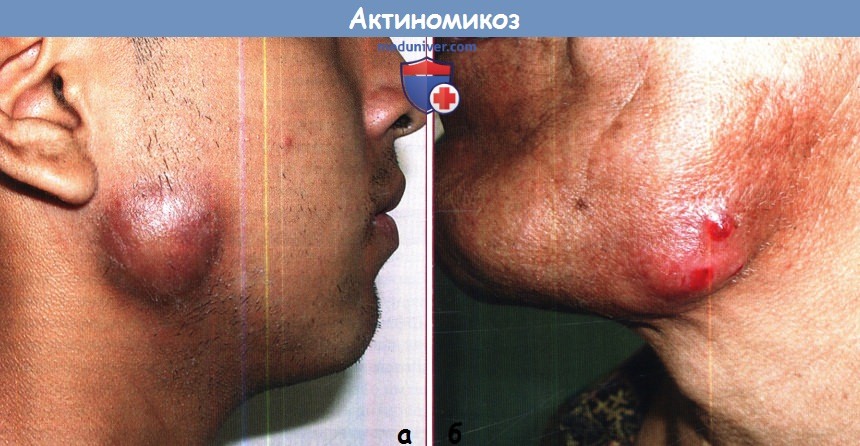
б - Типичный актиномикоз шейно-лицевой области: опухолевидное образование с формированием свищей.
в) Клиника. Актиномикоз всегда необходимо заподозрить при наличии одного из трех признаков: (1) наличие воспалительной инфильтративной массы в коже и подкожной жировой клетчатке, (2) образование дренирующихся пазух, (3) рецидив или отсутствие клинического эффекта после краткосрочной антибиотикотерапии. Гранулы актиномицет можно увидеть невооруженным глазом. Хотя большинство пациентов являются иммунокомпетентными, недавние исследования подчеркивают важность Actinomyces как нового патогена у пациентов с хроническим гранулематозным заболеванием.
Актиномикоз шеи является наиболее частой формой заболевания, которое встречается примерно в 55% случаев. Часто имеются указания на нарушения гигиены полости рта, заболевания зубов или парадонтоз в анамнезе, перенесенные стоматологические процедуры, операции или проникающие травмы с поражением полости рта. В большинстве случаев инфекция начинается с периферического абсцесса. Наиболее частая локализация—угол нижней челюсти и верхняя область шеи (60%), затем по частоте следуют поражения щек (16%), подбородок (13%), реже в патологический процесс вовлекаются височно-нижнечелюстной сустав и ретромандибулярная область. Вначале в одном из этих участков формируется солидное образование, требующее дифференциальной диагностики с опухолевым поражением. Процесс может постепенно прогрессировать с формированием рецидивирующих абсцессов с последующим распространением на прилежащие структуры, разрушая анатомические образования и границы. Распространение процесса на лимфатические узлы не характерно, однако в редких случаях возможно поражение глазниц, черепа, позвоночника и даже сосудистых структур.
Иногда пациенты описывают поражения как безболезненные, но они также могут сопровождаться болевым синдромом, лихорадкой и лейкоцитозом. При распространении процесса по направлению к поверхности кожи появляются свищевые ходы. Кожа над поражением может иметь пурпурно красный цвет. Может развиться тризм. Поражение костей наблюдается у 10% пациентов. В большинстве случаев в патологический процесс вовлекается кость нижней челюсти. При более ограниченной форме заболевания формируется инфильтрат или язва, с возможным поражением любых структур полости рта или назофарингеальной области. Распространение инфекции на ухо может быть причиной развития хронического среднего отита или мастоидита. Помимо поражения глазниц описаны случаи каналикулита и эндофтальмита.
Актиномикоз грудной клетки встречается в 15% случаев. Частым источником инфекции служит миграция микроорганизмов из ротоглотки, хотя возможны и другие пути инфицирования, например, распространение процесса из шейно-лицевого отдела на средостение. Заболевание может поражать легкие, плевру, средостение и грудную стенку. Характерны медленное прогрессирование, боли в груди, повышение температуры, потеря веса, кашель и, менее часто, кровавая мокрота, что делает это заболевания сходным с туберкулезом. При рентгенологическом исследовании выявляется объемное образование или пневмония с распространением процесса на плевру. Дерматологам важно знать, что в 26% случаев при этом заболевании наблюдаются поражения грудной стенки, что сопровождается формированием кожных абсцессов и свищей. При одновременном поражении паренхиматозных органов, плевры и грудной стенки диагноз актиномикоза наиболее вероятен. Актиномикоз средостения может проявляться поражениями передней грудной стенки (грудина вовлекается редко) или абсцессами в околопозвоночных областях. Также описано поражение молочной железы и искусственных имплантов.
В 20% случаев выявляется актиномикоз органов брюшной полости. Он возникает вследствие распространения инфекции из желудочно-кишечного тракта или женских половых органов. Часто поражения возникают после аппендицита или дивертикулита. Могут вовлекаться любые органы брюшной полости. Инфекция контактным путем может распространяться на брюшную стенку. На коже брюшной стенки или промежности появляется воспалительный плотный инфильтрат, позже формируются свищи. В перианальной области могут возникать многочисленные абсцессы и фистулы. Распространяющая инфекция может поражать ягодицы, область бедер, мошонку и область паха.

Первичное поражение органов малого таза у женщин наиболее часто обусловлено восходящей инфекцией из половых путей и менее часто — инфицированием органов брюшной полости. Была установлена роль ВМС в качестве фактора риска. Заболевание обычно связывают с длительным использованием ВМС, в среднем в течение восьми лет.
Актиномикоз после ударов и травм встречается очень редко, но представляет большой интерес с точки зрения клинических проявлений. Заболевание обычно возникает после тупой травмы, например, при ударе кулаком в область рта; сходные клинические проявления могут возникнуть и после укуса человеком. Обычно поражаются проксимальные фаланги и пястные кости. Первоначально инфекция поражает мягкие ткани, а затем в конечном итоге распространяется на костные структуры. При этой форме заболевания часто обнаруживаются гранулы.
Актиномикоз центральной нервной системы (ЦНС) может проявляться абсцессами головного мозга, менингитом, менингоэнцефалитом, субдуральной эмпиемой, актиномицетомой и абсцессами позвоночника. Эти осложнения обычно возникает вторично в результате гематогенного распространения.
г) Анализы при актиномикозе. Для диагностики заболевания полезными могут быть следующие лабораторные исследования: непосредственный анализ отделяемого из очагов, культуральное исследование и биопсия. При окрашивании по Граму обнаруживаются нити Actinomyces. Выделение Actinomyces при культуральном исследовании следует рассматривать как диагностический критерий, если материал был получен из стерильной зоны. Однако по данным ряда анализов частота положительных результатов при культуральном исследовании не превышает 35%. С материалом необходимо работать в анаэробных условиях. При использовании современных методик идентифицировать возбудитель не удается только в 2,8% случаев. Недавно сообщалось об игольной аспирации в качестве дополнительной диагностической процедуры.
Лучшим материалом для культивирования являются ткани, гной или микроскопические гранулы, рекомендуется воздержаться от антибиотикотерапии. Соответствующая среда для культивирования включает тиогликолат с 0,5 стерильной кроличьей сыворотки при 35 °С в течение 14 дней. Колонии могут появиться в течение 5-7 дней, но может потребоваться до двух недель. На агаре A. israelii классически образует бугристую колонию, напоминающую коренной зуб, на бульоне колония будет выглядеть комковатой. Колонии A. odontolyticus красного или ржавого цвета. Актиномицеты являются индол-отрицательными. Микробиологическая идентификация различных видов актиномицетов удается лишь в небольшом количестве случаев. Могут проводиться также тесты на уреазу, каталазу гидролиз желатина и ферментацию целлобиоза, трегалозы и арабинозы, а также газожидкостная хроматография, непрямая иммунофлюоресценция и секвенирование или рестрикционный анализ амплифицированной 16S рибосомальной ДНК.
Выявление гранул как невооруженным глазом, так и при микроскопии имеет очень большое значение, особенно в тканях, прилежащих к слизистым оболочкам. Гранулы обычно желтого цвета (поэтому они и получили название «серные гранулы»), однако также могут быть и белыми, розово-серыми, серыми и коричневыми. Для выявления нитевидных структур в образцах тканей необходимо использование специальных методов окрашивания, включая окраску по Брауну-Бренну, по Граму, по Гимзе и Гомори. Количество гранул обычно скудное: в исследовании, в котором проводился анализ 181 случаев, в 25% образцов была выявлена только одна гранула. На срезах тканей можно наблюдать гранулы, окруженные поясом эозинофилов — феномен Сплендоре-Хеппли. Отсутствие окрашивания при помощи модифицированного метода окраски по Файту для кислотоустойчивых штаммов позволяет отличить Actinomyces от Nocardia sp. Гранулы при эумицетоме окрашиваются реактивом Шиффа и по Гомори, а гранулы при ботриомикозе представляют собой скопления бактерий. Для некоторых видов существуют методы прямого иммунофлуоресцентного окрашивания, включая A. israelii.
д) Дифференциальная диагностика. В зависимости от инфицированной зоны дифференциальную диагностику необходимо проводить с такими инфекциями, как туберкулез, с неинфекционными воспалительными процессами, такими как гидраденит и воспалительные заболевания кишечника, и опухолевыми образованиями.

е) Прогноз и лечение актиномикоза. Общепризнано, что лечение актиномикоза требует применения антибиотиков в высоких дозах в течение длительного времени. Препаратом выбора является пенициллин G в дозе 18-24 миллиона единиц внутривенно в течение 2-6 недель с последующим пероральным назначением пенициллина или амоксиклава в течение 6-12 месяцев. При поражении шейно-лицевой области или при более ограниченных формах заболеваниями возможен более короткий курс лечения. Хороший эффект дает соблюдение следующего правила: продолжение терапии до разрешения клинических симптомов. Альтернативные варианты лечения при непереносимости пенициллина включают применение тетрациклина, доксициклина, эритромицина и клиндамицина. Для краткосрочной терапии успешно используется имипинем. В случаях поражения ЦНС альтернативой пенициллину является хлормафеникол. К факторам риска летального исхода и рецидива относят длительность заболевания более двух месяцев, отсутствие антибиотикотерапии или хирургического лечения, и пункционная аспирация по сравнению с открытым дренированием или иссечением.
При ранней диагностике и более ограниченных формах заболевания в отличие от распространенных форм инфекции, которые встречались в прошлом, курс лечения может быть короче: 30 дней при поражении шейно-лицевой области и три месяца при поражениях органов малого таза или грудной клетки. Прикорневой актиномикоз можно успешно излечить при помощи кюретажа и антибиотикотерапии длительностью 10 дней.
Оперативное лечение показано при распространенном заболевании, поражающем грудную клетку, органы брюшной полости, малого таза и ЦНС. Его цель — резекция некротических тканей, иссечение свищевых ходов, дренирование эмпиемы и абсцессов, кюретаж костей. Хирургические вмешательства всегда должны выполняться на фоне антибиотикотерапии.
В начале терапии рационально добавлять антибиотики, воздействующие на микроорганизмы, которые могут оказывать синергичные эффекты вместе с Actinomyces.
ж) Профилактика. Добиться уменьшения колонизации Actinomyces можно при хорошем соблюдении гигиены полости рта и профилактике заболеваний пародонта. Врачи, работающие с пациентками, использующими ВМС, должны помнить о возможности развития этого заболевания.
- Рекомендуем далее ознакомиться со статьей "Нокардиоз кожи: причины, клиника, диагностика, лечение"
Редактор: Искандер Милевски. Дата публикации: 9.4.2019

