Поздние аритмии после инфаркта миокарда: желудочковая экстрасистолия, тахикардия
Аритмии, возникающие после 48 ч от начала инфаркта миокарда с подъемом сегмента ST (ИМ пST), имеют различную патофизиологическую основу и требуют разной тактики лечения. Многие из них связаны с формированием постинфарктного рубца. Фиброз миокарда замедляет и нарушает проведение, в результате чего формируются круги ре-энтри, которые являются электрически нестабильными и служат источником желудочковых тахиаритмий. Поскольку эти поздние аритмии связаны с хроническим ИМ, они чаще всего имеют рецидивирующее течение. По этой причине такие нарушения ритма являются частой причиной постинфарктной смертности и служат маркером неблагоприятного прогноза.
Частая желудочковая экстрасистолия после инфаркта миокарда
Наличие частой (>10 в час) желудочковой экстрасистолии в постинфарктном периоде строго взаимосвязано с неблагоприятным прогнозом. В рандомизированных клинических исследованиях, в которых изучалось применение антиаритмических средств I и III класса для подавления желудочковой экстрасистолии в надежде предотвратить возникновение злокачественных нарушений ритма, суммарно участвовали более 100 000 пациентов.
Однако ни в одном из крупных хорошо спланированных исследований какой-либо пользы от применения антиаритмиков в отношении влияния на смертность не выявлено (а в некоторых работах, напротив, продемонстрировано нежелательное проаритмогенное действие препарата). У пациентов с частой желудочковой экстрасистолией особое внимание следует уделить оптимизации вторичной профилактической терапии ИАПФ и БАБ, а при сохраняющейся ишемии - решить вопрос о выполнении реваскуляризации; антиаритмики назначать не следует.
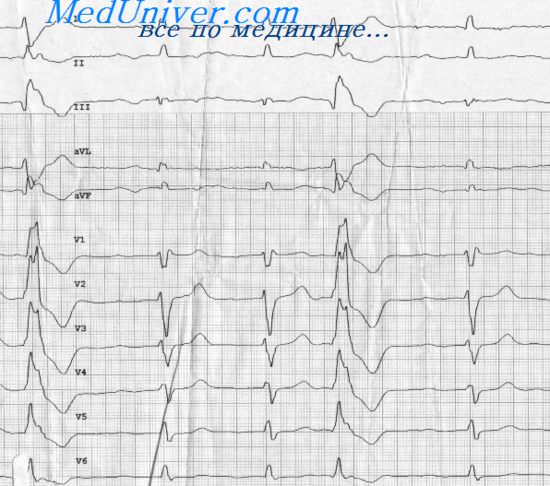
Желудочковая тахикардия после инфаркта миокарда
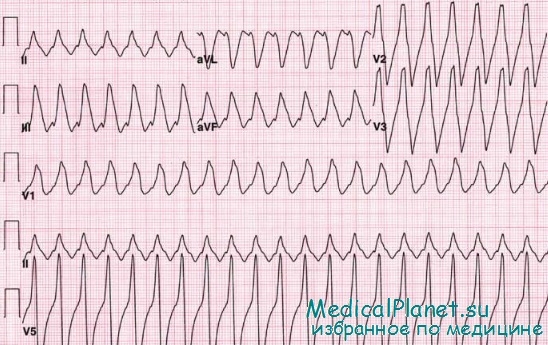
Желудочковая тахикардия, развивающаяся после 48 ч болезни, даже если она протекает бессимптомно или является неустойчивой, представляет собой важный фактор риска внезапной смерти в раннем периоде, особенно если она наблюдается у пациента с выраженной дисфункцией ЛЖ (ФВ < 35%).
Результаты разных исследований эффективности антиаритмиков I класса оказались одинаково разочаровывающими: никакой пользы обнаружено не было, зато имелись некоторые доказательства неблагоприятного проаритмогенного действия. Во второй половине 1990-х годов были опубликованы результаты 5 важных исследований (EMIAT, CAMIAT, MADIT, MADIT-2 и MUST), позволившие сформулировать ряд научно обоснованных рекомендаций по ведению подобных пациентов.
В современных руководствах утверждается, что у пациентов, перенесших синкопальное состояние в связи с ЖТ или ФЖ на фоне неустранимой патологии, следует рассмотреть вопрос об имплантации ИКД с целью вторичной профилактики.
Если после индексного события прошло более 1 мес, то показания для имплантации ИКД выставляются с точки зрения первичной профилактики: данная процедура показана при низкой ФВ ЛЖ (<30%) и продолжительности комплекса QRS >120 мс или при ФВ < 35% и выявлении неустойчивой ЖТ при холтеровском мониторировании ЭКГ или индуцированной ЖТ во время электрофизиологического исследования. Таким образом, у всех пациентов с нарушенной функцией ЛЖ следует тщательно оценить ситуацию, чтобы решить, кто из них нуждается в дальнейшем обследовании.
- Читать далее "Реабилитация после острого коронарного синдрома (ОКС)"
Оглавление темы "Нарушения ритма при инфаркте миокарда":- АВ-блокада 2 степени при инфаркте миокарда
- АВ-блокада 3 степени (полная блокада сердца) при инфаркте миокарда
- Поздние аритмии после инфаркта миокарда: желудочковая экстрасистолия, тахикардия
- Реабилитация после острого коронарного синдрома (ОКС)
- Частота и физиология реанимационных мероприятий при остановке сердца
- Этапы реанимационных мероприятий АВС
- Восстановление проходимости дыхательных путей - методика
- Поддержание кровообращения - наружный массаж сердца при остановке
- Дефибрилляция сердца - показания, методика
- Электрокардиостимуляция (ЭКС) - показания, методики

