Окончательное лечение урогенитального синуса - принципы операций
В неонатальном периоде окончательное лечение не производят, поэтому здесь приводятся только его общие принципы.
В качестве предварительной меры следует определить анатомию поражения, главным образом путем сочетания эндоскопии и рентгеноконтрастных исследований. При сложных деформациях целесообразно прибегнуть к магнитно-ядерной томографии (МЯТ).
Прежде всего необходимо определить длину и ширину общей части канала и наличие или отсутствие осложняющих факторов, а именно удвоения половых путей. Как при отдельной деформации, связанной с урогенитальным синусом, так и при деформации клоаки на характер и время реконструктивного вмешательства могут повлиять два фактора — состояние верхних мочевых путей и наличие или отсутствие любой аномалии позвоночника, чаще всего сакральной агенезии, способной вызвать невропатическую дисфункцию мочевого пузыря и кишечника.
Это весьма вероятно, когда отсутствуют два или более сакральных сегмента, однако интерпретация результатов рентгенологического исследования в этой области может оказаться весьма трудной у детей в возрасте до 1 года, поэтому клиницисты придерживаются непреложного правила: любой дефект, дистально пальпируемый в перегородке, ассоциируется с невропатией тазовых органов. Считается также, что оккультные поражения спинного мозга могут сосуществовать с комплексом заращения заднего прохода [Sheldon et al.], а в некоторых центрах для исключения этой патологии в обязательном порядке проводят исследование с помощью МЯТ.
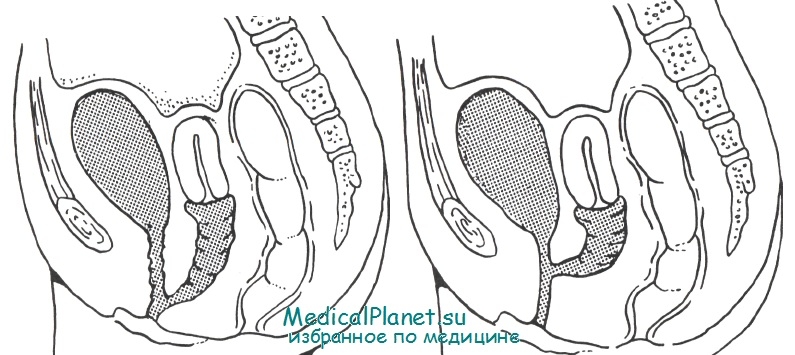
При наличии невропатии пластическую операцию лучше отложить до того времени, пока можно будет точно определить степень дисфункции мочевого пузыря, а также пока ребенок не вырастет и не сможет сотрудничать с врачом в процессе лечения, обычно путем самокатетеризации.
Аномалии верхних мочевых путей реже имеют значение в неонатальном периоде, однако иногда бывает желательно устранить обструктивную уропатию или еще реже везико-уретальный рефлюкс до рекоструктивной операции.
Лечение низкого уретровагинального слияния. Этот вид деформации почти всегда поддается реконструкции путем вагинопластики, которую производят с помощью взятого сзади кожного лоскута [Mundy]. В случаях интерсексуального состояния при наличии гипертрофии клитора эту процедуру можно соединить с редукцией клитора и произвести ее в возрасте нескольких месяцев.
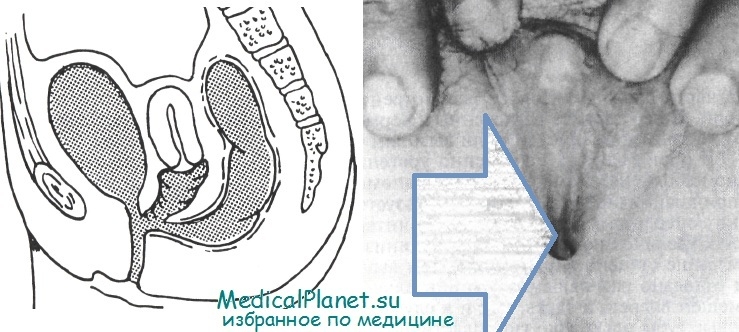
Лечение высокого уретровагинального слияния. Коррекция такой деформации представляет значительно большую трудность, и хотя широко рекомендуется пластическая операция на раннем этапе, в возрасте до 1 года, с тем, чтобы свести к минимуму эмоциональный компонент, долгосрочные результаты не всегда утешительные: в одной серии наблюдений только у 21 % пациенток имелся удовлетворительный вагинальный канал при осмотре в пубертатный период [Bailez et al.]. Авторы данной книги предпочитают более позднюю пластику — в предпубертатном периоде.
В этой связи описаны различные процедуры, включая применение комбинированных кожных лоскутов из промежности с основанием сзади и спереди [Mundy] или кожных лоскутов, взятых с ягодицы [Donahoe, Powell]. Иногда эту операцию приходится сочетать с трансабдоминальным разрезом, чтобы добиться достаточной мобилизации влагалища в нижнем отделе. В случаях, когда для формирования влагалища совсем не хватает ткани для пластики дистального отдела, может потребоваться сегмент кишки.
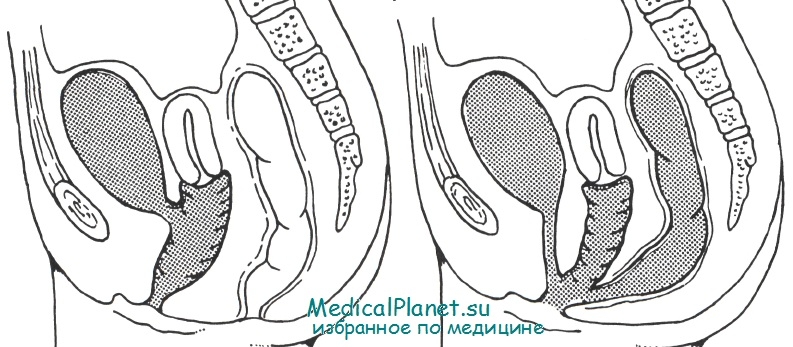
Лечение уровагинального слияния. В этом случае проблема заключается не в пластике влагалища, а в реконструкции уретры. В некоторых случаях в полноценной шейке мочевого пузыря уретру формируют из свернутого в трубку лоскута, взятого из передней стенки влагалища; образующийся дефект влагалища закрывают кожным лоскутом из промежности [Hendren]. Если у мочевого пузыря нет полноценной шейки, прежде всего надо отделить ее от влагалища через абдоминальный доступ. Описаны разные типы реконструкции уретры.
Mundy брал для этого лоскут из передней стенки мочевого пузыря, с основанием сбоку от шейки пузыря. Вокруг свернутой из него трубки он закреплял искусственный сфинктер AMS (American Medical Sistems).
Лечение клоаки. При операциях на клоаке применяют сагиттальный разрез [Pena, de Vries] по средней линии, который тянется от синусного отверстия спереди до крестца сзади и углубляется строго через среднюю линию комплекса тазовых мышц с тем, чтобы открыть задний участок общего канала и место слияния с прямой кишкой. Прежде всего прямую кишку выделяют из общего участка и отодвигают от влагалища, затем аналогичным образом поступают с влагалищем по отношению к уретре.
Между влагалищем и прямой кишкой, с одной стороны, и влагалищем и уретрой, с другой, есть дотягивается до промежности, в противном случае можно добиться удовлетворительных результатов с помощью трансабдоминального разреза. Если длина влагалища недостаточная, для дистальной реконструкции приходится использовать сегмент кишки, обычно подвздошной. В завершение операции подравнивают прямую кишку и дотягивают ее до нормального местоположения, а вокруг аккуратно пришивают тазовые мышцы и сфинктеры.
- Рекомендуем вам следующую статью "Уретрализация женского фаллоса - признаки"
Оглавление темы "Пороки развития женских мочеполовых органов":- Лечение урогенитального синуса в неонатальном периоде
- Окончательное лечение урогенитального синуса - принципы операций
- Уретрализация женского фаллоса - признаки
- Женская гипоспадия - признаки
- Заращенный задний проход и эктопические мочеточники - признаки
- Экстрофия мочевого пузыря - признаки, классификация
- Женская эписпадия - признаки
- Эктопия клоаки - признаки, клиника
- Аномалии яичников новорожденных: отсутствие яичника и неонатальные овариальные кисты
- Гипертрофия клитора - причины, клиника

