Экстрофия мочевого пузыря - признаки, классификация
Большинство гинекологических нарушений, связанных с этим редким комплексом, достаточно очевидны в неонатальном периоде, однако сказываться они начинают только в репродуктивном возрасте. Тем не менее вполне возможно, что качество раннего лечения влияет на вероятность поздних гинекологических осложнений [Canning, Gearhart].
Самый распространенный вариант — классическая экстрофия мочевого пузыря — отмечается у одного ребенка из 10 000 живорожденных, а соотношение пораженных мальчиков и девочек составляет 2,7 : 1. Наименее тяжелая аномалия, эписпадия, встречается примерно в 5 раз реже, соотношение пораженных мальчиков и девочек при этом составляет 3,5 : 1, а самая тяжелая — эктопия клоаки — в 20 раз реже, при соотношении мальчиков и девочек 1,6 : 1 [Canning, Gearhart].
В основе всех экстрофических аномалий лежит тот факт, что примитивная зародышевая мезодерма не проникает в аллантоисное расширение клоакальной мембраны, так что эктодерма и эндодерма соприкасаются при развитии нижней брюшной стенки, не влияя на мезодерму. В этом нестабильном состоянии происходит дезинтеграция клоакальной мембраны и внутренние органы таза оказываются открытыми на поверхности нижней части живота.
Патологически широкая клоакальная мембрана вклинивается в нижнюю часть развивающейся брюшной стенки и служит причиной образования диастаза лонной перегородки, характерной для аномалий такого типа, а краниально по отношению к мочевому пузырю — причиной образования широкой белой линии или даже эмбриональной грыжи. Этот же дефект аналогичным образом сказывается на неслиянии парных половых бугорков, или мюллеровых протоков, что ведет к частичному или полному отделению клитора, женских половых путей или того и другого вместе.
Форма экстрофической аномалии зависит от степени аллантоисного расширения клоакальной мембраны и времени ее дегисценции. Классическая экстрофия мочевого пузыря происходит вслед за разрывом растянутой мембраны после завершения развития уроректальной перегородки, в то время как менее растянутая клоакальная мембрана, ограниченная лонной областью, ведет к эписпадии, не сопровождающейся экстрофией.
Клоакальная экстрофия в своей основе представляет собой такую же аномалию, но здесь разрыв растянутой мембраны происходит раньше, до образования уроректальной перегородки, и между разделившимися половинами экстрофичного пузыря остается пространство, заполненное кишечником.
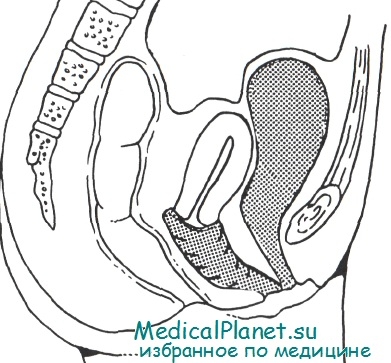
Отверстие мочеиспускательного канала, вагинальное отверстие и задний проход смещены вперед, а влагалище отклонено почти горизонтально назад. Шейка матки открывается к его передней стенке
Классическая экстрофия мочевого пузыря
Мочевой пузырь, который может быть разного размера, совершенно открыт и помещается на нижнем отделе брюшной стенки. Из его верхушки выходят пупочные сосуды. По обе стороны от него расходятся лонные кости, и степень диастаза возрастает с увеличением размера пузыря. У девочек уретра короткая, в некоторых случаях отсутствует и обычно полностью эписпадична. Отверстие влагалища находится непосредственно за уретрой или, в редких и особенно тяжелых случаях, примыкает к уретре снизу. Оно почти всегда сужено, хотя никогда не бывает узким настолько, чтобы вызвать гидрокольпос. Наконец, задний проход смещен вперед и в некоторых случаях стенозирован.
Клитор расщеплен на две части, а половые губы спереди расходятся таким образом, что отверстие влагалища необычно хорошо видно. Полное удвоение женских половых путей при этой патологии встречается редко, но частичное разделение перегородками влагалища и двурогой матки — сравнительно распространенное явление. Маточные трубы и яичники в норме.
На сагиттальном разрезе видно, что расстояние между пупком и задним проходом значительно уменьшено, а отверстие мочеиспускательного канала и вагинальное отверстие смещены вперед и вверх, а в некоторых случаях они расположены не в промежности, а в нижней части брюшной стенки. Само влагалище отклонено назад почти до горизонтального положения; шейка матки располагается не столько в своде влагалища, сколько на его передней стенке. Кроме того, внутренние половые органы и прямая кишка лишены нормальной опоры в виде фасций и мышц тазового дна, в результате чего нередки выпадения органов и ректальный пролапс.
Первое явление возникает чаще у взрослых, последнее больше распространено у детей.
Несмотря на тяжесть первичной аномалии, новорожденные с экстрофией мочевого пузыря в остальном почти всегда здоровы и не страдают какими-либо другими нарушениями. Так, верхние мочевые пути у них нормальны. В редких случаях такого рода аномалии сопровождаются врожденными пороками сердца и миеломенингоцеле.
Подробные сведения о способах реконструкции при такой патологии выходят за рамки данной главы, однако в целом можно сказать, что первичную реконструкцию производят в неонатальном периоде, за исключением тех редких случаев, когда мочевой пузырь необычно малого размера и не поддается пластике, или при наличии каких-либо других, более тяжелых пороков развития, например порока сердца.
Мочевой пузырь отделяют от окружающей его кожи и сначала освобождают с обеих сторон от прямой кишки, а затем смещают экстраперитонеально. Таким же образом выделяют и освобождают уретральную пластинку. Эти манипуляции позволяют сдвинуть внутрь по средней линии мочевой пузырь и мочеиспускательный канал (уретра). На этой стадии не делают попыток создать полноценную систему сфинктеров. Данную процедуру объединяют с тазовой остеотомией, которая позволяет приблизить вперед лонное сочленение, а с ним нижний участок брюшной стенки и расщепленный надвое клитор.
Дальнейшие меры, направленные на регуляцию функции мочевого пузыря, откладывают до того времени, когда ребенок станет старше и сможет сам участвовать в своем лечении. Обычно это происходит в возрасте 5—8 лет. Если полезная емкость мочевого пузыря не менее 50 мл, некоторым хирургам удается получить неплохие результаты путем реконструкции одной только шейки, хотя нередко после этого возможна устойчивая дисфункция сфинктеров или нарушение оттока мочи и ее обильное нерегулируемое выделение из растянутого пузыря. Иногда при этом наблюдаются вторичные осложнения со стороны верхних мочевых путей в виде их обструкции или возникновения везико-уретерального рефлюкса.
В настоящее время предпочитают создавать функциональную систему сфинктеров с помощью тубуляризации треугольной области у основания мочевого пузыря. При этом мочеточники перемещают на более высокий уровень и комбинируют эту процедуру с цистопластикой с целью увеличения объема пузыря. Для этого пользуются детубуляризированным сегментом кишки. Мочевыделение обеспечивается путем уретральной самокатетеризации либо, если такой подход неприемлем, путем катетеризации постоянной абдоминальной стомы, обычно конструируемой из аппендикса (процедура Mitrofanofr). Благодаря этому методу почти всегда удается добиться полной регуляции функции мочевого пузыря без необходимости когда-либо вернуться к постоянному отведению мочи.
Как правило, коррекция всякого стеноза отверстия влагалища откладывается до пубертатного периода, и, учитывая риск выпадения, вмешательство должно быть сведено к осторожному выполнению вертикальной эпизиотомии с поперечным швом. Операцию следует ограничить тем минимумом, который необходим для обеспечения в дальнейшем нормального полового сношения. Одновременно можно устранить, если это необходимо, любые перегородки во влагалище. После окончания пубертатного периода отверстие влагалища может выглядеть уродливо и быть слишком заметным из-за смещения вперед и отсутствия оволосения внизу живота.
Это можно скорее скрыть, чем скорректировать путем иссечения участка кожи без волос и подтягивания участка кожи, покрытого волосами.
Почти все женщины с корригированной экстрофией ведут нормальную половую жизнь, и у преобладающего большинства из них не нарушена фертильность [Shapiro et al.]. Беременность у них часто осложняется цервикальным или маточным пролапсом [Krisiloff et al.]. Высказываются предположения, что риск этого можно уменьшить благодаря кесареву сечению, и не исключено, что данное осложнение встречается реже у тех женщин, у которых первоначальная реконструкция включала исправление тазового кольца [Blakely, Mills, Canning, Gearhart].
Спонтанно может возникнуть полное выпадение. При этом нужно прибегать не к гистеротомии, а к созданию поддерживающей системы, прикрепляя шейку матки сзади к крестцу [Woodhouse]. Обычно, чтобы избежать риска ректального пролапса, или ректоцеле, осуществляют ректопексию.
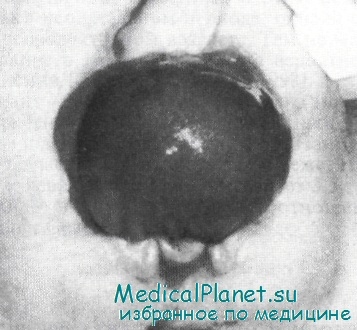
В этом случае мочевой пузырь имеет очень большие размеры. Из его верхней части выходят пупочные сосуды. Под ним виден расщепленный надвое клитор. Задний проход смещен вперед.
- Рекомендуем вам следующую статью "Женская эписпадия - признаки"
Оглавление темы "Пороки развития женских мочеполовых органов":- Лечение урогенитального синуса в неонатальном периоде
- Окончательное лечение урогенитального синуса - принципы операций
- Уретрализация женского фаллоса - признаки
- Женская гипоспадия - признаки
- Заращенный задний проход и эктопические мочеточники - признаки
- Экстрофия мочевого пузыря - признаки, классификация
- Женская эписпадия - признаки
- Эктопия клоаки - признаки, клиника
- Аномалии яичников новорожденных: отсутствие яичника и неонатальные овариальные кисты
- Гипертрофия клитора - причины, клиника

