Гистероскопическая классификация миом. Показания к миомэктомии
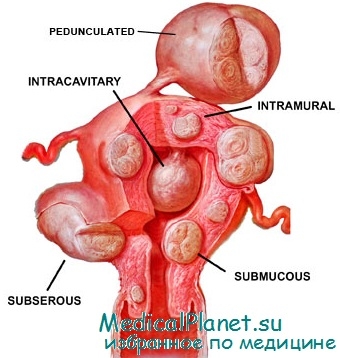
Классификация важна для наиболее точного определения оптимального метода миомэктомии и рекомендаций пациенткам по поводу риска и прогнозов. Классификации Европейского общества гистероскопии основана на локализации миомы, ее размере и степени распространения в полость матки. В соответствии с этой классификацией миомы типа 0 имеют ножку, при этом миома полностью расположена в полости матки. Миомы типа I описаны как имеющие широкое основание, менее 50% объема которых расположено интрамурально.
Наконец, миомы типа II располагаются под слизистой оболочкой, и более чем 50% их объема локализовано интрамурально.
К ним относятся трансмуральные миомы, которые распространяются от подслизистого до субсерозного слоя миометрия. При гистероскопии субмукозные миомы II типа представлены выступающим в полость матки полюсом мио-матозного узла. Множественные миомы не включены в эту классификацию. Их не удаляют гистероскопически.
Эта система первоначально была разработана для классификации миом исключительно по гистероскопическому описанию. Однако такой подход имеет существенные недостатки. В момент проведения гистероскопии миомы могут подвергаться давлению и сдвигаться в миометрии в результате воздействия расширяющих сред, что мешает их полной визуализации. По этой причине предоперационная оценка с помощью УЗИ должна точно определять, сколько имеется миом и как глубоко они проникают в миометрии.
Для интрамуральных миом была разработана система классификации для УЗИ, что соответствует, в частности, гистероскопической классификации и (частично) гистеросальпингографии (ГСГ):
• Миомы класса 1 бывают внутриполостными и не вовлекают миометрии. Их основание или ножка видны при СГГ с использованием изотонического раствора натрия хлорида.
• Миомы класса 2 имеют подслизистый компонент, который вовлекает менее 50% толщины миометрия.
• Миомы класса 3 имеют интрамуральный компонент, составляющий более 50%. Они могут быть трансмуральными и располагаться в любом участке: от подслизистой до серозной оболочки. Эти миомы при гистероскопическом исследовании часто выглядят как выпуклость или углубление в подслизистый слой.
Степень хирургической сложности и, следовательно, риска для пациентки связана с глубиной проникновения и размером миом. Миомы на ножке (гистероскопически — миомы типа 0, соногистерографически — миомы класса 1) до 3 см в диметре обычно легко удаляют гистероскопически. К большим миомам гистероскопического типа О (>3 см) и миомам гистероскопического типа I (класс 2 при СГГ) также применим гистероскопический подход.
Однако риск попадания жидкости в сосуды повышается в результате увеличения продолжительности операции и открытия венозных каналов миометрия во время резекции. Оперативную гистероскопию проводить сложнее из-за ограниченного пространства в пределах полости матки и ухудшающейся видимости в результате невозможности дальнейшего расширения полости матки с помощью расширяющей среды и большого количества фрагментов миомы, которые накапливаются в полости матки.
Часто неполное удаление больших миом требует двух и более хирургических вмешательств. Только самые опытные специалисты по гистероскопии могут предпринимать попытки проведения гистероскопической резекции внутриполостной миомы размером 5 см и более. Крупные и множественные миомы не следует удалять гистероскопически.
Гистероскопическую резекцию миом гистероскопического типа II (или соногистерографического класса 3) должны проводить наиболее квалифицированные доктора. Чаще всего используют абдоминальную лапароскопию или лапаротомию. Гистероскопическое удаление миом типа II связано с большим риском проникновения жидкости в сосуды и перфорации матки, причем обычно необходимо две или более процедур для полного их удаления.
Гистероскопическая резекции миомы типа II заканчивается обширным повреждением эндометрия, что повышает риск синдрома Ашермана, а также снижает способность к зачатию и приводит к гипоменорее. При попытке минимизировать внутриматочные спайки часто назначают послеоперационное лечение с использованием эстрогена и прогестина, внутриматочных стентов или проведением повторной гистероскопии. Тем не менее эффективность этих подходов не была изучена. Из-за имеющегося риска гистероскопическое удаление миом типа II вообще не следует проводить женщинам, желающим в будущем забеременеть.
В идеале для проведения гистероскопической миомэктомии женщина должна отвечать следующим критериям:
• наличие единственной внутриполостной миомы (О типа) или миомы, менее 50% объема которой расположено интрамурально (I типа), размером до 3 см в диаметре;
• размер матки менее 12-14 нед беременности;
• нормальные показатели Hb и электролитного состава крови.
Опытные гистерокописты могут удалять множественные внутриполостные миомы у женщин, которые хотят в будущем родить. У этих пациенток методом выбора будет двухэтапная операция гистероскопической миомэктомии, причем в процессе каждого этапа миомы удаляют только с одной стенки матки. Цель состоит в том, чтобы уменьшить риск соприкосновения стенок матки и развития послеоперационных внутриматочных синехий.
- Рекомендуем далее ознакомиться со статьей "Техника гистероскопической миомэктомией. Петельная резекция"
Оглавление темы "Гистероскопия":- Оборудование для гистероскопии. Жесткий и гибкий гистероскопы
- Расширяющие среды для гистероскопии. Углекислый газ, декстран
- Жидкости с низкой вязкостью для гистероскопии. Особенности
- Диагностическая гистероскопия. Техника
- Гистероскопическая полипэктомия, миомэктомия. Техника
- Гистероскопическая классификация миом. Показания к миомэктомии
- Техника гистероскопической миомэктомией. Петельная резекция
- Сохранение фертильности при гистероскопической миомэктомии. Беременность после удаления миомы
- Удаление крупных миом при гистероскопической миомэктомии. Биполярная технология
- Абляция эндометрия. Подготовка и риски

