Клиническая картина менингита. Диагностика менингита
Патоморфологические изменения при менингите включают воспалительный выпот в субарахноидальном пространстве, церебральный васкулит, отек мозга и повреждение нейронов. Воспалительный выпот наиболее выражен в области цистерн основания мозга, распространяется на мозжечок и затем — на большие полушария. Из черепных нервов в большей степени страдают те, которые пересекают субарахноидальное пространство. Васкулит поражает как артерии, так и вены, чаще развивается при пневмококковом менингите и может приводить к ишемии и инфарктам мозга. При посмертном морфологическом исследовании часто обнаруживают дистрофию и гибель клеток ишемической, токсической и другой природы.
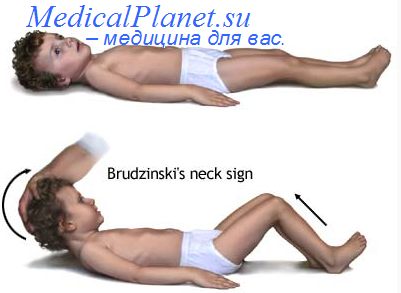
Классическая триада симптомов — лихорадка, головная боль и ригидность затьиочных мышц. Однако у детей первых двух лет жизни ригидности затьиочных мышц и других симптомов раздражения мозговых оболочек может не быть. Характерны нарушения сознания — они возникают у 90% больных. Как правило, это раздражительность, сонливость или спутанность сознания; в 10—15% случаев развивается кома (крайне неблагоприятный прогностический признак). При физикальном исследовании обнаруживают симптомы раздражения мозговых оболочек: ригидность затылочных мышц, симптомы Кернига и Брудзинского. У грудных детей может выбухать большой родничок. Поражение черепных нервов, особенно отводящего, может быть следствием повышения ВЧД или воспаления в субарахноидальном пространстве. Очаговые неврологические симптомы в начале заболевания встречаются редко; при их появлении следует заподозрить инфаркт головного мозга.
Менингит может протекать с системными проявлениями. Наиболее характерны они для менингококкового менингита. На ранних стадиях менингококковой инфекции на коже появляется пятнистая эритематозная сыпь, которая вскоре проходит или сменяется петехиями, экхимозами и пальпируемой пурпурой. Петехии и экхимозы могут свидетельствовать о менингококковом сепсисе, который у 50% больных протекает с менингитом. При менингококковом менингите, а также при менингите, вызванном энтеробактериями, артериальная гипотония обычно бывает вызвана эндотоксинемией. Большинство других возбудителей менингита — Streptococcus pneumoniae, Haemophilus influenzae и Listeria monocytogenes — редко вызывают токсический шок. Артериальная гипотония при менингите, вызванном этими возбудителями, обычно бывает следствием снижения ОЦК.
Диагностика менингита
При подозрении на менингит показано экстренное исследование СМЖ. Люмбальную пункцию откладывают только при подозрении на внутричерепное объемное образование (при застойном диске зрительного нерва или медленно прогрессирующих очаговых неврологических нарушениях в анамнезе). В таких случаях сначала делают КТ или МРТ головы. Признаки менингита по данным исследования СМЖ — число лейкоцитов более 6 1/мкл, повышенный уровень белка и сниженный уровень глюкозы, повышенное давление СМЖ и обнаружение микроорганизмов в мазке, окрашенном по Граму.
При бактериальном менингите всегда наблюдается цитоз СМЖ — от 100 до 10 000 1/мкл, однако на ранней стадии его может не быть. Нейтрофилы обычно составляют более 90%. Очень высокий цитоз (более 50 000 1/мкл) может указывать на абсцесс головного мозга, вскрывшийся в желудочки мозга.
При бактериальном менингите уровень глюкозы в СМЖ часто снижается и обычно составляет менее 50% сывороточного. Другие причины снижения уровня глюкозы в СМЖ — туберкулезный и грибковый менингит, субарахноидальное кровоизлияние и диффузная опухолевая инфильтрация мозговых оболочек.
Уровень белка в СМЖ обычно повышен до 100—500 мг%, однако повышение белка не может служить критерием бактериального менингита, поскольку оно всего лишь отражает повышение проницаемости гематоэнцефалического барьера. Очень высокий уровень белка в СМЖ возможен при туберкулезном менингите.
Микроскопия мазка СМЖ, окрашенного по Граму, выявляет возбудителя более чем у 90% больных с нелеченным менингитом. Однако трактовать мазки трудно и во избежание ошибок лучше полагаться на заключение опытного микробиолога. Пневмококки при слишком сильном обесцвечивании мазка могут напоминать менингококков, Haemophilus influenzae можно спутать с энтеробактериями, и наоборот, а клеточный детрит можно принять за грамположительных кокков. Listeria monocytogenes в мазке обнаружить трудно.
Посев СМЖ положителен у 70—90% нелеченных больных; предшествовавший прием антибиотиков внутрь существенно снижает информативность посева. В этих случаях выяснить этиологию менингита помогают методы выявления антигенов возбудителя, например латекс-агглютинация. Эти методы, выполненные не позднее 48—72 ч от начала приема антибиотиков, выявляют возбудителя примерно у 90% больных.
Помимо бактериологического исследования СМЖ установить возбудителя менингита в некоторых случаях помогает посев крови. Он бывает положительным у 40—75% больных бактериальным менингитом (в зависимости от вида возбудителя) и входит в число обязательных исследований при этом заболевании.
Лабораторная диагностика не ограничивается определением возбудителя. Общее число лейкоцитов в крови и лейкоцитарная формула позволяют оценить тяжесть инфекции и прогноз. Лейкопения, как правило, свидетельствует о неблагоприятном прогнозе, особенно при менингококковой и пневмококковой инфекции. Удлинение ПВ, АЧТВ и тромбинового времени в сочетании с тромбоцитопенией может указывать на ДВС-синдром, который часто развивается на фоне инфекций, вызванных грамотрицательными бактериями.
Обязательно определяют уровни электролитов и осмоляльность мочи и плазмы, чтобы не пропустить синдром гиперсекреции АДГ (он проявляется выраженной гипонатриемией на фоне повышенной осмоляльности мочи и повышенного выведения натрия с мочой). Другие исследования, например рентгенография грудной клетки, требуются редко и выполняются при подозрении на сопутствующие заболевания. КТ головы на ранней стадии менингита позволяет выявить отек мозга, а позже — субдуральные выпот и эмпиему.
- Читать далее "Лечение менингита. Прогноз и профилактика детского менингита"
Оглавление темы "Менингит и остеомиелит детского возраста":1. Механизмы развития менингита у детей. Патогенез менингита
2. Клиническая картина менингита. Диагностика менингита
3. Лечение менингита. Прогноз и профилактика детского менингита
4. Острый гематогенный остеомиелит. Причины и механизмы развития остеомиелита у детей
5. Клиника детского остеомиелита. Остеомиелит у новорожденных
6. Негематогенный остеомиелит. Диагностика детского остеомиелита
7. Лучевая диагностика остеомиелита. Лечение остеомиелита
8. Антибактериальная терапия при детском остеомиелите. Прогноз остеомиелита
9. Гнойный артрит. Причины и диагностика гнойного артрита у детей
10. Диагностика детского гнойного артрита. Лечение гнойного артрита

