УЗИ функции правого желудочка у постели больного (на месте, point-of-care)
Ключевые моменты:
• Цель проведения УЗИ ПЖ у постели больного заключается в оценке его острой недостаточности, связанной с увеличением давления в легочной артерии, или прямого повреждения ПЖ.
• Недостаточность ПЖ можно быстро распознать, выполнив в рамках УЗИ у постели больного качественный анализ размера, функции ПЖ, а также кинетики межжелудочковой перегородки.
• Для объективного анализа ответа на терапевтические вмешательства можно проводить оценку количественных параметров, таких как систолическое смещение трикуспидального кольца и систолическое давление в ПЖ.
Исторически предметом гемодинамической и эхокардиографической оценки сердца являлся ЛЖ. В последнее время была пересмотрена важность функционирования ПЖ, в результате чего были изданы руководства, описывающие стандартные методы оценки размеров и функции ПЖ, соответствующих норме.
Оценка функции ПЖ облегчает диагностику и ведение кардиогенного шока и дыхательной недостаточности у пациентов в тяжелом состоянии. В зависимости от клинических обстоятельств необходимо рассмотреть состояния, которые могут вызывать острую недостаточность ПЖ через внезапную легочную гипертензию (например, ТЭЛА, ИВЛ, ОРДС) или через первичную недостаточность ПЖ (например, из-за травмы или инфаркта).
Оценка функции ПЖ и раннее выявление его острой недостаточности необходимо при ведении пациентов в состоянии кардиогенного шока. Было показано, что, помимо облегчения принятия решений о начале ионотропной поддержки и инфузионной реанимации, структура и функция ПЖ являются ценными прогностическими факторами для пациентов с недостаточностью ЛЖ, острой ТЭЛА, ОРДС и тяжелым сепсисом. Решение о начале инфузионной реанимации пациентов с септическим шоком можно принимать, опираясь на размер ПЖ. Объемная нагрузка дисфункционального ПЖ с искривленной межжелудочковой перегородкой может еще сильнее нарушить заполнение ЛЖ, что приведет к снижению выброса ЛЖ и прогрессированию шокового состояния.
Что касается пациентов с подозрением на ТЭЛА и нарушением кровообращения, то, по данным одного исследования, более 90% пациентов с ТЭЛА, ставшей причиной кардиогенного шока, будут демонстрировать признаки недостаточности ПЖ на УЗИ сердца у постели больного. У пациентов с диагностированной ТЭЛА без шока при наличии на УЗИ признаков недостаточности ПЖ повышается риск развития серьезных нежелательных явлений, включая продолжительную легочную гипертензию. Таким образом, ПЖ является важной составляющей принятия клинических решений для пациентов с подозрением или подтвержденной ТЭЛА.
С использованием УЗИ сердца у постели больного можно диагностировать и оценить степень тяжести легочной гипертензии у пациентов с дыхательной недостаточностью, чтобы принимать решение о применении аппарата ИВЛ. Например, у пациентов с ОРДС бессистемное повышение положительного давления в конце выдоха (ПДКВ) приведет к повышению постнагрузки ПЖ, что, в свою очередь, может привести к резкому снижению общего сердечного выброса. Такая зависимость между сердцем и легкими может привести к усилению кардиогенного шока у пациентов с нарушенной функцией ПЖ.
При настройке вентиляции с положительным давлением медицинский работник должен соблюдать баланс между пользой от усиления мобилизации альвеол и возможным вредным действием, связанным с избыточной нагрузкой ПЖ. Серийный мониторинг размера и морфологии ПЖ посредством проведения эхокардиографии при корректировке ИВЛ у пациентов с высокими показателями ПДКВ или высоким давлением в дыхательных путях прост и подробно описан.
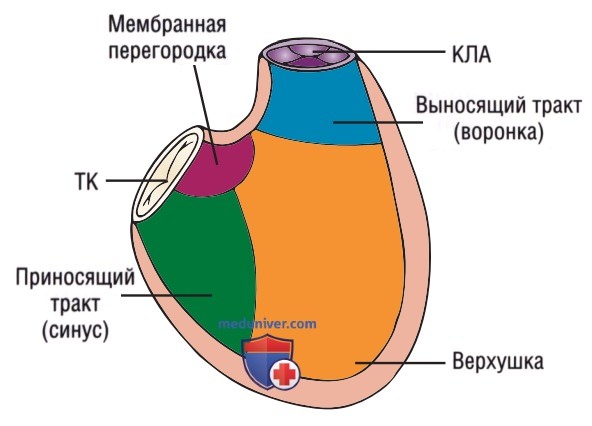
а) Анатомия. ПЖ располагается в средостении позади грудины, между ее средней и нижней частью. ПЖ находится кпереди относительно ЛЖ, его камера анатомически подразделяется на три части: приносящий тракт (синус), выносящий тракт (воронка) и верхушка. Даже несмотря на то что верхушка желудочка содержит большое количество трабекул, систолическая функция ПЖ в большей степени определяется приносящим и выносящим трактом (рис. 1 и 2). Во время систолы происходит сокращение мышц приносящего тракта, обеспечивающее повышение давления в ПЖ, в то же время мышцы выносящего тракта растягиваются, что обеспечивает подстройку давления и удлинение систолы.
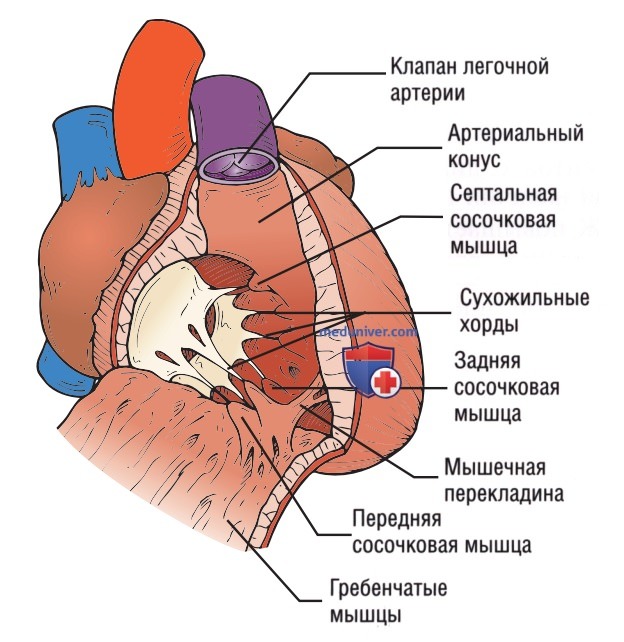
Сокращение ПЖ является сложным процессом, который подразделяют на фазы. Сначала трабекулированный приносящий тракт сокращается в продольном направлении, уменьшая расстояние от основания до вершины. Затем свободная стенка ПЖ сокращается радиально в направлении межжелудочковой перегородки, уменьшая окружность камеры. Наконец, напряжение, возникшее в результате сокращения основания и верхушки ЛЖ, ведет к аналогичному сокращению ПЖ.
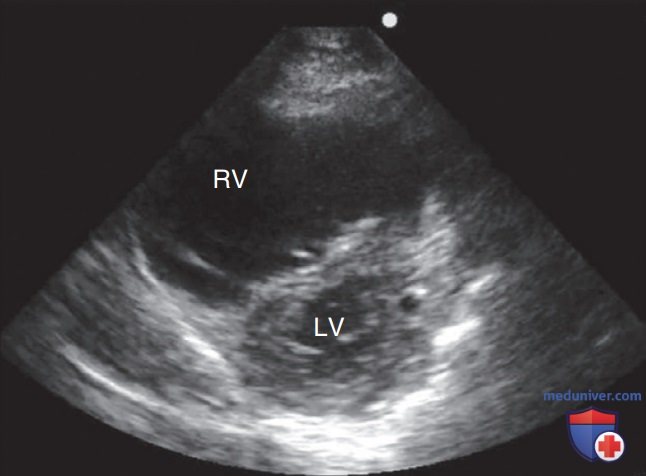
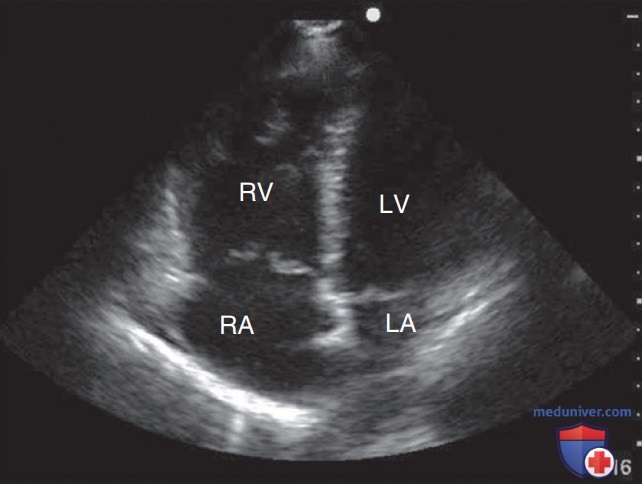
Свободная стенка ПЖ в норме тоньше свободной стенки ЛЖ, поскольку ПЖ качает кровь в легочные сосуды, характеризующиеся более низким сопротивлением, чем сосуды большого круга кровообращения. Нормальный размер камеры ПЖ составляет примерно 2/3 от размера камеры ЛЖ. ПЖ имеет форму полумесяца в поперечной парастернальной позиции по короткой оси (рис. 3) и треугольную форму в корональной плоскости апикальной четырехкамерной (А4К) позиции (рис. 4).
б) Оценка правого желудочка с использованием стандартных позиций. Наиболее точную визуализацию ПЖ можно выполнить при использовании стандартных эхокардиографических позиций, которые обсуждались в отдельной статье на сайте - просим вас пользоваться формой поиска по сайту выше. В связи со сложностью структуры и функции ПЖ его следует оценивать с использованием всех доступных позиций сердца. Интерпретацию размера и функции ПЖ проводят, опираясь на следующие наиболее распространенные позиции эхокардиографии (рис. 5).
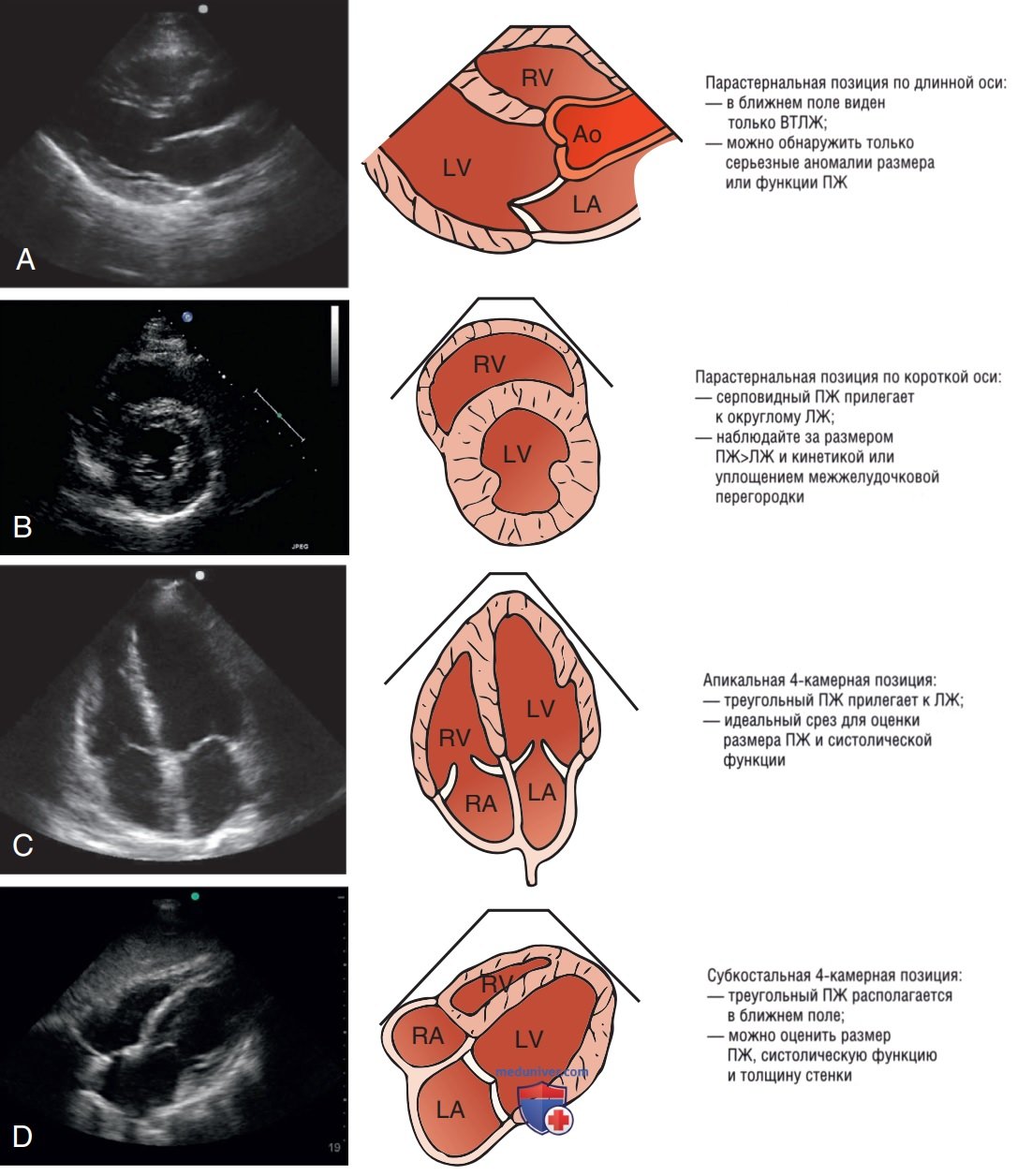
1. Парастернальная позиция по длинной оси: позволяет визуализировать проксимальную часть ВТПЖ и свободной стенки ПЖ в ближнем поле (см. рис. 5). В норме размер ПЖ на эхограмме будет примерно равен размеру восходящего отдела аорты и размеру ЛП (данное правило известно как «правило третей»). В данной позиции можно обнаружить недостаточное заполнение ЛЖ в связи с минимальным выбросом ПЖ. При использовании данной позиции можно обнаружить выраженные отклонения размера или функции ПЖ, однако перед принятием важных клинических решений наблюдения необходимо подтвердить полученные данные с использованием дополнительных срезов.
2. Парастернальная позиция по короткой оси (на уровне середины желудочка): в норме на данном срезе ПЖ в форме полумесяца располагается вокруг округлого ЛЖ. Данная позиция позволяет напрямую сравнить размеры ПЖ и ЛЖ (см. рис. 5). В частности, с использованием данной позиции можно выполнить оценку межжелудочковой перегородки и ее кинетики. Кинетика перегородки изменяется при избыточном давлении в ПЖ и варьирует от скачкообразных движений до уплощения перегородки.
3. Апикальная четырехкамерная позиция (А4К): эта позиция является самой информативной для глобальной оценки ПЖ. При получении осевой эхограммы можно легко интерпретировать относительный размер ПЖ, выполняя последовательное сопоставление ПЖ и ЛЖ (см. рис. 5). Также в этой позиции видна межжелудочковая перегородка, что позволяет интерпретировать ее кинетику. Обычно систолическую функцию ПЖ оценивают качественно, но можно также выполнить количественные расчеты [см. обсуждение систолического смещения трикуспидального кольца (Tricuspid Annular Plane Systolic Excursion, TAPSE) ниже]. Выравнивание направления кровотока параллельно ультразвуковому лучу с этой позиции идеально подходит для допплеровской оценки потоков трикуспидального клапана и определения легочного давления.
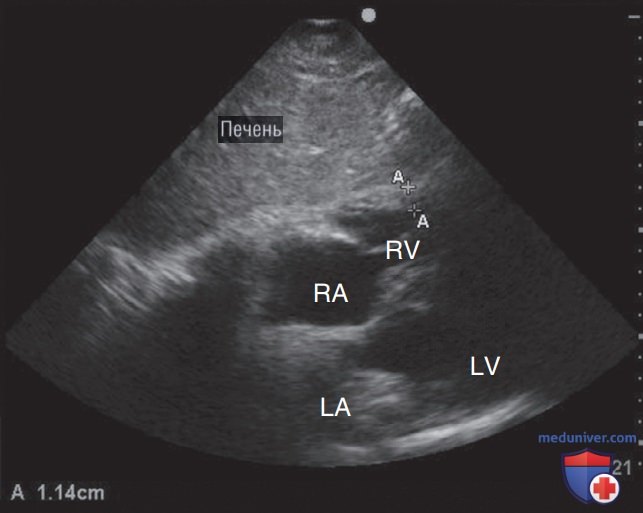
4. Субксифоидальная четырехкамерная позиция (С4К): ПЖ изображен в ближнем поле в виде треугольной камеры, прилегающей к печени (см. рис. 5). Как и с использованием позиции А4К, позиция С4К позволяет провести последовательное сравнение размеров и функции ПЖ и ЛЖ. До тех пор пока оператор не получит внеосевую эхограмму, что представляет собой распространенную ошибку при работе с данным срезом, позиция С4К может служить ценным инструментом для оценки ПЖ, если позиция А4К не может быть получена. Поскольку свободная стенка ПЖ почти перпендикулярна ультразвуковому лучу, с использованием данной позиции можно очень точно визуализировать эндокард ПЖ, кроме того, он идеален для выполнения оценки толщины стенки ПЖ — признака, позволяющего отличить острые и хронические заболевания ПЖ.
в) Интерпретация размера и функции правого желудочка. Оценку ПЖ у постели больного часто проводят пациентам с острыми нарушениями кровообращения или дыхательной недостаточностью. Оценка ПЖ у этих пациентов сфокусирована на оценке присутствия или отсутствия недостаточности ПЖ. Острая недостаточность ПЖ обычно является следствием прямого повреждения его тканей или внезапного повышения сопротивления легочных сосудов (острое легочное сердце). Прямое повреждение тканей ПЖ обычно происходит в результате ИМ или закрытой травмы, а острое легочное сердце обычно является следствием массивной или субмассивной ТЭЛА, ОРДС, тяжелой гипоксии, метаболических нарушений либо ИВЛ с высоким давлением в дыхательных путях.
Помимо острой недостаточности ПЖ, при проведении его подробной оценки можно выявить большое количество других признаков, важных с точки зрения диагностики. Применение УЗИ для некоторых целей, таких как описание степени тяжести трикуспидальной недостаточности (TH), определение систолического давления в ПЖ или оценка эндокардита, связано с техническими тонкостями и требует дополнительного обучения для достижения профессионализма.
Необходимо проводить систематическую оценку ПЖ, чтобы следить за характерными признаками напряжения или недостаточности ПЖ. Совокупность признаков, описанных ниже, варьирует от пациента к пациенту в зависимости от этиологии и хронического течения заболевания, физиологической адаптации и начатой терапии.
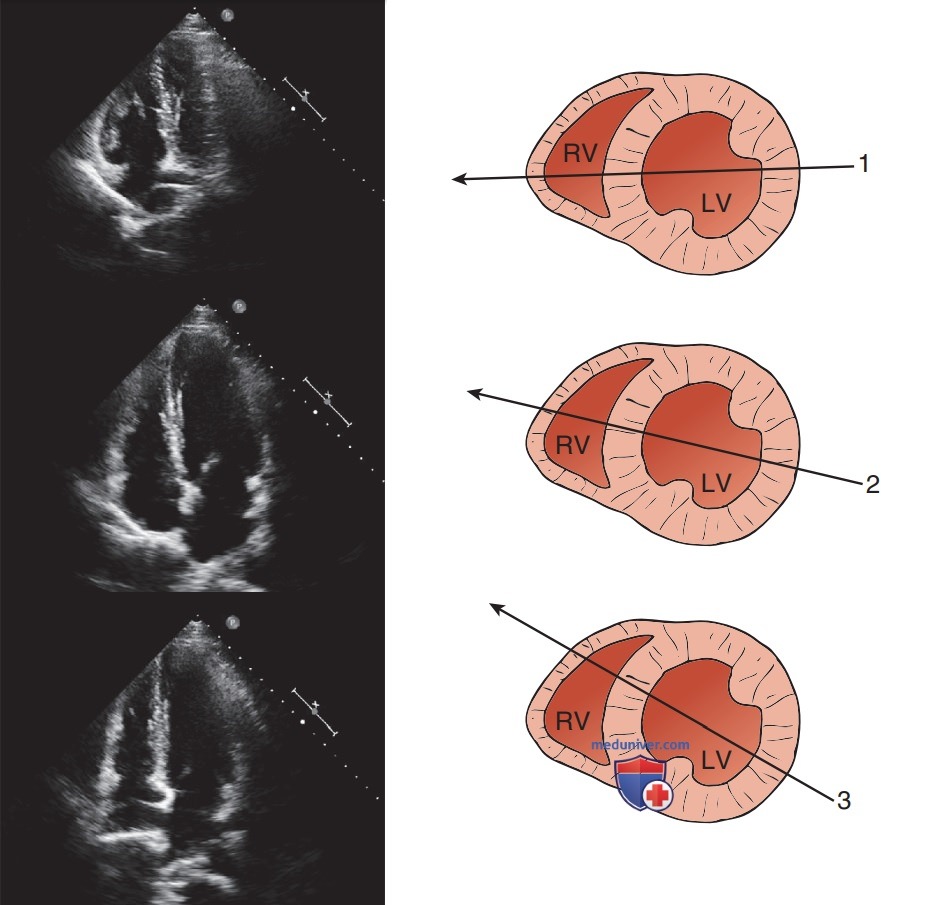
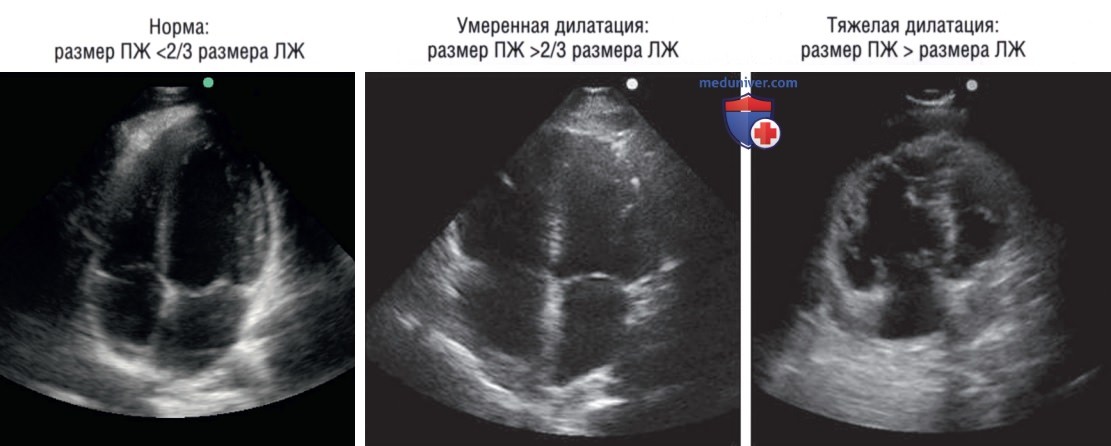
1. Размер ПЖ: мускулатура свободной стенки ПЖ является относительно слабо развитой, поэтому при острой недостаточности ПЖ камера растягивается. Наиболее распространенным практическим подходом для определения увеличения ПЖ является проведение прямого последовательного сравнения размера ПЖ и ЛЖ. Наиболее интуитивно понятной является оценка размера ПЖ в позиции А4К, однако ее также можно проводить с использованием позиции С4К. При регистрации в позиции А4К необходимо расположить датчик таким образом, чтобы правильно визуализировать боковую свободную стенку ПЖ и зарегистрировать максимально возможную ширину камеры ПЖ (рис. 6). Качественную оценку размера ПЖ чаще всего проводят с использованием следующих параметров конца диастолы (рис. 7).
a. Нормальный размер ПЖ: менее 2/3 размера ЛЖ.
b. Умеренная дилатация: размер ПЖ больше 2/3 размера ЛЖ.
c. Сильная дилатация: размер ПЖ превышает размер ЛЖ.
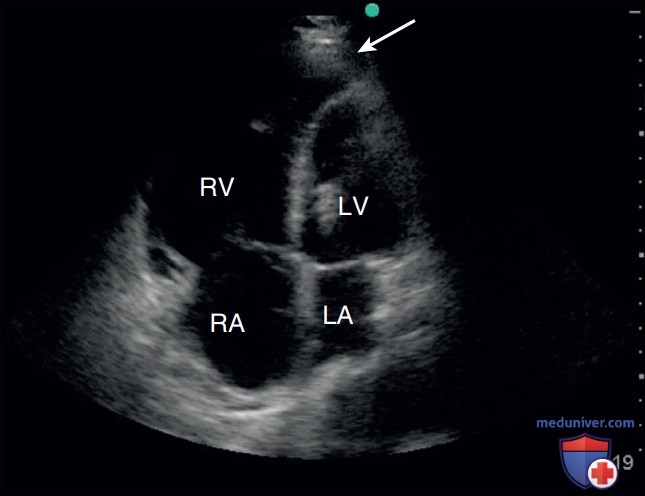
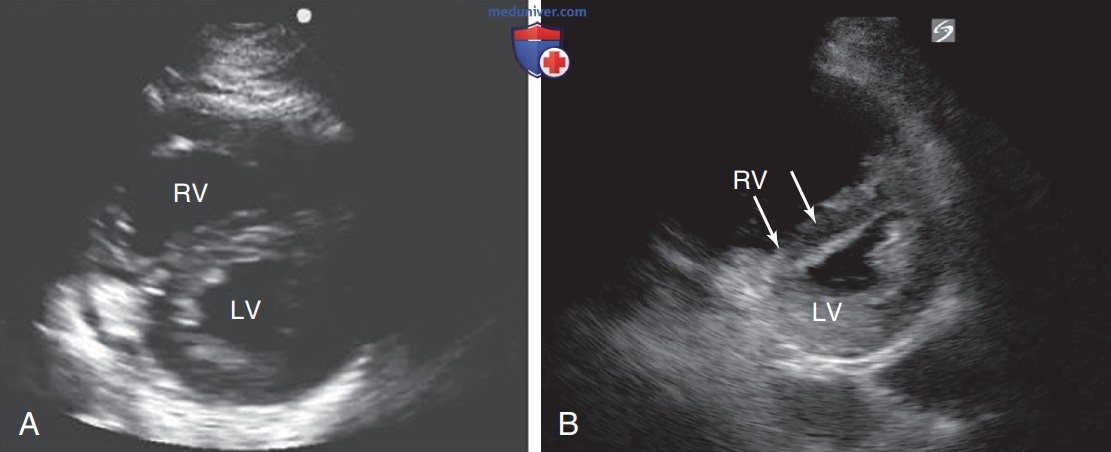
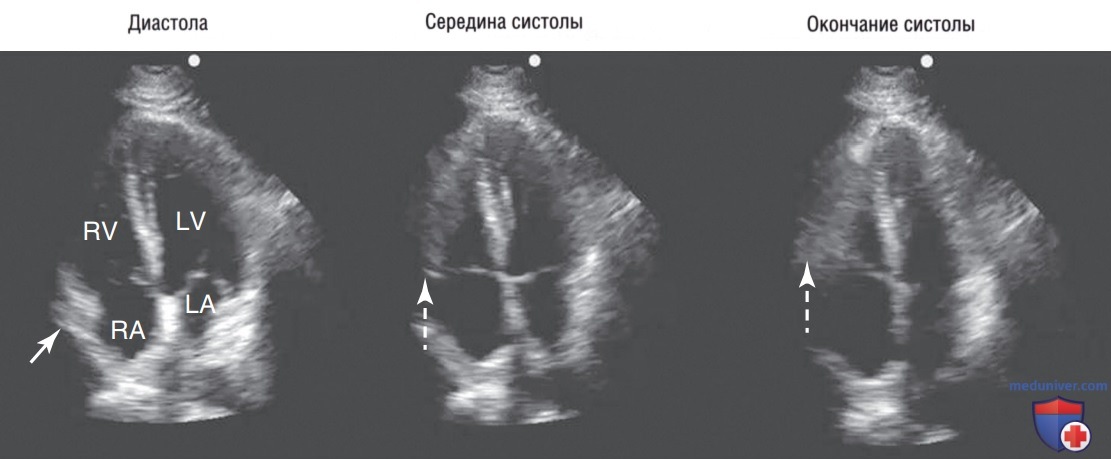
Еще одним важным параметром является определение преобладающей камеры в области верхушки сердца. При расширении ПЖ он становится преобладающей камерой в области верхушки сердца, вытесняя ЛЖ, который лучше всего виден в позиции А4К (рис. 8). Как видно на срезах по короткой оси, по мере расширения ПЖ он приобретает все более округлую форму (рис. 9). В позиции А4К дилатация ПЖ искажает его нормальную треугольную форму, делая его более овальным (рис. 10).
2. Толщина стенки ПЖ: для диагностики и ведения недостаточности ПЖ часто важно отличить ее острую форму (например, при массивной ТЭЛА) от хронической (например, при ХОБЛ). Поскольку точно диагностировать ТЭЛА можно только по КТ-ангиограмме грудной клетки или увидев мигрирующий тромб на эхокардиограмме, важную информацию о хроническом течении недостаточности ПЖ можно получить, оценив толщину его стенки. По мере увеличения давления ПЖ со временем разрастается, и увеличенная толщина его стенки указывает на более хронический процесс.
Измерение толщины стенки лучше всего проводить по окончании диастолы в позиции С4К, уделив особое внимание исключению трабекул. В норме ширина свободной стенки ПЖ должна быть меньше 5 мм.
Если толщина стенки ПЖ превышает 1 см, это надежный признак хронического процесса (рис. 11). Следует отметить, что наличие хронической недостаточности ПЖ не исключает вероятности развития на ее фоне обострения. Кроме того, резкое увеличение толщины стенки ПЖ может произойти в течение 48 ч после резкого внезапного увеличения давления в ЛА (например, при острой ТЭЛА) — в этом случае при помощи эхокардиографии невозможно будет различить острый и хронический процесс. Таким образом, полезнее всего оценивать толщину стенки ПЖ для диагностики острого процесса у пациентов с его недостаточностью и нормальной толщиной стенки (<5 мм).
3. Межжелудочковая перегородка: форма и характер движений межжелудочковой перегородки предоставляют ценную информацию о давлении в ПЖ. Лучше всего перегородка видна в парастернальной позиции по короткой оси и позиции А4К. В норме ЛЖ имеет округлую форму, а межжелудочковая перегородка выгибается в сторону камеры ЛЖ во время систолы и диастолы (рис. 12). При увеличении давления в ПЖ в норме округленная перегородка уплощается и выталкивается в сторону ЛЖ. Уплощение перегородки говорит о том, что в этой точке сердечного цикла давление в ПЖ превышает давление в ЛЖ.
Это может происходить во время систолы, диастолы или в обеих фазах. Уплощение перегородки чаще всего наблюдается только во время диастолы, поскольку для того чтобы ПЖ мог генерировать системный диапазон давления во время систолы, у пациента должна быть хроническая тяжелая легочная гипертензия. Уплощение перегородки во время диастолы называется парадоксальным движением перегородки, при этом могут наблюдаться ее скачкообразные движения. Прогрессирующее увеличение давления ведет к уплощению перегородки и стойкому повышению давления на всем протяжении сердечного цикла. Удобнее всего оценивать уплощение перегородки с использованием парастернальной позиции по короткой оси, на которой в норме округлый ЛЖ приобретает форму буквы «D» (см. рис. 12).
4. Систолическая функция ПЖ: оценка систолической функции ПЖ с использованием методов двумерной эхокардиографии остается довольно грубой в сравнении с использованием более новых трехмерных техник или техник МРТ. Сначала ПЖ сокращается в продольном направлении, вертикальными движениями от основания к верхушке, в отличие от радиальных концентрических сокращений ЛЖ (рис. 13). Систолическую функцию ПЖ оценивают, изучая динамику свободной стенки ПЖ и трикуспидального кольца, которая лучше всего прослеживается в позициях А4К или С4К. Аналогично оценке систолической функции ЛЖ для стандартной оценки систолической функции ПЖ по результатам прикроватного фокусированного УЗИ применяют качественный метод.
Визуально на основании субъективной оценки систолическую функцию ПЖ определяют как нормальную, наличие небольшого, умеренного или сильного снижения систолической функции.
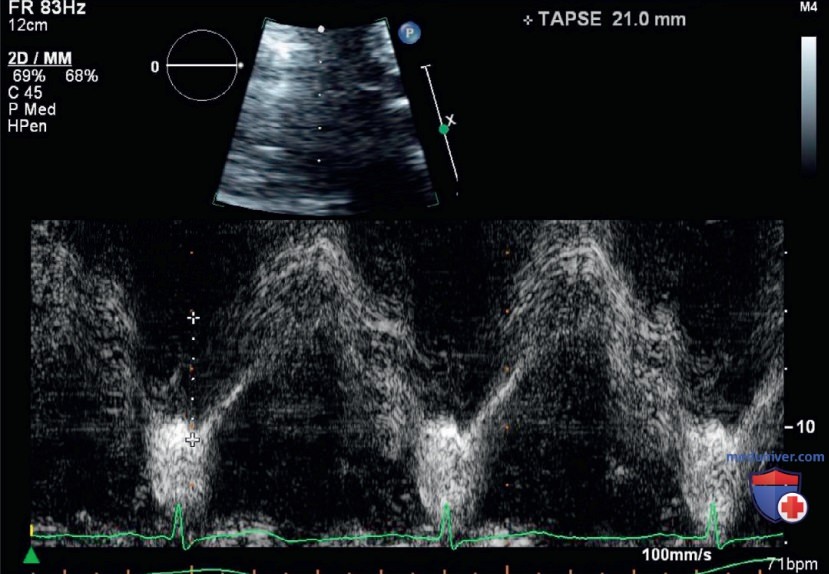
Хотя не существует какого-либо универсального количественного метода оценки систолической функции ПЖ, принятого повсеместно, наиболее распространенным эхокардиографическим методом является метод оценки систолического смещения трикуспидального кольца (Tricuspid Annular Plane Systolic Excursion, TAPSE). На широкое распространение данного метода повлияли его простота и скорость. Методом TAPSE можно измерить подвижность плоскости трикуспидального кольца в продольном направлении во время систолы в позиции А4К. Для измерения TAPSE применяют М-режим визуализации, выравнивая линию курсора так, чтобы получить срез через латеральное трикуспидальное кольцо. В результате получается отображение характерного движения кольца во время систолы во времени (рис. 14).
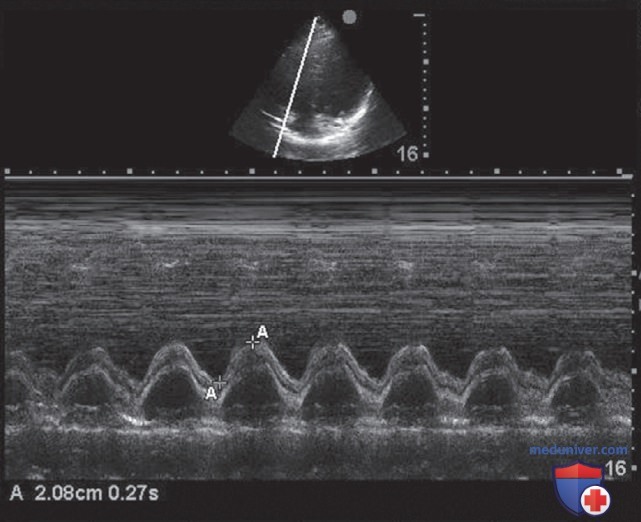
В норме диапазон TAPSE превышает 22—24 мм, при этом сниженную систолическую функцию ПЖ характеризует TAPSE менее 17 мм. Хотя проведение оценки TAPSE не является необходимым во всех случаях оценки ПЖ, относительная простота данного измерения позволяет количественно оценить тенденцию изменения систолической функции после гемодинамических вмешательств, и этот метод может быть прогностически ценным для пациентов с острой недостаточностью ПЖ в результате развития ТЭЛА.
5. Оценка давления в легочной артерии: с помощью определения наличия и степени тяжести легочной гипертензии можно получить важную информацию для глобальной оценки ПЖ. Повышенная постнагрузка ПЖ может представлять собой острую патологию (например, при массивной ТЭЛА), хроническую патологию (например, при ХОБЛ или апноэ во сне) или быть связанной с первичным заболеванием легочных сосудов (например, при идиопатической легочной артериальной гипертензии). Наиболее распространенным эхокардиографическим методом для оценки давления в легочной артерии является измерение систолического давления в правом желудочке (СДПЖ).
Несмотря на некоторое неудобство, связанное с использованием методик спектральной допплерографии, СДПЖ широко используется, поскольку оно неинвазивно, в отличие от катетеризации правого желудочка — «золотого стандарта» лечения, — и дает воспроизводимые результаты, что позволяет отслеживать реакции, возникающие в ответ на терапевтические вмешательства. Результаты оценки СДПЖ могут способствовать определению стратегии ведения постнагрузки ПЖ, начиная от настройки ИВЛ в отделении интенсивной терапии (ОПТ) до определения доз сосудорасширяющих препаратов при лечении легочной гипертензии в клинике.
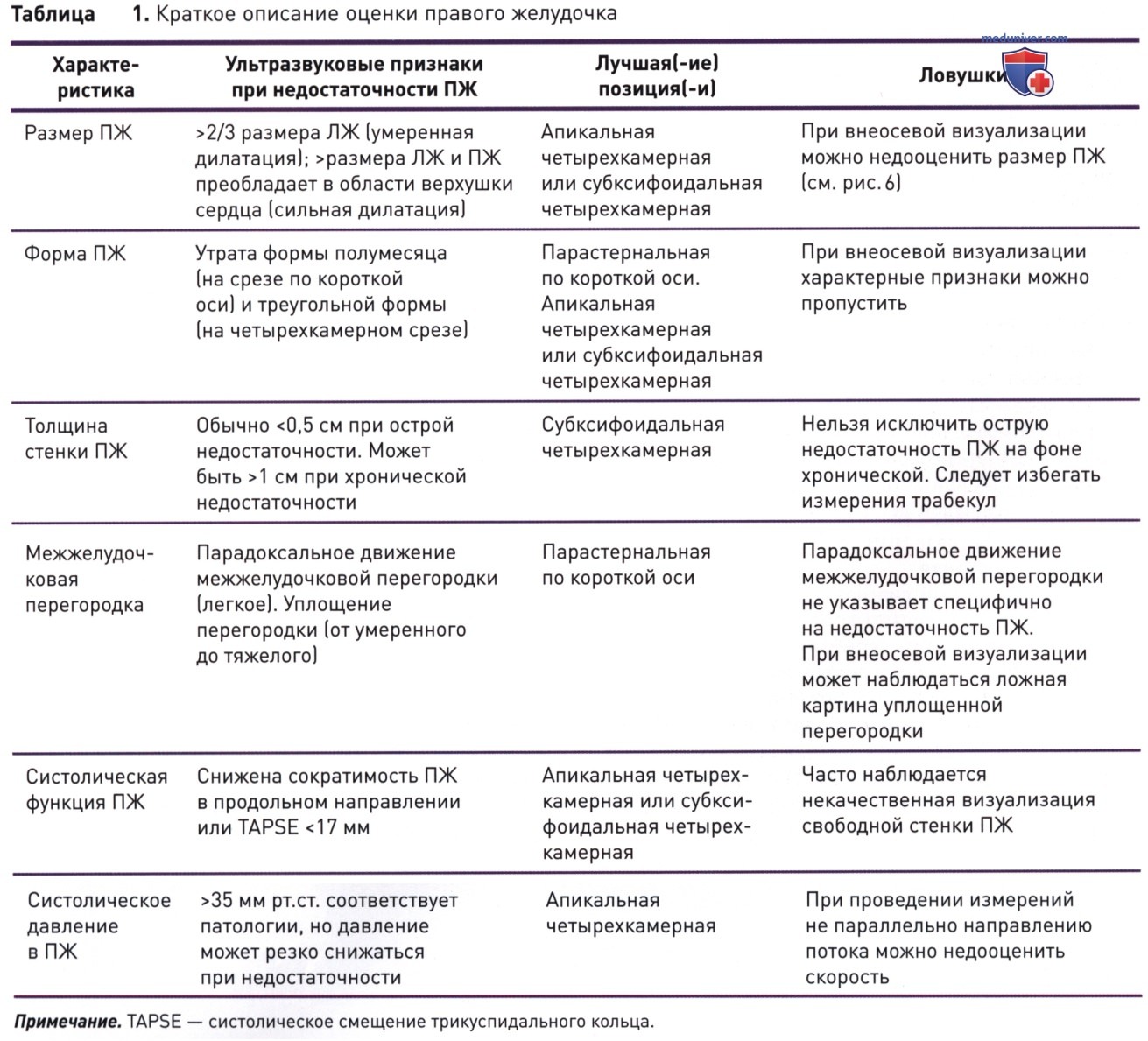
Оценка СДПЖ представляет собой двухступенчатый процесс и выполняется с использованием следующей формулы: СДПЖ = [градиент давления (ГД) между ПЖ и ПП] + давление в ПП. Сначала рассчитывают ГД ПЖ—ПП. Для этого методом цветового допплеровского картирования потока должна быть выявлена трикуспидальная недостаточность (TH) с использованием позиции, на которой можно максимально точно оценить струю при TH — чаще всего это позиция А4К на целенаправленной эхокардиограмме. Затем контрольное окно непрерывно-волновой допплерографии располагают на струю при TH, что ведет к образованию волн спектральной допплерографии (рис. 15).
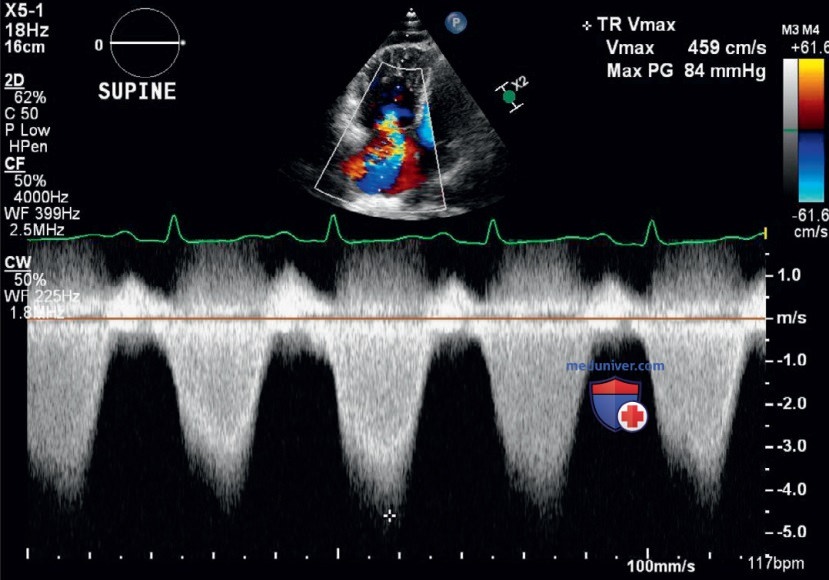
Затем измеряют максимальную скорость струи при TH и с использованием модифицированного уравнения Бернулли (давление = 4V2) при помощи ультразвука определяют ГД. Вторым этапом данного процесса является оценка давления в ПП и суммирование давления в ПП с ГД. Оценку давления в ПП проводят у произвольно дышащего пациента посредством визуализации НПВ по длинной оси в процессе дыхания. Если диаметр НПВ превышает 2,1 см, а ее спадаемость при дыхательных движениях менее 50%, в ней относительно высокое давление, которому приписывают значение 15 мм рт.ст.
Если диаметр НПВ менее 2,1 см, а ее спадаемость превышает 50%, то давление в ней относительно низкое, и ему присваивают величину 3 мм рт.ст. При любой промежуточной комбинации показателей давление считают равным 8 мм рт.ст. У пациентов на ИВЛ с положительным давлением диаметр НПВ линейно зависит от давления в ПП при минимальной респираторной вариации диаметра НПВ. На практике, если диаметр НПВ мал (<1 см), то большинство медицинских работников будут использовать широкий диапазон давления в ПП — от 10 до 20 мм рт.ст. — для определения СДПЖ у пациентов на ИВЛ.
Также при оценке ПЖ распространенными находками являются постоянные катетеры и электроды от кардиостимуляторов или имплантируемых дефибрилляторов (рис. 16). Визуализация ПЖ может быть полезна для контроля установки катетеров в ЛА или временных кардиостимуляторов в экстренных ситуациях.
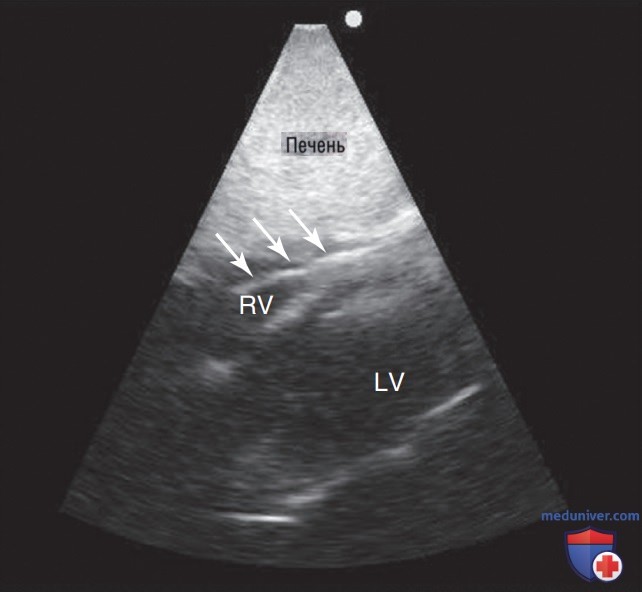
ПЖ сильно трабекулирован в сравнении с ЛЖ. Повышенная плотность мышц, включая наличие картины выраженной линейной структуры, является нормальной ультразвуковой находкой, характерной для верхушки ПЖ, которое не следует принимать за патологию. В табл. 1 приведено краткое описание находок и ловушек, характерных для оценки ПЖ.
г) Тонкости и ловушки:
• Визуализация ПЖ может быть затруднена из-за его расположения под грудиной. Если трудно получить доступ к парастернальному или апикальному окну, прекрасной альтернативой является субксифоидальное окно.
• ПЖ, имеющий форму полумесяца или треугольника, отличается от ЛЖ, имеющего округлую или овальную форму. ПЖ охватывает ЛЖ, поэтому при внеосевой визуализации ЛЖ в любой плоскости можно по ошибке преувеличить или уменьшить его размер. Всегда отклоняйте датчик, смещайте его вокруг ПЖ, чтобы получить изображение с максимальным диаметром ПЖ перед выполнением любых оценок его размера и функции.
• Повышенное давление в дыхательных путях пациентов на ИВЛ, особенно избыточное ПДКВ, может усилить недостаточность ПЖ или привести к острой недостаточности.
• У пациентов с недостаточностью ПЖ и толщиной стенки ПЖ менее 0,5 см с большой вероятностью наблюдается острая дисфункция ПЖ.
Может присутствовать выраженная TH — в этом случае в режиме постоянно-волновой допплерографии необходимо выровнять линию курсора параллельно струе регургитации, для того чтобы более точно определить СДПЖ.
• При определении острой недостаточности ПЖ у пациентов с кардиогенным шоком специалисты могут провести УЗИ, чтобы дифференцировать необходимость проведения жидкостной реанимации или введения ионотропных и диуретических препаратов как самого правильного следующего шага клинического ведения пациента.
д) Случай 1:
- Описание клинического случая. Ранее здоровый 62-летний мужчина поступил в отделение неотложной медицинской помощи с одышкой в течение одного дня в анамнезе и легким кашлем. При оценке показателей жизненно важных функций были выявлены гипоксемия и тахикардия. На рентгенограмме грудной клетки, выполненной с использованием портативного аппарата, была обнаружена «небольшая пневмония». Пациенту начали вводить антибиотики, но его состояние ухудшалось, и потребовалась неинвазивная вентиляция легких для улучшения вентиляции. Сразу после начала вентиляции у пациента развилась гипотензия, предположительно в результате септического шока от легочной инфекции. Для контроля реанимации было проведено УЗИ у постели больного.
- Результаты УЗИ. Ниже перечислены основные ультразвуковые признаки, которые возможно определить в пяти основных позициях УЗИ сердца у постели больного. В апикальной четырехкамерной позиции была отмечена тяжелая дисфункция ПЖ. Наблюдались тяжелая дилатация ПЖ, признак МакКоннелла и сниженная сократимость свободной стенки ПЖ при гипердинамии его верхушки. Присутствует трикуспидальная недостаточность, а измеренная постоянно-волновой допплерографией скорость регургитации указывает на увеличенный градиент давления (рис. 17). На срезе НПВ по длинной оси виден гипоэхогенный тромб, мигрирующий в сторону ПП.
- Итоги и заключение. Дифференциальный диагноз острой декомпенсации пациента был сразу связан с ТЭЛА, а КТ грудной клетки подтвердила подозреваемую массивную ТЭЛА. В соответствии с требованиями клинических рекомендаций пациенту начали вводить тромболитики, после чего симптомы и нарушения газообмена быстро снизились. Было проведено УЗИ сердца у постели больного для дальнейшего контроля ситуации. В апикальной и субксифоидальной четырехкамерной позициях была видна нормализация размера и функции ПЖ.
Посредством проведения УЗИ сердца у постели больного можно быстро обнаружить дисфункцию ПЖ у пациентов с ТЭЛА, а также облегчить принятие решения о необходимости введения тромболитиков. Для точной диагностики острой ТЭЛА необходимо провести КТ грудной клетки, поскольку острая дисфункция ПЖ и признак МакКоннелла не являются специфическими признаками острой ТЭЛА. Тем не менее визуализация мигрирующего тромба в кровотоке с правой стороны тела может обосновать введение тромболитиков, особенно нестабильным пациентам.
е) Случай 2:
- Описание клинического случая. 58-летний мужчина поступил в ОИТ с тяжелым панкреатитом, осложненным ОРДС и высокой потребностью в кислороде на ИВЛ. В соответствии с требованиями современных руководств пациенту была обеспечена поддержка высокого ПДКВ для поддержания доставки кислорода. По мере стабилизации оксигенации пациента ухудшались его гемодинамические показатели, поэтому экстренно было проведено УЗИ сердца у постели больного.
- Результаты УЗИ. По результатам УЗИ сердца у постели больного в парастернальной позиции по длинной оси был обнаружен выносящий тракт округленного и увеличенного ПЖ при нормальной систолической функции. Поскольку для точной оценки ПЖ недостаточно изучить один парастернальный срез по длинной оси, были получены парастернальная позиция по короткой оси и С4К позиция. На обоих срезах было заметно умеренное увеличение ПЖ и снижение систолической функции ПЖ, а также уплощение перегородки. Ультразвуковые признаки указывали на острое легочное сердце в связи с сочетанием ОРДС (гипоксической вазоконстрикции) и высокого ПДКВ.
- Итоги и заключение. Признаки при УЗИ указывали на то, что высокое давление в аппарате ИВЛ привело к развитию острой недостаточности ПЖ и оказало влияние на гипотензию пациента. Поэтому было снижено ПДКВ, в результате чего облегчение снижение напряжения в ПЖ и улучшение кровотока в легочных сосудах привело к повышению оксигенации пациента.
Несмотря на то что повышение ПДКВ может увеличить оксигенацию, повышение среднего давления в дыхательных путях увеличивает постнагрузку ПЖ, что может привести к его недостаточности. Контроль размера и функции ПЖ во время титрования ПДКВ и при ведении пациентов с повышенным давлением в дыхательных путях на плато (>30 см H2) может способствовать раннему распознаванию и ведению напряжения в ПЖ при помощи дополнительной корректировки настроек аппарата ИВЛ.
ж) Случай 3:
- Описание клинического случая. 67-летняя женщина с диабетом, гипертензией, ожирением и апноэ во сне поступила в отделение неотложной медицинской помощи с жалобой на одышку. По прибытии в клинику женщине измерили показатели жизненно важных функций: температура 38,5 °C, артериальное давление 145/90 мм рт.ст., частота дыхательных движений 30, частота сердечных сокращений 120 в минуту и сатурация кислорода 87% при ингаляции через маску с клапаном, пропускающим воздух в одном направлении (15 л кислорода). На рентгенограмме грудной клетки была обнаружена крупозная пневмония нижней доли правого легкого. В связи с гипоксией и гиповентиляцией пациентку интубировали и подключили к аппарату ИВЛ.
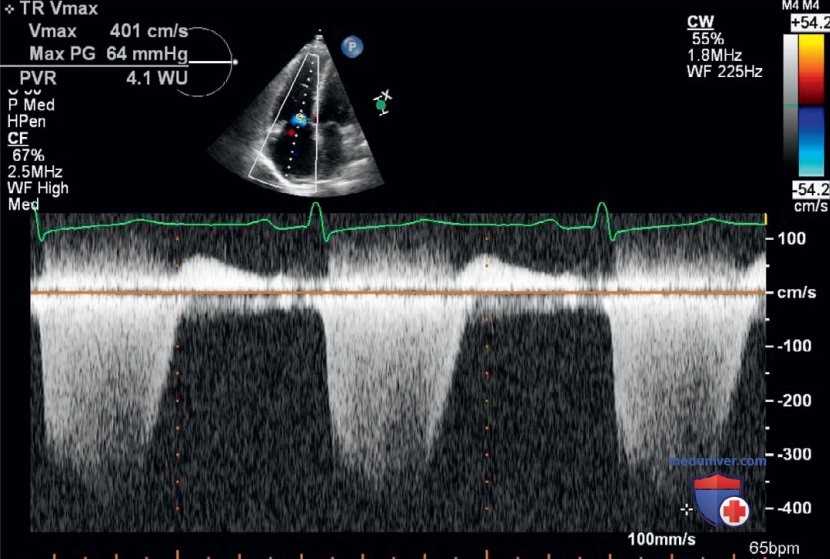
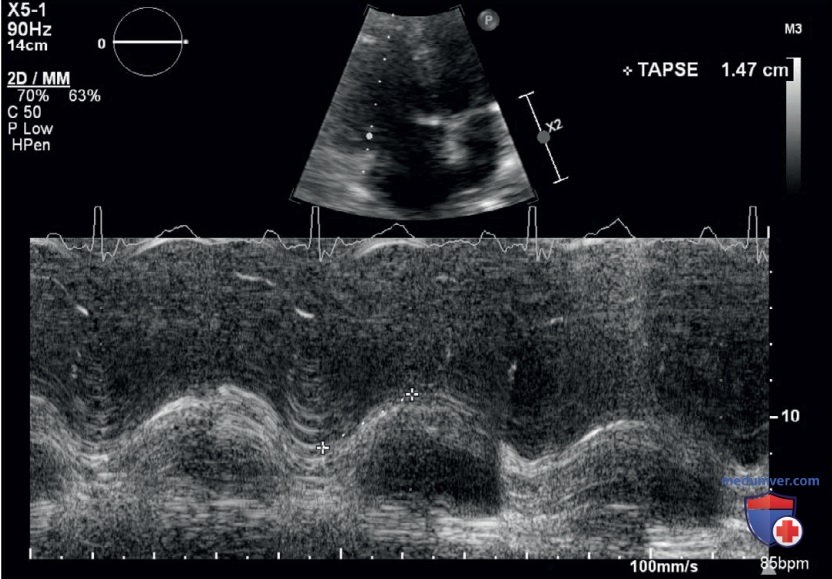
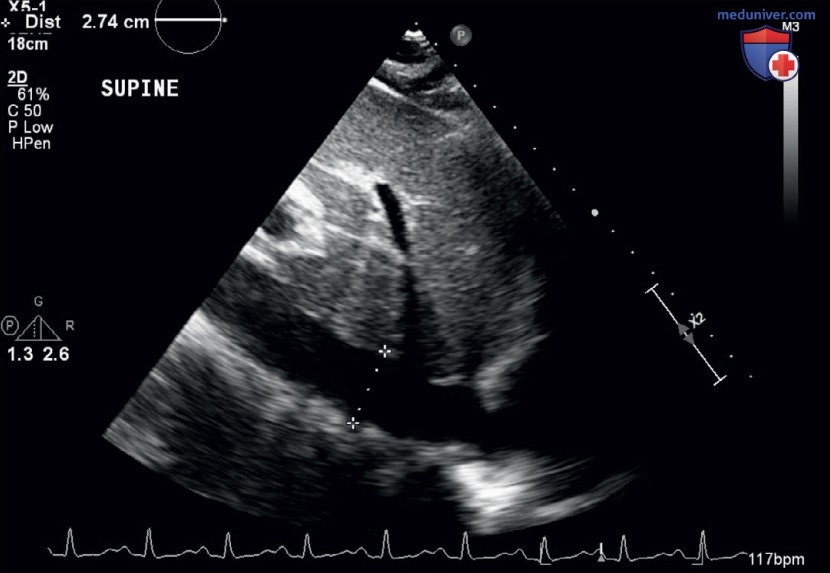
- Результаты УЗИ. После интубации сатурация кислорода увеличилась до 94% при FiO2 100% и ПДКВ 12 см Н2О, но у пациентки развилась гипотензия. Для оценки причины развития гипотензии (предположительно септический шок на фоне пневмонии) провели УЗИ сердца у постели больного, планировалось проведение жидкостной реанимации. Тем не менее в парастернальной позиции по длинной оси не было отмечено снижения заполнения ПЖ в результате гиповолемии, а наблюдался расширенный выносящий тракт правого желудочка (ВТПЖ), данная ультразвуковая картина была подтверждена в апикальной четырехкамерной позиции, на которой был отмечен дилатированный ПЖ и снижение систолической функции, TAPSE составило 14 мм (рис. 18). Кроме того, была видна плеторическая НПВ без респираторной вариации (рис. 19).
- Итоги и заключение. На основании полученной информации введение жидкости было приостановлено. Пациентке начали вводить эпинефрин, что привело к разрешению гипотензии и увеличению TAPSE с 14 до 21 мм (рис. 20). Пациентку стабилизировали в ОИТ, что ускорило разрешение пневмонии. Дальнейшее обследование показало, что у пациентки была фоновая легочная гипертензия из-за того, что аппарат, обеспечивающий поддержание постоянного положительного давления в дыхательных путях (ПДКВ), нельзя использовать при апноэ во сне.
Часто у пациентов с недиагностированной хронической легочной гипертензией из-за апноэ во сне после интубации быстро развивается гипотензия, поскольку вентиляция с поддержанием положительного давления увеличивает постнагрузку ПЖ, приводя к его острой недостаточности. Подход с опорой на признаки УЗИ у постели больного лучше всего подходит для ведения сложной сердечно-легочной патологии пациентов с легочной гипертензией.
з) Случай 4:
- Описание клинического случая. 58-летний мужчина с неизвестным анамнезом был доставлен в отделение неотложной медицинской помощи в связи с внезапной остановкой сердца. Его жена стала свидетелем приступа у них дома, вызвала скорую помощь и начала сердечно-легочную реанимацию (СЛР). По прибытии врачи скорой обнаружили у пациента начальный ритм электромеханической диссоциации [ЭМД], интубировали его и эвакуировали в отделение неотложной медицинской помощи.
- Результаты УЗИ. По прибытии пациенту продолжали выполнять компрессию грудной клетки. Во время первой проверки пульса выполнено УЗИ у постели больного, которое показало дилатацию ПЖ и сильно сниженную систолическую функцию, TAPSE — 10 мм. Учитывая наличие организованной сократимости, пациенту измерили артериальное давление, которое составило 73/40 мм рт.ст. [гипотензия). НПВ была расширена, без респираторной вариации. Учитывая анамнез и признаки на УЗИ, медицинские работники рассматривали два вероятных диагноза: острую ТЭЛА и ИМ.
- Итоги и заключение. Пациенту начали вводить эпинефрин, его артериальное давление улучшилось, но состояние оставалось слишком нестабильным для проведения КТ грудной клетки. ЭКГ исключила инфаркт миокарда с повышением сегмента ST.
Пациента провели в операционную для проведения интервенционных радиологических процедур, чтобы выполнить направляемую катетером тромбэктомию предполагаемой ТЭЛА. Пациенту удалили крупные эмболы в проксимальных отделах обоих легких, затем его перевели в ОИТ и поставили капельницу с гепарином, его состояние продолжило улучшаться.
С использованием УЗИ сердца у постели больного можно выявить потенциально обратимые причины остановки сердца, включая острую недостаточность ПЖ вследствие массивной тромбоэмболии легочной артерии или инфаркта миокарда. Если клинический сценарий указывает на наличие острой ТЭЛА, явившейся причиной остановки сердца, то начало введения тромболитиков, внутривенно или через катетер, может сохранить жизнь пациенту.
и) Контрольные вопросы:
1. Какую из указанных аномалий можно с точностью диагностировать по приведенному изображению?
A. Дилатация ПЖ.
Б. Снижение сократимости ПЖ.
B. Увеличение толщины стенки ПЖ.
Г. Ничего из вышеперечисленного.
Ответ: Г. С использованием парастернальной позиции по длинной оси можно получить только ограниченные данные о размере и функции ПЖ, так как поскольку ПЖ обернут вокруг ЛЖ, на срезе видна только часть выносящего тракта ПЖ. Поэтому нарушения ПЖ, обнаруженные в парастернальной позиции по длинной оси, должны быть подтверждены с использованием других срезов, на которых ПЖ отображается более полно (например, с использованием апикального четырехкамерного или субксифоидального четырехкамерного).
2. Какое из утверждений, касающихся регистрации эхограмм ПЖ, ВЕРНО?
A. Толщину стенки ПЖ обычно измеряют с использованием апикальной четырехкамерной позиции.
Б. Оценку TH методом допплерографии лучше всего проводить в апикальной четырехкамерной позиции.
B. Сравнение относительных размеров ПЖ и ЛЖ нельзя провести с использованием апикальной четырехкамерной позиции.
Г. Систолическое смещение трикуспидального кольца (TAPSE) чаще всего измеряют в субксифоидальной четырехкамерной позиции.
Ответ: Б. С использованием апикальной четырехкамерной позиции можно провести наиболее точную оценку скорости потока регургитации при TH, поскольку допплеровский сигнал относительно параллелен току регургитации. Максимально точно измерить толщину стенки ПЖ можно с использованием апикальной четырехкамерной позиции, на которой свободная стенка ПЖ прилегает к печени в ближнем поле эхограммы. Сравнение относительных размеров ПЖ и ЛЖ желательно проводить с использованием апикальной четырехкамерной позиции, но в случае, если апикальная позиция неоптимальна, можно использовать суб-ксифоидальную четырехкамерную позицию.
3. В какой из перечисленных эхокардиографических позиций проще всего оценить уплощение межжелудочковой перегородки, связанное с увеличением давления в ПЖ?
A. Парастернальная позиция по длинной оси. Б. Парастернальная позиция по короткой оси.
B. Апикальная четырехкамерная позиция.
Г. Субксифоидальная четырехкамерная позиция.
Ответ: Б. Парастернальная позиция по длинной оси является замечательным инструментом для оценки кинетики перегородки, поскольку на нем хорошо видно движение перегородки относительно ПЖ и ЛЖ. Уплощение перегородки в парастернальной позиции лучше всего видно на уровне середины желудочка, на котором находится поперечная позиция папиллярных мышц. При использовании парастернальной позиции по короткой оси на уровне МК можно упустить уплощение перегородки, поскольку межжелудочковая перегородка в основании сердца фиксирована.
4. Какой режим УЗИ рекомендуется использовать для измерения максимальной скорости струи регургитации ТК?
А. Импульсно-волновая допплерография.
Б. Постоянно-волновая допплерография.
В. Цветовое допплеровское картирование.
Г. Тканевая допплерография.
Ответ: Б. Постоянно-волновая допплерография является предпочтительным режимом визуализации для измерения максимальной скорости струи регургитации ТК в связи со способностью измерять максимальную скорость в любом месте вдоль линии курсора. Кроме того, методом постоянно-волновой допплерографии можно измерять значительно более высокие скорости, чем методом импульсно-волновой допплерографии.
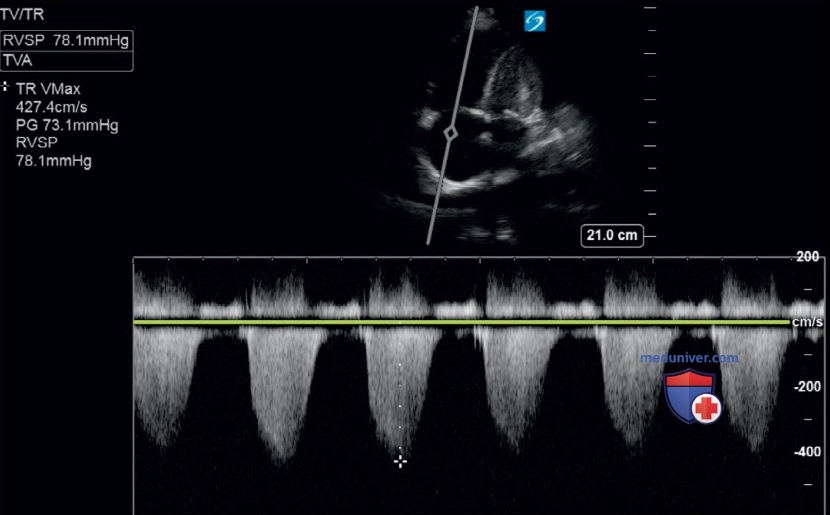
5. Если измерение струи регургитации ТК (рис. 21) сочетается с диаметром НПВ более 2,1 см без какой-либо респираторной вариации, каким будет систолическое давление в ЛА у данного пациента?
A. 39 мм рт.ст.
Б. 58 мм рт.ст.
B. 74 мм рт.ст.
Г. 93 мм рт.ст.
Ответ: Г. На изображении видно, что градиент давления между ПЖ и ПП составляет 78 мм рт.ст. Для получения СДПЖ следует прибавить к этому градиенту оцененное давление в ПП (центральное венозное давление — ЦВД). Согласно руководству Американского общества эхокардиографии, НПВ, расширенная до диаметра более 2,1 см, спадаемость которой менее 50% при дыхании, добавляет 15 мм рт.ст. к измеренному градиенту давлений при TH. Таким образом, в этом случае расчетное систолическое давление в ЛА составляет 93 мм рт.ст.
6. Какой эхокардиографический признак позволяет с точностью диагностировать ТЭЛА? Выберите все подходящие признаки.
A. Признак МакКоннелла.
Б. Дилатация ПЖ.
B. Снижение TAPSE.
Г. Мигрирующий тромб.
Ответ: Г. Только видимый мигрирующий тромб позволяет с точностью диагностировать ТЭЛА на эхокардиографии и может обосновать введение тромболитиков, особенно нестабильным пациентам. Хотя все остальные эхокардиографические признаки при наличии острой ТЭЛА могут присутствовать, ни одно из них не является специфичным признаком заболевания. Тем не менее данные признаки могут с большой вероятностью указывать на острую ТЭЛА, поэтому при их наличии и соответствующем клиническом контексте можно начать лечение.
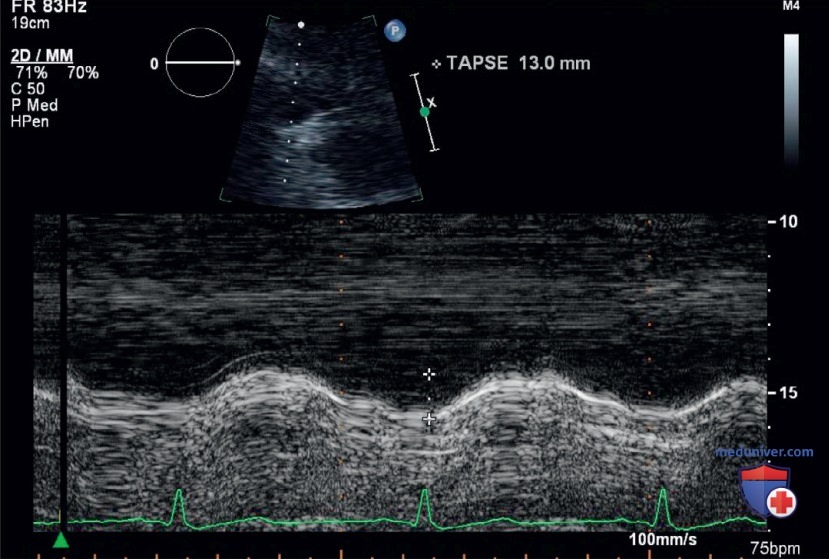
7. На какое нарушение указывает измерение TAPSE при оценке ПЖ (рис. 22)? Выберите все подходящие варианты.
A. Дилатация ПЖ.
Б. Сниженная систолическая функция ПЖ.
B. Повышенное расчетное систолическое давление в ПЖ.
Г. ПЖ нормального размера.
Ответ: Б. На данном изображении TAPSE составляет 13 мм, а поскольку TAPSE меньше 17 мм считается отклонением, с большой вероятностью у пациента снижена систолическая функция ПЖ. С использованием показателя TAPSE нельзя оценить размер ПЖ и расчетное систолическое давление в нем.
Видео пример УЗИ сердца из субкостального доступа
- Рекомендуем ознакомиться далее "УЗИ нижней полой вены у постели больного (на месте, point-of-care)"
Редактор: Искандер Милевски. Дата публикации: 10.1.2024

