Трансэзофагеальная эхокардиография (ТЭЭ) у постели больного (на месте, point-of-care)
Ключевые моменты:
• Трансэзофагеальная эхокардиография (ТЭЭ) обеспечивает получение более надежных акустических окон и изображений более высокого качества, чем трансторакальная эхокардиография (ТТЭ).
• Для специалистов в области проведения УЗИ у постели больного способность интерпретировать изображения, полученные методом ТЭЭ, представляет собой передаваемый навык, который можно быстро освоить.
• Для проведения целенаправленной ТЭЭ у постели больного не требуется использовать все 28 позиций полной ТЭЭ. Целенаправленная ТЭЭ с использованием четырех позиций является подходящей начальной точкой, достаточной, чтобы быстро обнаружить патологию, представляющую опасность для жизни, у гемодинамически нестабильного пациента.
• Особую уникальную ценность ТЭЭ у постели больного представляет при остановке сердца, поскольку данную процедуру можно проводить параллельно диагностике, ведению пациента и составлению прогнозов, не прерывая высококачественных компрессий грудной клетки.
Трансэзофагеальная эхокардиография (ТЭЭ) у постели больного является особенно ценной процедурой в тех случаях, когда использование ТТЭ ограничено анатомией или клиническим состоянием, например при ожирении, перераздувании легкого, подкожной эмфиземе или остановке сердца.
Метод ТЭЭ дает возможность стабильно получать высококачественные изображения, поэтому его более высокая диагностическая точность в сравнении с ТТЭ была продемонстрирована для различных клинических сценариев, включая гемодинамическую нестабильность, прогнозирование восприимчивости к инфузионной терапии, внутрисердечное шунтирование, расслоение грудной аорты и ведение после хирургических операций на сердце.
Несмотря на надежность и диагностическую точность методики при критических заболеваниях, ТЭЭ у постели больного только входит в клиническую практику. Широкому распространению методики препятствуют высокая стоимость датчиков, междисциплинарная политика и отсутствие стандартов обучения в области ТЭЭ у постели больного.
а) Обучение. Когда дело касается обучения методу ТЭЭ у постели больного, возникают некоторые уникальные проблемы. Исторически ТЭЭ представляет собой инструмент, с которым работают кардиологи, однако опубликованные руководства и консенсусы поддерживают применение данного инструмента специалистами в области анестезиологии, неотложной медицинской помощи и реаниматологии, особенно при проведении реанимации. Международные стандарты обучения проведению эхокардиографии в реаниматологии подразделяют ТЭЭ у постели больного на базовую и расширенную.
Периоперационная ТЭЭ, которую проводят кардиологи-анестезиологи во время хирургических операций на сердце, отличается от ТЭЭ у постели больного, поскольку для ее проведения требуется получить дополнительный объем знаний, пройти интенсивное обучение и отдельную сертификацию.
Хотя интерпретация изображений в целом сходна для ТТЭ и ТЭЭ, для второй требуется пройти дополнительное обучение в области пространственной ориентации, введения датчика и техник манипуляции. В отличие от ТТЭ, инвазивный характер ТЭЭ исключает проведение обучения на здоровых людях. В качестве альтернативы симуляторы с высокой степенью достоверности дают дополнительную возможность практиковать введение датчика и манипуляции с ним. Было показано, что такие симуляторы сокращают продолжительность обучения, требующегося, чтобы достичь компетентности в различных дисциплинах.
Количество исследований, необходимых, чтобы достичь компетентности в проведении ТЭЭ у постели больного, варьирует для врачей различных специализаций. В одном соглашении экспертов в области реаниматологии предлагается выполнить 35 ТЭЭ под полным контролем эксперта, чтобы стать компетентным в области проведения расширенной эхографии в реаниматологии, однако при использовании в обучении симулятора это количество исследований может быть меньше.
б) Показания. Основные показания для проведения ТЭЭ у постели больного аналогичны таковым для ТТЭ и включают оценку волемического статуса, функции обоих желудочков, перикарда и клапанов с левой стороны сердца. В некоторых случаях медицинские работники, прошедшие углубленное обучение, могут выполнять с использованием ТЭЭ более сложные исследования (табл. 1). Выбор в пользу проведения ТЭЭ у постели больного обычно обусловлен низким качеством изображений либо неточностью информации, полученной при проведении ТТЭ у постели больного, или может быть связан с тем, что проведение ТТЭ затруднено в связи с клинической логистикой, например во время проведения СЛР или хирургической операции.

в) Противопоказания. Абсолютными противопоказаниями для проведения ТЭЭ являются перфорации пищевода или желудка; опухоль, стриктура или дивертикул пищевода; активное кровотечение в желудочно-кишечном тракте (ЖКТ) и недавнее проведение хирургических операций на пищеводе или верхних отделах ЖКТ. Относительные противопоказания перечислены в табл. 2. В случае если пациент или его семья не могут предоставить надежный анамнез, необходимо изучить медицинскую карту пациента на предмет наличия возможных противопоказаний. Главное, как и для любой другой процедуры, необходимо взвесить все риски и пользу, связанные с проведением процедуры.

г) Осложнения. ТЭЭ характеризуется низкой частотой развития осложнений и хорошо изученным профилем безопасности. Нежелательные явления и осложнения, связанные с проведением ТЭЭ, в значительной степени зависят от проходимости дыхательных путей, фармакологической седации, соблюдения противопоказаний к проведению процедуры и опыта медицинского работника. Общая частота развития осложнений варьирует от 0,03% для серьезных травм пищевода до менее 2,3% для незначительных кровотечений в области ротоглотки при проведении ТЭЭ пациентам после введения полной дозы антикоагулянтной терапии.
В случае проведения ТЭЭ у постели больного большинство пациентов находятся в критическом состоянии и обычно интубированы, что снижает риски, связанные с проходимостью дыхательных путей. Индуцированные седативными препаратами гипотензия и апноэ могут потребовать временного введения сосудосуживающих препаратов и изменения стратегии искусственной вентиляции легких соответственно. Травмы ротоглотки и пищевода, связанные с введением датчика и манипуляциями с ним, происходят редко, но могут варьировать от незначительных (кровотечение в ротоглотке, не требующее лечения) до серьезных (перфорация пищевода).
Хотя для некоторых пациентов риск перфорации пищевода является причиной для беспокойства, данное осложнение в широких популяциях возникает редко (в 0,01-0,03% случаев ТЭЭ). Список осложнений, связанных с проведением ТЭЭ, приведен в табл. 3.

г) Анатомия: визуализационные окна, плоскости и позиции визуализации. Пищевод позволяет использовать обширное акустическое окно, проходящее вблизи сердца и крупных сосудов, при отсутствии помех со стороны костей, мышц или значительного количества мягких тканей. Непосредственная близость к сердцу дает возможность использовать высокочастотные ультразвуковые датчики, позволяющие получать изображения более высокого качества, чем при проведении ТТЭ.
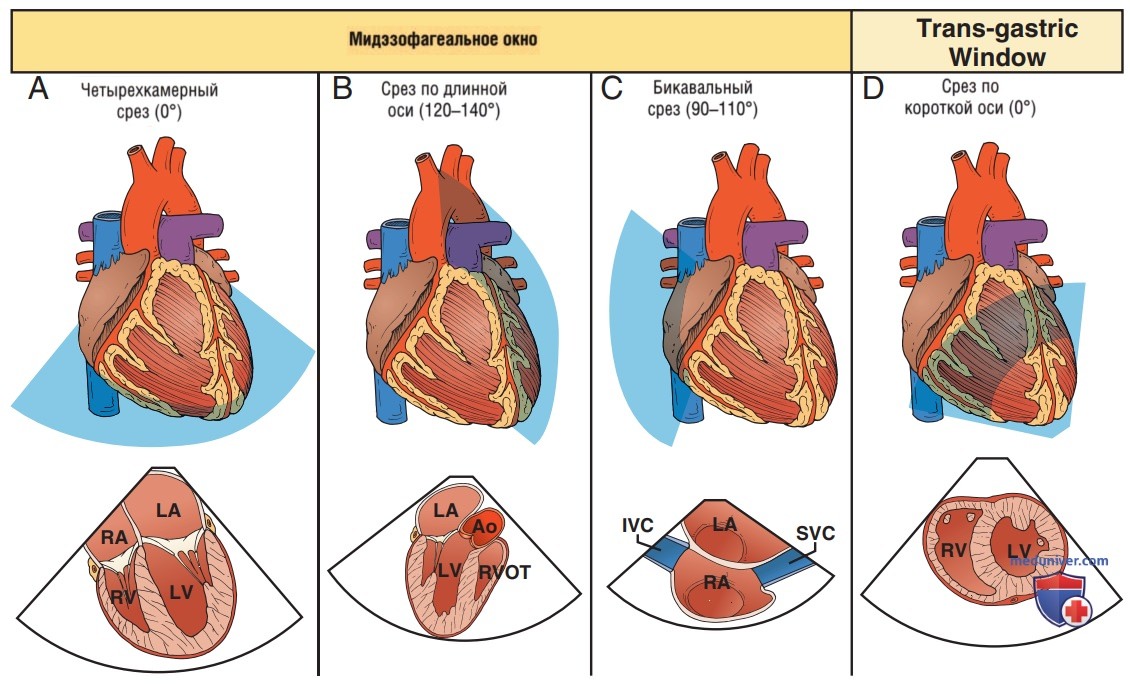
Двумя основными акустическими окнами при проведении ТЭЭ являются среднепищеводное (СП) и трансгастральное (ТГс). СП-окно располагается на глубине введения около 30—35 см. ЛП тесно прилегает к пищеводу и располагается в ближнем поле всех СП срезов. При дальнейшем введении датчика через гастроэзофагеальный переход мы попадаем в ТГс-окно. В связи с наличием индивидуальных вариаций анатомии необходимо, скорее, концентрироваться на получаемых изображениях, а не придерживаться строго глубины введения и угла наклона датчика. Как и в случае ТТЭ, для получения конкретных срезов необходимо понимать анатомические взаимосвязи сердца с крупными сосудами по длинной и короткой осям.
Более подробная информация о стандартных плоскостях визуализации сердца представлена в отдельной статье на сайте - просим вас пользоваться формой поиска по сайту выше.
Стандартные позиции визуализации ТЭЭ названы в соответствии с используемыми акустическими окнами и поперечными плоскостями визуализации (рис. 1). При введении датчика на глубину около 30—35 см в СП-положение и наклоне датчика под углом 0° можно получить изображение сердца во фронтальной плоскости. Данное положение соответствует 4-камерной позиции на ТЭЭ, которое является зеркальным отображением апикальной 4-камерной позиции на ТТЭ. В рамках одного этого акустического окна можно получить бесконечное количество срезов различных структур, расположенных на всем протяжении диапазона 180°. В связи с этим при проведении ТЭЭ у постели больного медицинские работники могут фокусироваться на решении конкретных вопросов и получении конкретных срезов.
д) Регистрация изображения:
1. Техники введения датчика. Введение трансэзофагеального датчика является эндоскопическим навыком, заслуживающим отдельного рассмотрения среди техник проведения УЗИ у постели больного. В большинстве клинических сценариев, при которых показано проведение ТЭЭ у постели больного, пациент находится под наркозом и обеспечена проходимость его дыхательных путей. Датчик должен быть в разблокированном положении, при этом введение и манипуляции датчиком с чрезмерным усилием не допускаются. Оснащенный термометром наконечник датчика разработан для предупреждения медицинского работника о высоких температурах, поскольку в этом случае дальнейшая работа может привести к ожогам. После нанесения достаточного количества смазки датчик вводят, активно или пассивно сгибая его кпереди по мере прохождения глотки и гипофаринкса.
Самой распространенной ошибкой при введении датчика является отклонение от срединной линии, которое может привести к застреванию датчика в грушевидном синусе глотки. Мы рекомендуем всегда использовать маневр с выдвижением нижней челюсти для облегчения введения. В редких случаях может потребоваться ларингоскоп.
2. Движение датчика. Движения датчика при проведении ТЭЭ значительно отличаются. Головка датчика располагается в пищеводе, ЖКТ, при этом медицинский работник должен работать датчиком с использованием элементов управления, расположенных вне тела пациента (рис. 2). Управление датчиком описано в виде четырех различных действий (рис. 3).

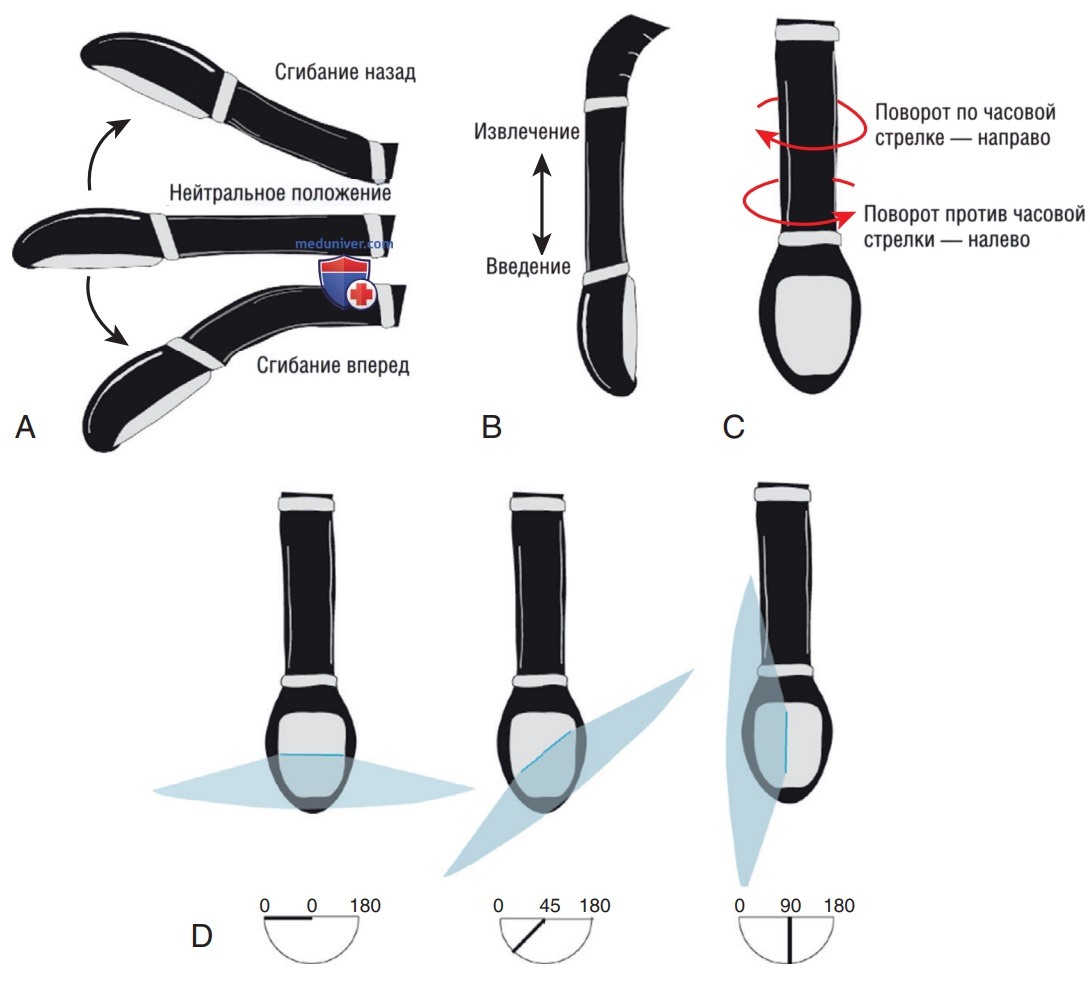
1) Введение и извлечение: датчик можно ввести из пищевода в желудок, а также извлечь. Названия всех позиций ТЭЭ начинаются с названия акустического окна в ЖКТ, например СП-позиция по длинной оси или ТГс-позиция по короткой оси. При введении и извлечении датчика его сгибание должно быть в нейтральном или разблокированном положении.
2) Антефлексия и ретрофлексия: самое крупное колесо управления обеспечивает сгибание наконечника датчика вперед (антефлексия) или назад (ретрофлексия) вдоль передне-задней оси.
3) Вращение датчика: весь датчик можно вращать внутри пищевода, при этом точкой отсчета является его передняя поверхность. Выраженные вращательные движения необходимы для визуализации структур, расположенных за пределом центра грудной клетки, например нисходящего отдела грудной аорты и полой вены, а небольшое вращение обеспечивает тонкую настройку изображения и фокусировку на конкретных зонах.
4) Боковое сгибание: манипуляции с внешним колесом управления на рукоятке обеспечивают сгибание наконечника датчика вбок — вправо или влево. На практике этот элемент управления используется редко, но он может быть полезен для оптимизации изображения или плоскости допплерографии.
5) Изменение плоскости визуализации: почти у всех датчиков для проведения ТЭЭ на боковой стороне рукоятки имеются две небольшие кнопки для электронного управления и переключения плоскости визуализации с нейтрального положения при 0° на всем диапазоне до 180° по осевой плоскости.
е) Протокол визуализации. ТЭЭ у постели больного, безусловно, представляет собой целенаправленное исследование, поскольку для проведения полной ТЭЭ редко требуется получить все 28 возможных позиций. Необходимые позиции определяются теми клиническими вопросами, на которые необходимо найти ответ, а также опытом медицинского работника. Несмотря на существование нескольких различных протоколов проведения ТЭЭ, новичкам в данной области мы рекомендуем начать с освоения четырех основных позиций. Данные четыре позиции являются надежными для области применения базовой ТЭЭ у постели больного (оценка функции ЛЖ, ПЖ, перикарда и волемического статуса), а также обеспечивают приобретение оператором механических и когнитивных навыков для проведения ТЭЭ. Данный протокол фокусированной оценки с использованием четырех позиций тесно связан с основными позициями, используемыми при проведении ТТЭ (табл. 4).
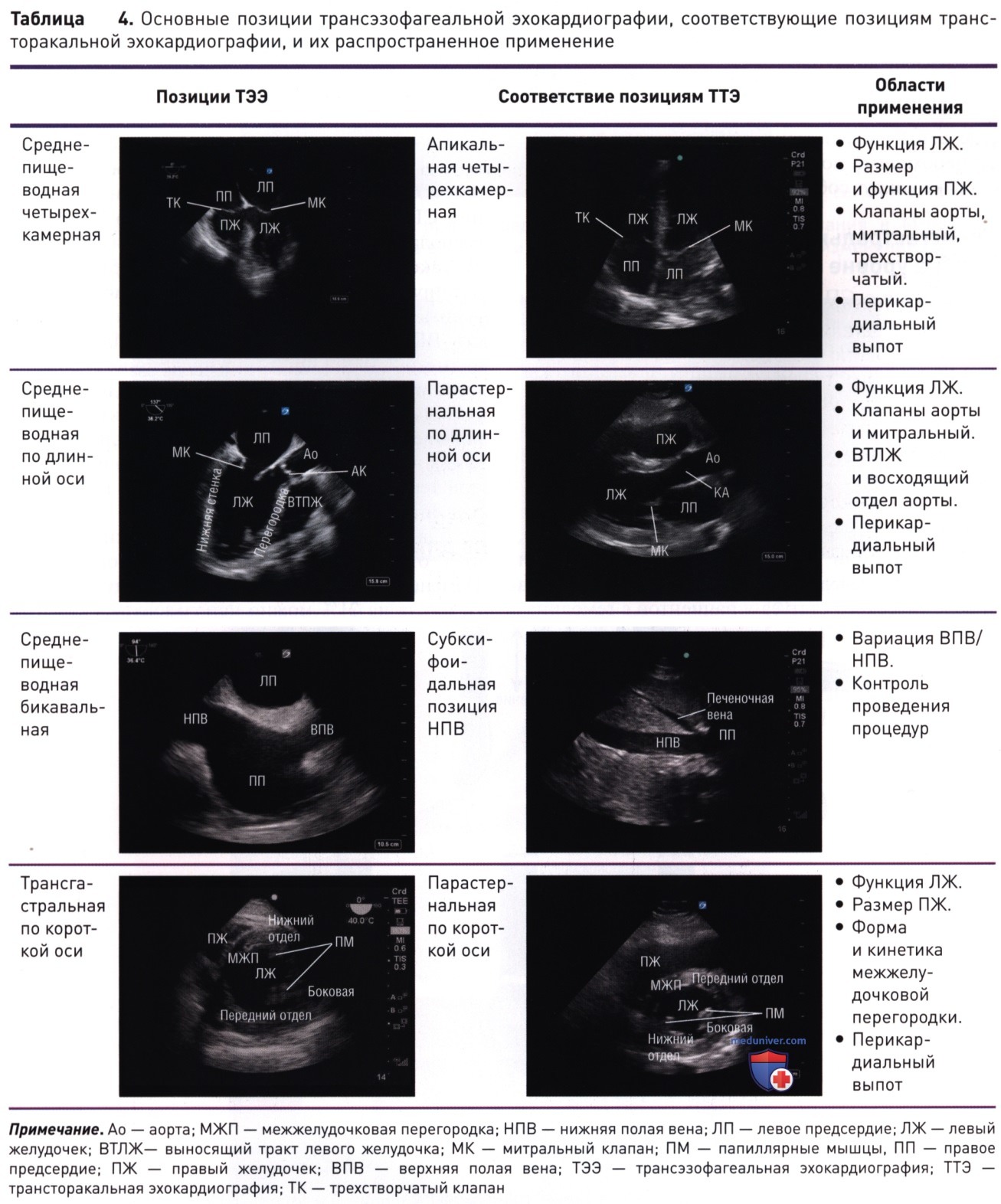
1. Среднепищеводная четырехкамерная позиция. СП четырехкамерную позицию получают, когда датчик находится в СП-положении, а плоскость визуализации располагается на 0°. Плоскость визуализации проходит от пищевода сзади (ближнее поле) до средостения спереди (дальнее поле). Если верхушка ЛЖ выглядит укороченной, надо слегка согнуть датчик назад в СП-положении, пока ЛЖ не будет выглядеть овальным.
2. Среднепищеводная позиция по длинной оси. СП-позицию по длинной оси получают из СП-окна при расположении плоскости визуализации на 120—140°. СП-позиция по длинной оси в ТЭЭ является аналогом парастернальной позиции по длинной оси в ТТЭ.
3. Среднепищеводная бикавальная позиция. Визуализацию верхней и нижней полых вен по длинной оси можно получить в СП-окне в плоскости изображения 90—110°. Поскольку полые вены расположены правее средней линии, то необходимо повернуть сам датчик по часовой стрелке вокруг собственной оси.
4. Трансгастральная позиция по короткой оси (на уровне папиллярных мышц). Начиная с СП-положения при расположении плоскости визуализации на 0°, датчик вводят в желудок. Чтобы получить ТГс-позицию по короткой оси на уровне сосочковой мышцы, после того как датчик входит в желудок, его изгибают вперед.
ж) Некоторые области применения. Краеугольным камнем УЗИ у постели больного, будь то ТТЭ или ТЭЭ, является оценка функции ЛЖ, ПЖ, определение перикардиального выпота и волемического статуса у пациентов с гемодинамическими нарушениями или нарушением дыхания. Однако более высокое качество получаемых изображений, неизменное расположение и новые позиции при проведении ТЭЭ позволяют оператору ответить на такие клинические вопросы, на которые невозможно ответить при проведении ТТЭ.
1. Оценка волемического статуса. ТЭЭ обеспечивает беспрепятственный обзор крупных сосудов, ВПВ, которые недоступны для рассмотрения на ТТЭ (рис. 4). При использовании СП бикавальной позиции курсор М-режима располагают перпендикулярно ВПВ для измерения ее максимального диаметра (рис. 5). Степень респираторнофазовой вариации ВПВ можно определить с использованием показателя спадаемости ВПВ [ПСВПВ (%) = (Макс. - Мин.)/Макс. диаметр х 100].
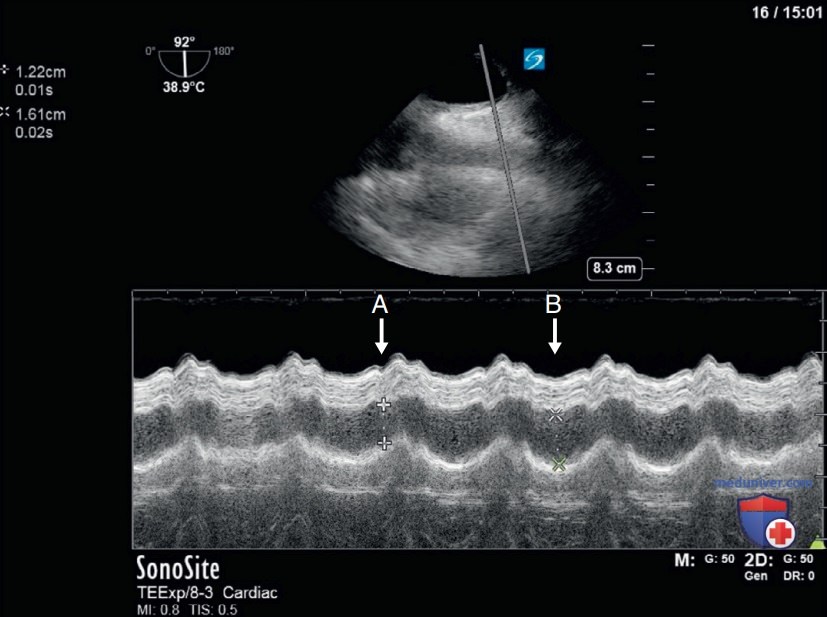
Было продемонстрировано, что в общей популяции пациентов в ОПТ респираторнофазовая вариация ВПВ характеризуется большей диагностической точностью для предсказания восприимчивости к проведению инфузионной терапии, чем вариация НПВ или пульсового давления крови.
Для применения результатов оценки ВПВ следует отметить несколько важных показателей. Изменение диаметра ВПВ во время дыхательного цикла на 21% можно использовать в качестве динамического индикатора восприимчивости к инфузионной терапии, характеризующегося специфичностью 81—84% в общей популяции пациентов в ОИТ (см. рис. 5). Можно достичь более высокой специфичности (90%) при использовании порогового значения изменения 31%. Напротив, чувствительность вариации ВПВ для исключения восприимчивости к проведению инфузионной терапии максимальна при изменении диаметра менее чем на 4% в каждом дыхательном цикле.
2. Сердечно-легочная реанимация. Техника ТЭЭ у постели больного особенно полезна при остановке сердца, поскольку она дает тройной объем информации — диагностическую, терапевтическую и прогностическую для контроля ведения пациента. Целенаправленная ТЭЭ у постели больного во время остановки сердца может ускорить выявление причины его остановки, представляя собой минимальный барьер для проведения реанимации. В частности, замена проведения трансторакальной эхокардиографии позволяет избежать прямого нарушения проведения компрессий грудной клетки.
СП четырехкамерная позиция является первой позицией, которую получают при остановке сердца. В данной позиции можно оценить ЛЖ, ПЖ, перикард и качество проведения СЛР (рис. 6). ТЭЭ позволяет провести полное гемодинамическое исследование механики остановки сердца, включая оценку ее причин и сердечной активности во время проверки пульса. В исследовании серии случаев было показано, что терапевтический эффект ТЭЭ, заключающийся в изменении тактики ведения остановки сердца, проявлялся в 31—67% случаев.
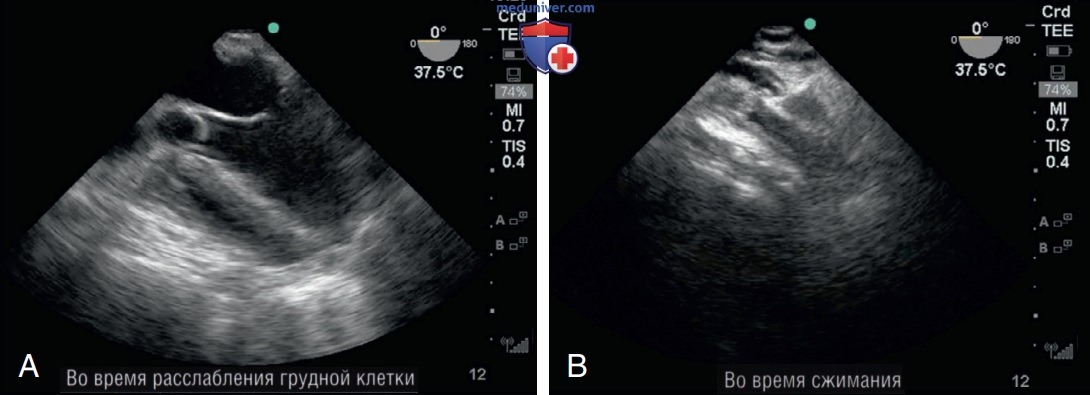
Наконец, определение сердечной активности с использованием ТЭЭ во время проверки пульса может повысить эффективность прогнозирования. Определение сердечной активности при помощи УЗИ во время проверки пульса связано со значительным увеличением показателя выживаемости и вероятности восстановления самостоятельного кровообращения (ВСК), при этом определение отсутствия любой активности миокарда указывает на значительно худший исход.
3. Руководство по проведению процедуры. С использованием высококачественных изображений, полученных методом ТЭЭ, можно контролировать проведение различных процедур. При помощи прямой визуализации методом ТЭЭ можно осуществлять динамический контроль таких инвазивных процедур, как установка канюли для ЭКМО, внутриаортального баллон-насоса, катетеров в ЛА и трансвенозных кардиостимуляторов.
Для проведения таких процедур особенно ценным является СП бикавальной позиции. В данной позиции виден срез по длинной оси ВПВ, в которой располагаются проводники, катетеры и канюли, их можно визуализировать напрямую. Вводя датчик под тем же углом 90° (сагиттальная плоскость визуализации), можно через ТГс-окно визуализировать НПВ по длинной оси.
4. Кардиогенный шок после проведения стернотомии. После проведения стернотомии выполнение ТЭЭ показано для оценки кардиогенного шока, поскольку большинство окон для визуализации сердца с использованием трансторакальной эхокардиографии перекрыты повязками, грудными катетерами и аппаратом для искусственной вентиляции с положительным давлением. Хотя для решения уникальных анатомических и хирургических вопросов, возникающих после проведения стернотомии, часто требуется консультация опытного специалиста в эхокардиографии, пользователь, обученный проведению базовой ТЭЭ у постели больного, особенно при оценке тампонады перикарда и средостения, может определить этиологию нарушения и быстро корригировать терапию шока у данных пациентов.
5. Перспективные направления. Повышение доступности процедуры ТЭЭ у постели больного привело к ряду изменений при ведении нарушений кровообращения в условиях оказания неотложной медицинской помощи. Направления дальнейшего развития процедуры включают расширение протоколов ТЭЭ у постели больного, внедрение процедуры в рядовую практику при введении канюли для ЭКМО у постели больного, быстрое определение расслоения аорты в отделении неотложной помощи, применение трансэзофагеального УЗИ легких и разработку небольших постоянных ТЭЭ-датчиков для непрерывного мониторинга.
з) Тонкости и ловушки:
• При использовании назо- и орогастральных трубок в пространство между датчиком для проведения ТЭЭ и слизистой пищевода может попасть воздух, что помешает получить высококачественные изображения. Перед введением датчика следует рассмотреть вопрос об извлечении данных изделий.
• Перед проведением ТЭЭ медицинские работники должны изучить медицинскую карту пациента на предмет наличия возможных противопоказаний. Абсолютные противопоказания к проведению ТЭЭ включают патологии пищевода (стриктуру, опухоль, дивертикул, резекцию пищевода, эзофагогастрэктомию, недавнее хирургическое вмешательство на пищеводе), а также патологии ЖКТ (перфорацию внутренних органов, активное кровотечение в верхних отделах, недавнее хирургическое вмешательство в верхних отделах).
• У некоторых тяжелобольных пациентов потенциальная польза от проведения ТЭЭ у постели больного может перевесить наличие относительных противопоказаний.
• Обилие анатомической информации, получаемой при проведении ТЭЭ у постели больного, может стать непомерным для новичков, осваивающих проведение процедуры. Использование протокола, включающего четыре основных позиции, позволяет медицинским работникам сосредоточить внимание на патологиях, опасных для жизни.
• В случае остановки сердца в первую очередь необходимо получить среднепищеводную четырехкамерную позицию. При помощи ТЭЭ можно обнаружить устранимые причины остановки сердца, не препятствуя проведению СЛР, в отличие от трансторакальной визуализации, а также контролировать ведение и составление прогнозов о состоянии пациента.
и) СЛУЧАЙ 1:
- Описание клинического случая. 81-летний мужчина с гипертензией и дислипидемией в анамнезе проходит элективную коррекцию аневризмы брюшной аорты. После операции у пациента наблюдаются боль в грудной клетке и динамическая инверсия зубца Т, ему диагностируют послеоперационный острый ИМ без подъема сегмента ST. Пациента переводят в кардиологическое ОИТ, в течение нескольких дней ему планируют провести чрескожную ангиографию коронарных артерий ± ангиопластику.
Во время нахождения в кардиологическом ОИТ у пациента развивается молниеносная застойная сердечная недостаточность, его состояние ухудшается, требуется интубация. Пациенту необходимо введение постепенно нарастающих доз норэпинефрина, его переводят в общепрофильное ОИТ для дальнейшего ведения. На грудных отведениях (V3-V5) ЭКГ заметно значительное снижение сегмента ST. Была предпринята попытка выполнения трансторакальной эхокардиографии, но полученные изображения были низкого качества. Пациенту срочно проведена ТЭЭ для оценки кардиогенного шока и осложнений острого ИМ.
- Результаты УЗИ. Были получены среднепищеводная четырехкамерная позиция, среднепищеводная позиция по длинной оси и ТГс-позиция по короткой оси. На среднепищеводной четырехкамерной позиции наблюдались сильное снижение систолической функции ЛЖ, сохранение размера и снижение систолической функции ПЖ. На среднепищеводной позиции по длинной оси и ТГ с-позиции по короткой оси также наблюдалось сильное снижение систолической функции ЛЖ с акинезией межжелудочковой перегородки и гипокинезией передней, боковой и нижней стенок ЛЖ (следует отметить, что передняя стенка находится в дальнем поле в позиции ТЭЭ по короткой оси).
- Итоги и заключение. Сразу после проведения ТЭЭ пациенту начали внутривенно вводить эпинефрин, что сопровождалось улучшением общей функции ЛЖ и среднего артериального давления. Была проведена консультация со специалистами по катетеризации сердца, и принято решение срочно перевести пациента в ближайшую больницу для проведения коронарного вмешательства.
ТЭЭ у постели больного особенно полезна для тех пациентов, для которых трансторакальная эхокардиография дает изображения низкого качества или которым невозможно провести ТТЭ. Данный случай иллюстрирует возможность быстро устранить дисфункцию ЛЖ /тяжелую) и обнаружить нарушения регионарного движения стенок ЛЖ с использованием изображений с высоким разрешением, полученных при проведении ТЭЭ.
к) СЛУЧАЙ 2:
- Описание клинического случая. 34-летний мужчина поступил в больницу с одышкой и острой почечной недостаточностью. Его анамнез включал ожирение, фокально-сегментарный гломерулосклероз, легочную гипертензию и ТЭЛА. При проведении ТТЭ был обнаружен крупный перикардиальный выпот, наличие которого подозревали в связи с уремическим перикардитом. Проведение перикардиоцентеза осложнялось проколом ПЖ, гемоперикардом и тампонадой сердца, требующей срочного проведения стернотомии.
После операции пациента перевели в ОИТ в состоянии стойкого кардиогенного шока, требующем введения норэпинефрина, вазопрессина и фенилэфрина для поддержания артериального давления. Потребность в FiO2 пациента также увеличилась до 0,7 при положительном давлении в конце выдоха (ПДКВ) 12 см Н2O. Изображения, полученные при проведении ТТЭ, были низкого качества в связи с наличием у пациента ожирения и повязок после стернотомии, поэтому срочно была проведена ТЭЭ у постели больного, чтобы оценить причины развития кардиогенного шока и гипоксемии.
- Результаты УЗИ. В среднепищеводной четырехкамерной позиции и ТГс-позиции по короткой оси наблюдались значительная дилатация ПЖ, снижение систолической функции ПЖ и нарушение движения перегородочной стенки желудочка, говорящее об избыточном давлении в ПЖ и объемной перегрузке. Систолическая функция ЛЖ была сохранена. НПВ и ВПВ были плеторическими. Наблюдался небольшой перикардиальный выпот, но признаки тампонады сердца отсутствовали. С использованием среднепищеводной четырехкамерной позиции и режима цветового допплеровского картирования потока можно было легко обнаружить TH.
По данным оценки струи регургитации постоянно-волновой допплерографией систолическое давление в ПЖ (СДПЖ) составляло 60-70 мм рт.ст., что указывало на тяжелую легочную гипертензию.
- Итоги и заключение. Ультразвуковые признаки, полученные при ТЭЭ у постели больного, побудили команду медиков начать лечение тяжелой легочной гипертензии и недостаточности ПЖ в качестве причин шока. Пациенту начали вводить ионотропную поддержку с милриноном, функция ПДКВ была отключена, а также пациенту начали проводить вено-венозный гемодиализ для удаления жидкости и улучшения гемодинамики ПЖ.
Для пациентов после стернотомии ТЭЭ у постели больного является надежным методом быстро оценить сердечную функцию. У пациентов, находящихся в состоянии кардиогенного шока, можно провести быструю оценку размера и функции ПЖ, а с использованием спектрального допплера точно измерить скорость струи регургитации при TH, чтобы рассчитать систолическое давление в ЛА.
л) СЛУЧАЙ 3:
- Описание клинического случая. 51-летний мужчина, употреблявший внутривенные наркотики, поступил в больницу с гипотензией и одышкой. Его состояние было осложнено инфарктом селезенки и острым нарушением кровообращения в мозжечке. В связи с прогрессированием дыхательной недостаточности пациента перевели в ОИТ. Сразу после интубации провели ТЭЭ у постели больного.
- Результаты УЗИ. В среднепищеводной четырехкамерной позиции наблюдались небольшое снижение систолической функции ЛЖ и небольшой перикардиальный выпот. Вблизи основания межжелудочковой перегородки, вероятно, наблюдалось объемное образование, то попадавшее, то не попадавшее на изображение. С целью выполнить более точную оценку выносящего тракта левого желудочка [ВТЛЖ) и данной области был получен срез среднепищеводной позиции по длинной оси.
Поразительно, что в этой позиции было видно подвижное объемное образование на правой коронарной створке АК. Исследование в режиме цветового допплеровского картирования потока показало общую недостаточность клапана с тяжелой АР. Данные признаки подтвердили подозреваемый инфекционный эндокардит. В бикавальной позиции был виден небольшой перикардиальный выпот в дальнем поле, а на ТГс-позиции по короткой оси заметны небольшое снижение систолической функции ЛЖ и небольшой перикардиальный выпот в ближнем поле.
- Итоги и заключение. Пациенту начали вводить антибиотики широкого спектра действия. Ему назначили срочную сердечно-сосудистую хирургическую операцию для решения вопроса о замене АК.
Среднепищеводная позиция по длинной оси обеспечивает прекрасную визуализацию АК и МК, в результате чего с использованием данной позиции можно диагностировать серьезные патологии клапанов, включая инфекционный эндокардит.
м) СЛУЧАЙ 4:
- Описание клинического случая. 59-летний мужчина, перенесший 12 лет назад пересадку сердца, поступил в хирургическое ОИТ после пластики клапана, которая была осложнена сердечной недостаточностью, повторной стернотомией для извлечения тромба и канюлированием для проведения ЭКМО. В ПЖ пациенту был установлен одноэлектродный кардиостимулятор. Пациенту успешно удалили канюлю для проведения ЭКМО и отключили его от аппарата ИВЛ с использованием трахеостомической маски.
Спустя почти 2 мес в ОИТ после того как пациент пожаловался на усиливающуюся одышку, у него внезапно наступила остановка сердца, сопровождающаяся электромеханической диссоциацией (ЭМД). Для поиска обратимых причин остановки сердца пациенту была проведена ТЭЭ.
- Результаты УЗИ. Во время проведения СЛР и проверок пульса была получена среднепищеводная четырехкамерная позиция. В среднепищеводной четырехкамерной позиции, полученной во время проведения СЛР, видны достаточно эффективные компрессии грудной клетки и недостаточное заполнение ПЖ. В среднепищеводной четырехкамерной позиции, полученной во время проведения проверки пульса, отсутствуют видимые очевидные обратимые причины остановки сердца, однако срез подтверждает наличие полной акинезии ПЖ и выраженной гипокинезии ЛЖ.
- Итоги и заключение. Датчик для проведения ТЭЭ оставался на месте и использовался для оценки эффективности компрессий и сердечной активности во время проверок пульса. К сожалению, несмотря на продолжительную реанимацию, пациенту не удалось восстановить самостоятельное кровообращение, и кардиологи приняли решение не продлевать ему экстракорпоральную поддержку. Реанимационные мероприятия были остановлены, и пациент умер.
ТЭЭ у постели больного дает возможность получить диагностическую, терапевтическую и прогностическую информацию во время остановки сердца. Обратимые причины остановки сердца можно устранить непосредственно во время проведения СЛР. Отсутствие сердечной активности является ценным для прогнозирования показателем, который легко можно оценить с использованием ТЭЭ или ТТЭ.
н) СЛУЧАЙ 5:
- Описание клинического случая. 56-летний мужчина поступил с тяжелым сепсисом, вызванным стрептококком группы А. Течение болезни было осложнено полиорганной недостаточностью, септическим артритом правого колена и спинальным абсцессом. Поскольку у пациента предполагалось наличие явления септической эмболии, была проведена ТЭЭ у постели больного с целью поиска кардиального источника эмболии.
- Результаты УЗИ. Были получены среднепищеводная четырехкамерная позиция, позиция по длинной оси, бикавальная и трансгастральная (ТГс) позиции по короткой оси. В среднепищеводной четырехкамерной и ТГс-позиции по короткой оси был виден крупный кольцевой перикардиальный выпот с тяжами фибрина. В среднепищеводной позиции по длинной оси наблюдалась нормальная функция ЛЖ без признаков разрастания тканей клапана.
ВПВ и НПВ были нормальными. В отсутствие гемодинамической нестабильности перикардиальный выпот считается клинически важным, но признаков развитя тампонады перикарда не было.
- Итоги и заключение. Хотя исходным показанием для проведения ТЭЭ у постели больного был поиск внутрисердечного источника эмболии, в ходе исследования обнаружен непредвиденный крупный перикардиальный выпот. Пациент прошел диагностический перикардиоцентез, который показал отрицательный результат на наличие культур микроорганизмов. Септическое правое колено пациента санировали в операционной, а для лечения эпидурального абсцесса назначили внутривенные антибиотики в течение 6 нед. После продолжительной госпитализации пациента в ОИТ пациент выздоровел и выписался из больницы.
Аналогично другим УЗИ у постели больного при использовании ТЭЭ у постели больного можно получить непредвиденные ультразвуковые признаки, которые являются клинически значимыми; в данном случае это был крупный перикардиальный выпот. Можно относительно быстро получить другие позиции ТЭЭ, позволяющие детально оценить размер и влияние перикардиального выпота.
о) СЛУЧАЙ 6:
- Описание клинического случая. 83-летний мужчина со сниженной фракцией выброса ЛЖ (45-50%) в анамнезе поступил в отделение неотложной помощи с острой одышкой и гипоксемией. На рентгенограмме грудной клетки были видны двусторонние инфильтраты и перибронхиальная инфильтрация, указывающие на острый отек легких. Пациенту начали проводить неинвазивную вентиляцию легких с положительным давлением и стимуляцию диуреза. Несмотря на принятие данных начальных мер, дыхательная недостаточность нарастала и потребовала эндотрахеальной интубации. После интубации пациенту быстро провели индукцию внутривенно кетамином, фентанилом и рокуронием. Сразу после неосложненного проведения интубации у пациента развивалась гипотензия, впоследствии — фибрилляция желудочков и остановка сердца. После короткой 5-минутной реанимации с дефибрилляцией и компрессиями грудной клетки у пациента восстановилось самостоятельное кровообращение, но ему потребовалось введение высоких доз норэпинефрина. ТЭЭ у постели больного проводят после неудачных попыток проведения ТТЭ.
- Результаты УЗИ. В среднепищеводной четырехкамерной позиции были видны значительное снижение систолической функции ЛЖ, нормальная функция ПЖ, небольшой перикардиальный выпот, МК и ТК без серьезных патологий. АК сильно кальцифицирован и характеризуется очень низкой подвижностью, что согласуется со стенозом аорты, визуализируемым в среднепищеводных позициях по длинной и короткой оси. В бикавальной позиции виден центральный венозный катетер in situ, а трансгастральный срез по короткой оси подтверждает сильное снижение функции ЛЖ.
- Итоги и заключение. В результате проведения углубленных допплерографических исследований был подтвержден тяжелый стеноз АК при рассчитанной площади клапана 0,16 см2. Учитывая эти признаки, пациенту начали вводить эпинефрин для увеличения ионотропии ЛЖ, повышения постнагрузки и коронарной перфузии. Тяжелый стеноз АК объясняет наличие постиндукционной аритмии и остановку сердца. Поскольку у пациента прогрессировала гипотензия, у него наблюдалось критическое снижение постнагрузки и коронарной перфузии.
Падение коронарной перфузии привело к развитию ишемической аритмии — фибрилляции желудочков. К сожалению, у пациента сохранялся сниженный уровень сознания. Его семья выбрала проведение паллиативного лечения в связи с отсутствием неврологического восстановления.
ТЭЭ у постели больного может раскрыть скрытые причины развития кардиогенного шока, особенно если получения информации из стандартных позиций ТТЭ недостаточно. ТЭЭ позволяет прекрасно визуализировать АК, поскольку датчик подходит к нему очень близко. При наличии подозрения на тяжелый стеноз для выполнения оценки его степени применяют техники расширенной эхокардиографии.
п) СЛУЧАЙ 7:
- Описание клинического случая. 73-летний мужчина с фибрилляцией предсердий и ахалазией без лечения в анамнезе поступил с острой болью в брюшной полости. На КТ-ангиограмме брюшной полости была обнаружена мезентериальная ишемия, развившаяся вторично вследствие эмболии верхней брыжеечной артерии (ВБА). Пациент оставался стабильным в течение 24 ч после проведения эмболэктомии ВБА. Специалисты предполагали, что источником эмболии является сердце, но ее источник при проведении трансторакальной эхокардиографии обнаружен не был. Чтобы исследовать кардиальный источник эмболии, была проведена ТЭЭ у постели больного.
- Результаты УЗИ. В среднепищеводной позиции по длинной оси заметны сильное снижение систолической функции ЛЖ и нормальное состояние МК и АК. Кроме того, в ЛП виден «дым», или самопроизвольное эхоконтрастирование, указывающее на низкую скорость кровотока в камере предсердия в связи с фибрилляцией предсердий. Стазис указывал на образование тромба. Был получен срез в среднепищеводной двухкамерной позиции глубже на 11 см, чтобы фокусироваться на ушке ЛП. Плотность тканей в области устья ушка ЛП была плавающей и колеблющейся, что указывало на наличие тромба.
- Итоги и заключение. Пациенту диагностировали тромб в области ушка ЛП и начали антикоагуляционную терапию. Данный случай иллюстрирует углубленное применение ТЭЭ у постели больного для изучения кардиального источника эмболии. Несмотря на то что подробный обзор данной темы выходит за рамки данной главы, данный случай подчеркивает способность ТЭЭ давать быстрые ответы на сложные, но фокусированные клинические вопросы.
Поскольку ЛП находится позади пищевода, изображения ЛП с высоким разрешением можно получить только при проведении ТЭЭ с использованием среднепищеводного окна. Хотя стандартная ТЭЭ у постели больного не включает в себя оценку ушка ЛП, данный случай иллюстрирует ценность ТЭЭ как хорошего диагностического инструмента в руках обученного пользователя.
р) Контрольные вопросы:
1. Если плоскость визуализации ТЭЭ расположена под углом в 0°, а датчик успешно проведен в среднюю часть пищевода, какая позиция будет получена первая?
A. Среднепищеводная четырехкамерная.
Б. Среднепищеводная по длинной оси.
B. Трансгастральная по короткой оси.
Г. Среднепищеводная бикавальная.
Ответ: А. Ось плоскости визуализации лежит в горизонтальной плоскости, и если плоскость визуализации расположена под углом в 0°, анатомически тело подразделяется на каудальный и ростральный отделы. При расположении плоскости визуализации под углом в 0° первой будет получен четырехкамерная позиция в среднепищеводном положении.
2. Какое из перечисленных ниже состояний НЕ является потенциальным осложнением ТЭЭ?
A. Дисфагия.
Б. Спазм гортани.
B. Повреждение зубов.
Г. Тампонада сердца.
Ответ: Г. Документальные свидетельства развития тампонады сердца вследствие проведения ТЭЭ отсутствуют. Дисфагия, спазм гортани и повреждения зубов являются хорошо описанными осложнениями ТЭЭ.
3. Какую из следующих техник можно использовать для облегчения введения датчика для ТЭЭ?
A. Обратное сгибание датчика.
Б. Введение датчика вдоль боковой части ротоглотки.
B. Использование прямой ларингоскопии.
Г. Подворачивание щеки.
Ответ: В. Можно облегчить введение датчика с использованием его мягкой антефлексии в области срединной линии в то время, когда ассистент выдвигает нижнюю челюсть пациента. Это можно делать вслепую, но применение прямой или видеоларингоскопии облегчает манипуляцию, если введение вслепую было неудачным. Также для более легкого введения датчика следует использовать достаточное количество смазки.
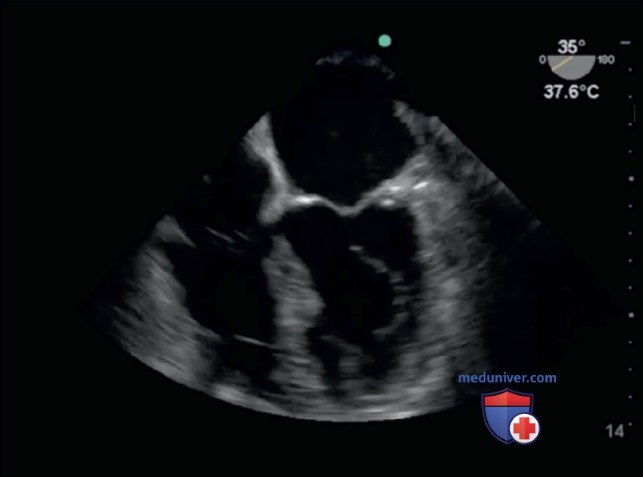
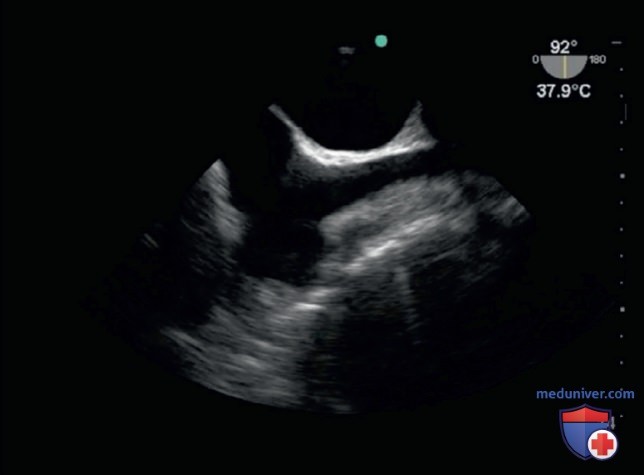
Сопоставьте позиции с соответствующими им изображениями.
4. Среднепищеводная четырехкамерная позиция (ответ В).
5. Среднепищеводная позиция по длинной оси (ответ А).
6. Среднепищеводная бикавальная позиция (ответ Г).
7. Трансгастральная позиция по короткой оси (ответ Б).
A. Рис. 7.
Б. Рис. 8.
B. Рис. 9.
Г. Рис. 10.
8. Какая из перечисленных позиций ТЭЭ анатомически наиболее близка к парастернальной позиции по длинной оси, получаемой при проведении ТТЭ?
A. Среднепищеводная бикавальная.
Б. Среднепищеводная четырехкамерная.
B. Среднепищеводная по длинной оси.
Г. Трансгастральная по короткой оси.
Ответ: В. Среднепищеводная позиция по длинной оси, получаемая при проведении ТЭЭ, анатомически идентична трансторакальной парастернальной позиции по длинной оси, но развернутой на 90° в направлении против часовой стрелки и отображенной зеркально.
9. При введении датчика для ТЭЭ за гастроэзофагеальный переход и расположении под углом в 0° градусов какое его движение необходимо для получения ТГс-позиции по короткой оси?
A. Антефлексия.
Б. Ретрофлексия.
B. Боковое сгибание.
Г. Вращение датчика.
Ответ: А. По мере введения датчика за гастроэзофагеальный переход он может утратить контакт с верхней стенкой желудка. Мягкая антефлексия датчика обеспечит поддержание его контакта со слизистой.
10. 18-летний мужчина был доставлен в ОИТ после дорожно-транспортного происшествия, после чего у него внезапно наступила остановка сердца. Во время реанимации пациенту ввели датчик для ТЭЭ. Какие причины остановки сердца можно обнаружить на ТЭЭ?
A. ИМ.
Б. ТЭЛА.
B. Расслоение аорты.
Г. Гипотермию.
Д. Все вышеперечисленное.
Ответ: Д. При остановке сердца ТЭЭ позволяет поставить окончательный диагноз. С использованием ТЭЭ можно быстро определить наличие тампонады перикарда, ТЭЛА, ИМ и расслоения аорты. Головка датчика для ТЭЭ оснащена термометром для мониторинга гипотермии во время проведения исследования, он также может использоваться для измерения низкой основной температуры.
В серии вскрытий пациентов ТЭЭ с чувствительностью 93% в 87% случаев положительно предсказывала причину возникновения остановки сердца.
11. Какие из перечисленных факторов могут снижать качество изображения ТЭЭ?
A. Эндотрахеальная трубка.
Б. Назогастральный датчик.
B. Гастроеюнальный датчик.
Г. Состояние после проведения хирургической операции на сердце.
Д. Центральная венозная катетеризация.
Ответ: Б. Назогастральный и орогастральный датчики, а также пищеводные термометры проходят через пищевод и могут помешать контакту датчика со слизистой пищевода, создавая воздушное пространство, снижающее качество изображения.
12. Смена каких двух стандартных позиций ТЭЭ позволит упростить установку изделий, ориентируемых по направлению кровотока, таких как катетеры в ЛА, кардиостимуляторы и правильное ориентирование канюли для ЭКМО?
A. Среднепищеводная четырехкамерная и среднепищеводная по длинной оси.
Б. Среднепищеводная четырехкамерная и трансгастральная по короткой оси.
B. Бикавальная и трансгастральная по короткой оси.
Г. Бикавальная и среднепищеводная по длинной оси.
Д. Бикавальная и среднепищеводная четырехкамерная.
Ответ: Д. Бикавальная позиция может быть использована для подтверждения расположения катетеров, электродов для любых изделий, требующих выполнения центрального канюлирования. Попеременное использование бикавальной и среднепищеводной четырехкамерной позиций позволит напрямую управлять изделиями в условиях, когда их установка по направлению кровотока затруднена (например, при тяжелой легочной гипертензии, TH).
- Вернуться в оглавление раздела "Ультразвуковое исследование (УЗИ)"
Редактор: Искандер Милевски. Дата публикации: 10.1.2024

