Доступ, техника окципитоспондилодеза
Порты/доступы:
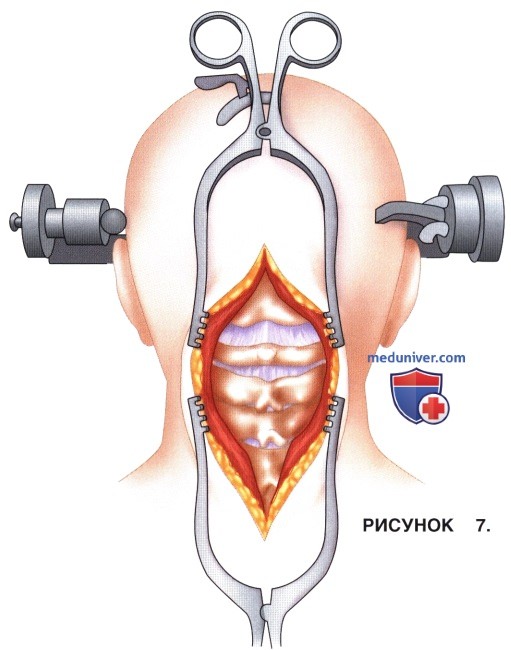
а) Разрез кожи продолжается от наиболее выстоящей точки затылка (инион) до С5 (рис. 7)
б) Паравертебральные мышцы необходимо мобилизовать как минимум до боковых масс С3.
в) Возможные трудности доступа:
• Для проведения субламинарных проволочных швов или введения винтов в боковые массы/ножки дуг позвонков необходима адекватная экспозиция соответственно пластинок дуг и боковых масс позвонков.
• Не следует слишком активно пользоваться электроножом, поскольку это может привести к некрозу костной ткани.
• Не забывайте о декортикации кортикальных поверхностей костей, это способствует формированию костного блока.
г) Оснащение:
• Флюороскопический контроль при введении винтов в боковые массы/ножки дуг позвонков
• Системы нейронавигации при установке металлоконструкций.
д) Нюансы доступа:
• При работе на уровне промежутка между затылочной костью и С1 позвонком следует соблюдать особую осторожностью в связи с опасностью перфорации твердой мозговой оболочки коагулятором или другим инструментом.
• Позвоночная артерия располагается в глубине затылочного треугольника, ограниченного верхней и нижней косыми и прямой мышцами головы. При работе в наружных отделах доступа помните о риске ятрогенного повреждения этой артерии.
• Следует удалить все мягкие ткани, которые так или иначе могут отрицательно влиять на формирование костного блока: атлантоокципитальную мембрану, межостистые связки и желтую связку.
Техника операции окципитоспондилодеза
Этап 1:
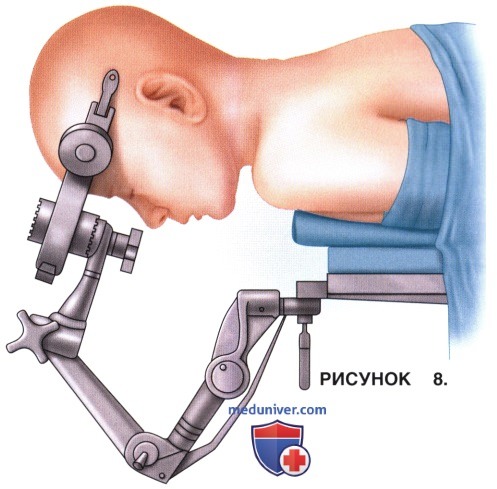
а) Пациент укладывается в положение на животе, голова фиксируется в нейтральном положении (рис. 8).
б) Кожа бреется и маркируется по средней линии от уровня иниона до С5 позвонка.
в) Выполняется стандартная обработка операционного поля.
г) Проводится предоперационная антибиотикопрофилактика.
д) Нюансы 1 этапа:
• Избегайте избыточного сгибания или разгибания головы, предпочтительным является положение, близкое к нейтральному.
• Подбородок пациента должен оставаться свободным.
• Рекомендуется интраоперационный мониторинг сенсорных и моторных вызванных потенциалов.
• Если возможно, то на время осуществления доступа голове можно придать оптимальное для этого положение, а затем в момент фиксации под флюороскопическим контролем вернуть ее в нейтральное положение.
е) Спорные моменты 1 этапа:
• Некоторые хирурги не рекомендуют использовать системы фиксации головы на основе шпилек, вместо этого советуют накладывать скелетное вытяжение (Menezes и Sonntag, 1996).
Этап 2:
а) По ходу кожного разреза по средней линии острым, тупым путем и с помощью электроножа рассекаются следующие ткани (рис. 7):
• Поверхностная фасция: найдите срединный шов.
• Идентифицируйте верхушки остистых отростков и превертебральную фасцию.
• Отделите мягкие ткани с обеих сторон от остистых отростков. Выйную связку необходимо сохранить.
• Обязательно идентифицируйте остистый отросток C2 и дугу C1. Диссекцию мягких тканей на этом уровне необходимо проводить исключительно осторожно во избежание случайного попадания в атланто-затылочное или атланто-аксиальное пространства.
• В наружных отделах доступ продолжается до боковых масс позвонков.
• Передний отдел доступа продолжается до иниона.
• Должен быть обеспечен доступ как минимум к затылочной кости и боковым массам С2, при необходимости обнажаются боковые массы и нижележащих позвонков.
б) Нюансы 2 этапа:
• Во избежание повреждения твердой мозговой оболочки и костной ткани (в зоне предполагаемого костного блока) следует минимизировать использование электроножа.
• Протяженность диссекции тканей также должна быть минимально возможной.
в) Возможные трудности 2 этапа:
• Избегайте использования электроножа в интерляминарном или атланто-окципитальном пространствах.
Этап 3:
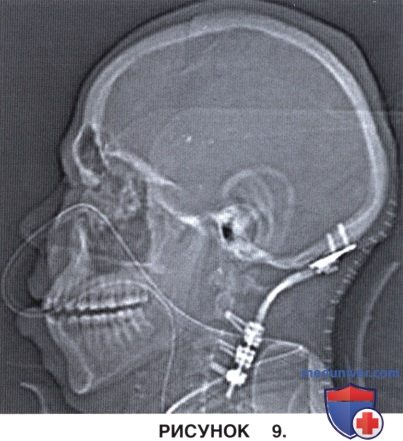
а) Затылочная пластина устанавливается по средней линии (рис. 9).
б) В С2 позвонок вводятся истмикальные или педикулярные винты (для этого при необходимости обнажаются боковые массы нижнележащих позвонков).
в) Соединительные стержни моделируются таким образом, чтобы обеспечить близкое к нейтральному положение головы. Для этого стержни изгибаются до угла примерно в 130°, однако реальное значение этого угла у конкретного пациента может быть другим.
г) Стержни соединяют затылочную пластину и винты в единую конструкцию.
д) На уровне кранио-цервикального сочленения выполняется декортикация кортикальных пластинок.
е) С целью ускорения формирования костного блока выполняется пластика зоны, где этот блок должен сформироваться, ауто- или аллокостью.
ж) Нюансы 3 этапа:
• Длина конструкции должна быть минимальной и в то же время обеспечивать достаточную стабильность фиксации. Более длинные конструкции снижают подвижность шейного отдела позвоночника, тогда как короткие конструкции могут не обеспечивать необходимой стабильности.
• При травме шейного отдела позвоночника конструкция должна захватывать два ближайших интактных уровня.
з) Возможные трудности 3 этапа:
• Перед установкой затылочной пластины необходимо оценить рентгенана-томию затылочной кости, обратив при этом внимание на ее толщину.
• Не старайтесь слишком активно работать инструментами. Любые насечки, «царапины» и деформации могут стать источником механической несостоятельности костных образований.
и) Оснащение 3 этапа:
• Системы фиксации на основе винтов и стержней
• Системы фиксации на основе проволоки.
Этап 4:
а) Рана ушивается послойно
б) При необходимости субфасциально оставляется дренаж
в) Нюансы 4 этапа:
• У пациентов с толстой шеей необходимо хорошо адаптировать края кожного разреза.
г) Спорные моменты:
• Использование ауто- или аллопластического костного материала: аутокость характеризуется более высокой вероятностью формирования костного блока, однако забор такого трансплантата связан с дополнительными дискомфортными для пациента ощущениями.
- Читать далее "Послеоперационный уход после окципитоспондилодеза"
Редактор: Искандер Милевски. Дата публикации: 3.6.2020

