Состав и строение кости
В качестве компонентов общей структуры кости выполняют три основные функции: опора, защита и движение. Они поддерживают каждую часть тела в самых разных положениях и при нагрузке весом тела. Они защищают такие основные мягкие ткани как головной и спинной мозг, сердце и легкие; они же служат соединительными рычагами для движений от элементарного перемещения до захватывающих представлений музыкальных виртуозов, артистов балета и олимпийских спортсменов.
Не менее важна роль кости в качестве ткани: она является источником минеральных веществ, помогающих регулировать состав внеклеточной жидкости, особенно концентрацию ионов кальция. При всей прочности, структура кости и ее внутренняя форма и постоянно изменяются в соответствии с нормальными вариациями механической функции и минерального обмена.
Все изменения состава и структуры костей осуществляются клеточной активностью, которая регулируется гормонами и местными факторами. Эти вещества, в свою очередь, регулируются изменениями концентрации ионов минералов в плазме. Нарушение этой сложной системы взаимодействия приводит к системным изменениям в минеральном обмене и генерализованным патологическим изменениям в скелете.
а) Состав кости. Кость состоит в основном из коллагеновой матрицы, пропитанной минеральными солями и населенной клетками (остеобластами и остеокластами).
Матрикс кости. Коллагеновые волокна I типа, формируемые из молекул тропоколлагена, синтезируемых остеобластами, составляют более 80% неминерализованного матрикса. Они образуют сеть из мукополисахаридов (протеогликанов) в качестве основного вещества, а также служат опорой для отложения минерального компонента—кристаллического гидроксиапатита.
Прочие неколлагеновые белки в минерализованном матриксе присутствуют в небольших количествах— в основном сиалопротеины (остеопонтин), остеонектин, остеокальцин (костный G1a протеин) и щелочная фосфатаза. Их функции выяснены не полностью, но они, возможно, участвуют в регуляции костных клеток и минерализации матрикса. Остеокальцин вырабатывается только остеобластами, и по его концентрации в крови можно в определенной степени судить об активности остеобластов.
В настоящее время идентифицирован ряд факторов роста; они вырабатываются остеобластами, а комбинация действия некоторых из них может регулировать развитие клеток кости, дифференциацию и метаболизм.
Костный морфогенетический протеин (КМП) — группа белков фактора роста — привлекает большое внимание исследователей. Первоначально он был найден Marshall Urist 1964 (Urist) и сейчас производится в очищенной форме из костного матрикса. Было показано, что его важным свойством является способность индуцировать дифференциацию кле-ток-предшественников в хрящевые, а затем в костные клетки. В настоящее время КМП производится в коммерчески доступной форме и используется для усиления остеогенеза при операциях по сращению костей (Rihn et al.).
Минералы кости. Почти половина костной массы состоит из минеральных веществ, в основном кальция и фосфата в виде кристаллического гидроксиапатита, который расположен в остеоиде на границе обызвествления. Поверхность взаимодействия между костью и остеоидом может быть маркирована меткой с тетрациклином, который интенсивно поглощается недавно минерализованной костью и выявляется в виде флуоресцирующих полосок при микроскопии под ультрафиолетовым светом. В зрелой кости пропорции кальция и фосфатов являются постоянными, и молекулы прочно связаны с коллагеном. Важно понимать, что в живой кости «деминерализация» происходит только путем рассасывания всего матрикса.
В то время как коллагеновые компоненты кости обеспечивают прочность на разрыв, кристаллический минерал повышает его способность противостоять сжатию.
Неминерализованный матрикс известный как остеоид, в норме наблюдается только в виде тонкого слоя на поверхности, где происходит активное формирование новой кости, однако доля остеоида по отношению к минерализованной кости значительно возрастает при рахите и остеомаляции.
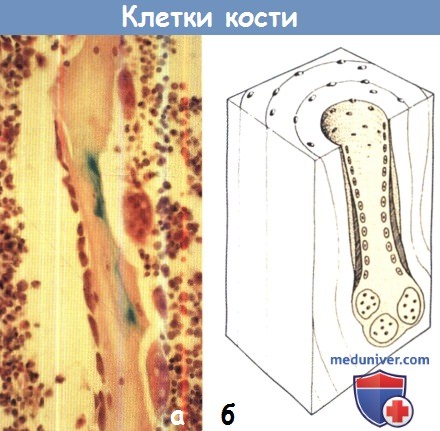
(а) Гистологический срез: трабекулы вокруг вырытой остеобластами поверхности и на другой поверхности с волокнами более мелких остеобластов.
Эти два типа клеток, действуя совместно, непрерывно меняют внутреннюю структуру кости.
(б) В компактном слое кости остеокласты в большей степени углубляются в костную ткань, чем остеобласты, которые после восстановления закрывают полость новой костью.
б) Клетки кости. Существует три вида костных клеток: остеобласты, остеоциты и остеокласты.
Остеобласты. Остеобласты отвечают за формирование костей и активацию остеокластов. Они являются производным мезенхимальных предшественников в костном мозге и глубоких слоев надкостницы. Дифференциация регулируется рядом взаимодействующих факторов роста, в том числе морфогенетических костных протеинов.
Зрелые остеобласты образуют ряды маленьких (20 мкм) мононуклеаров вдоль свободной поверхности трабекул и гаверсовых систем, где остеоид формируется до кальцификации. Они богаты щелочной фосфатазой и отвечают за производство коллагена типа I, а также за неколлагеновые белки кости и минерализацию костного матрикса (Peck и Woods).
Под воздействием паратиреоидного гормона (ПТГ), они играют важную роль в инициации и контроле активности остеокластов. В конце каждого цикла ремоделирования кости остеобласты либо остаются на поверхности вновь образованной кости, либо внедряются в матрикс в виде «отдыхающих» остеоцитов. С возрастом их количество уменьшается.
Остеоциты. Эти клетки можно рассматривать как отработавшие остеобласты, что отнюдь не означает отсутствие активности. Находясь в костных лакунах, они сообщаются друг с другом и с выстилающими поверхность клетками тонкими цитоплазматическими отростками. Их функция неясна: они могут, под влиянием ПТГ, участвовать в резорбции костной ткани («остеоцитарный остеолиз») и транспорте ионов кальция (Peck и Woods). Также предполагается, что они чувствительны к механическим раздражителям и передают информацию и изменения сжатия и растяжения активным остеобластам (Skerry et al.), которые затем могут соответственно изменить свою остеогенную активность. В конечном счете, постаревшие остеоциты фагоцитируются в ходе костной резорбции остеокластами и ремоделирования.
Остеокласты. Эти крупные многоядерные клетки являются основными посредниками резорбции кости. Они развиваются из одноядерных предшественников гемопоэтических клеток костного мозга (та же клеточная линия, что и у макрофагов) под влиянием местных остеобластных стромальных клеток, которые генерируют основной фактор для дифференциации остеокластов — лиганд активатора рецептора ядер-ного фактора-к(3 (RANKL), связанный с определенной областью рецептора (RANK) предшественников остеокластов.
Зрелые остеокласты имеют пенистый вид в связи с наличием многочисленных пузырьков в цитоплазме. В ответ на соответствующие стимулы остеокласт образует герметичную связь с поверхностью кости, где клеточная мембрана формирует фестончатую границу, внутри которой происходит резорбция кости. Этот процесс и важное взаимодействие RANKL и RANK рассматриваются ниже.
После резорбции костной матрицы, остеокласты остаются в мелких ямках—лакунах Гаушипа—вдоль свободной поверхности кости. Выявляя эти ямки, можно отличить «поверхность резорбции» от гладкой «формирующейся поверхности» или от «отдыхающей поверхности» на гистологических срезах.
в) Структура кости. В незрелом состоянии кость называется костной тканью; коллагеновые волокна расположены беспорядочно и положение клеток не имеет определенной ориентации. Как правило, такая кость образуется в ранней стадии заживления переломов, где она выступает в качестве временного скрепляющего материала, прежде чем произойдет замещение зрелой костью.
Зрелая ткань представлена пластинчатой костью, в которой коллагеновые волокна расположены параллельно, образуя несколько слоев (или пластинок) с остеоцитами между ними. В отличие от незрелой кости, которая формируется на основе фиброзной ткани, пластинчатая кость образуется только на поверхности костной ткани.
Пластинчатая кость существует в виде двух форм с различной структурой: компактной (кортикальной) и губчатой (трабекулярной) кости.
г) Кортикальная кость. Плотная структура компактной (кортикальной) кости непроницаема для невооруженного глаза. Установлено, что основную опору обеспечивают наружные стенки всех костей скелета, но в большей степени трубчатых костей, и субхондральные слои кости, поддерживающие суставной хрящ. Кортикальная кость в свою очередь состоит из компактных единиц — гаверсовой системы или остеонов, каждый из которых состоит из центрального канала (гаверсова канала) с кровеносными и лимфатическими сосудами и нервами, покрытыми плотно сжатыми пластинками кости с более или менее концентрическим расположением.
Между пластами в лакунах, выглядящих обособленными, но в действительности соединенных сетью тонких канальцев, располагаются остеоциты. Гаверсов канал имеет свободную поверхность, выстланную клетками костной ткани, ее площадь варьирует в зависимости от того, находится ли остеон в фазе резорбции или костеобразования. Во время резорбции остеокласты разъедают окружающие пласты компактной кости, и канал расширяется; при костеобразовании остеобласты формируют новые слои кости на внутренней поверхности и канал снова сужается.
д) Губчатая кость. Губчатая (трабекулярная) кость похожа на пчелиные соты, создавая внутреннюю сетчатую структуру всех костей и особенно хорошо развита на концах длинных трубчатых костей и в телах позвонков. Структурные единицы трабекулярной кости — уплощенные пластинки или балки, которые могут рассматриваться как развернутые остеоны. Пространственно трабекулярные балки взаимосвязаны (наподобие сот) со структурным расположением в соответствии с механической нагрузкой костей: толстые и прочные располагаются вдоль траектории сжимающей нагрузки, а тонкие в плоскости растягивающих усилий.
Взаимосвязь в этой сети придает дополнительную прочность губчатой кости помимо обычного эффекта костной массы. Пространства между трабекуламми—«открытые» сосудистые пространства — содержат костный мозг и тонкие синусоидальные сосуды, питающие как костный мозг, так и костную ткань.
Губчатая кость, очевидно, более пористая, чем кортикальная. Составляя лишь четверть общей массы скелета, по площади она занимает две трети от общей поверхности кости. Добавьте к этому тот факт, что она покрыта костным мозгом, и станет понятно, почему последствия метаболических нарушений, как правило, первыми проявляются в губчатой кости.
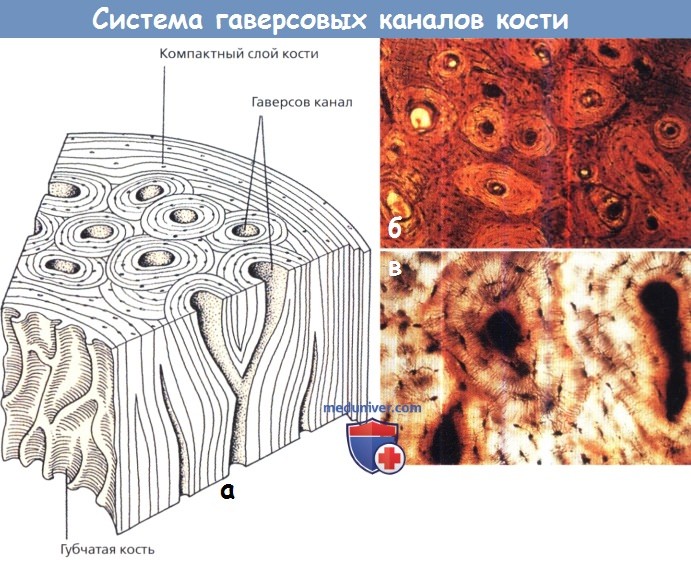
(а) Схематическое изображение клина кортикального слоя длинной кости.
Видны основные элементы компактного слоя кости: плотно расположенные остеоны,
каждый из которых образован концентрическими слоями кости и остеоцитов вокруг центрального гаверсова канала с кровеносными сосудами;
внешняя пластинка или поднадкостничный слой и пластинка на внутренней поверхности (эндост), слившаяся со структурой губчатой кости.
(б, в) Проекции с низким и высоким разрешением: остеоны в разных стадиях формирования и резорбции.
е) Гаверсова система (система гаверсовых каналов). Кости сильно различаются по размеру и форме. Однако на базовом уровне они схожи: компактный слой снаружи и губчатый внутри. Их наружные поверхности (за исключением суставных концов) покрыты плотной периостальной мембраной, самый глубокий слой которой состоит из клеток со способностью к образованию кости. Внутренняя, эндостальная, поверхность неоднородна и выстлана тонкой внутрикостной мембраной, плотно прилегающей к костномозговому пространству.
Структура остеонов в коре обычно отражается на плоском двухмерном гистологическом срезе. На трехмерной реконструкции видно, что гаверсовы каналы представляют собой длинные ветвящиеся туннели, проходящие по продольной оси кости и соединенные на большом протяжении друг с другом, с эндостальной и периостальной поверхностью более мелкими каналами (каналы Фолькмана). Таким образом, сосуды в гаверсовых каналах образуют богатую сеть анастомозов между костномозговой и периостальной кровеносной системой.
Кровоток в капиллярной сети, как правило, центробежный — от костномозговой полости кнаружи,— и уже давно установлено, что кортикальный слой кости кровоснабжается исключительно из этого источника. Тем не менее, вполне вероятна возможность питания хотя бы внешних слоев кортикальной кости за счет периостальных сосудов, и если костномозговые сосуды заблокируются или разрушатся, циркуляция может стать полностью периостальной, и направление кровотока поменяется.
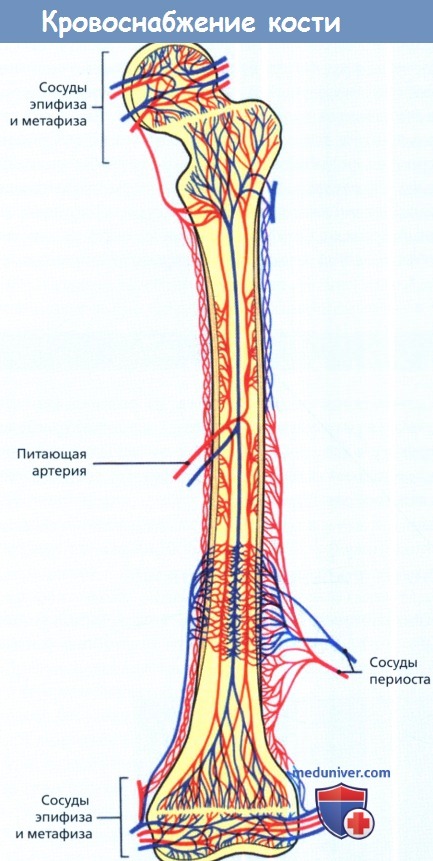
Схематическое изображение кровотока.
- Рекомендуем далее ознакомиться со статьей "Механизмы роста и развития кости"
Оглавление темы "Патофизиология кости":
