Симптомы рассекающего остеохондрита коленного сустава и его лечение
Частота рассекающего остеохондрита коленного сустава составляет 15-30 случаев на 100000 человек, при этом молодые люди болеют чаще девушек с соотношением около 5:3. В последние годы отмечается рост заболеваемости, что возможно связано с увеличением количества детей обоих полов, занимающихся активными видами спорта.
Сутью заболевания является формирование небольшого аваскулярного фрагмента кости с покрывающим его хрящом, который четко отграничивается от остальной части мыщелка бедра, а иногда и полностью от него отделяется, становясь свободным внутрисуставным телом.
Наиболее вероятной причиной заболевания является травма, например, одно единственное соударение надколенника с мыщелком бедра, или повторяющиеся микротравмы в результате контакта суставной поверхности мыщелка бедра с расположенным рядом межмыщелковым возвышением. В поддержку первой гипотезы может служить тот факт, что в 80% случаев наблюдается поражение наружной части внутреннего мыщелка бедра, т.е. зоны, которая в положении полного сгибания находится в непосредственном контакте с надколенником.
К развитию заболевания может предрасполагать и наличие ряда общих факторов, в пользу чего говорит возможность одновременного поражения нескольких суставов или наличие заболевания у нескольких членов одной семьи. В 25% случаев поражаются оба коленных сустава.
а) Механизмы. Обычно поражается нижне-наружная поверхность внутреннего мыщелка бедра, реже — наружный мыщелок и еще реже — надколенник. В основе заболевания лежит аваскулярный некроз участка субхондральной кости с последующей демаркацией овальной формы аваскулярного костно-хрящевого фрагмента от окружающей кости.
На начальных стадиях заболевания хрящ в этой зоне выглядит интактным и аваскулярный фрагмент остается стабильным, по прошествии нескольких месяцев фрагмент постепенно отделяется от подлежащей кости, сохраняя, однако, свое оригинальное положение, и, наконец, он полностью отделяется от кости, становясь свободным внутрисуставным телом. Образовавшийся на его месте небольшой кратер постепенно заполняется волокнистым хрящом, оставляя после себя небольшое углубление на суставной поверхности.
б) Классификация рассекающего остеохондрита коленного сустава. Рассекающий остеохондрит классифицируют в зависимости от анатомического расположения очага поражения, особенностей артроскопической картины, данных сцинтиграфии и МРТ, а также хронологии изменений. Исходя из особенностей лечения и прогноза заболевания его подразделяют на ювенильную и взрослую, а также стабильную и нестабильную формы (Kocher et al.).
в) Симптомы и клиника. Пациенты, обычно мужского пола, в возрасте 15-20 лет, обращаются с жалобами на периодически возникающие боль и отек коленного сустава. Позднее к описанным жалобам добавляется ощущение подворачивания коленного сустава, как будто бы опора на ногу становится ненадежной, иногда возникают «блокады» сустава.
Четырехглавая мышца гипотрофируется, в полости коленного сустава может определяться небольшое количество выпота. Вскоре после развития клиники заболевания наибольшее диагностическое значение могут иметь два симптома: (1) болезненность в области одного из мыщелков бедра и (2) симптом Уилсона — коленный сустав сгибают до 90°, голень ротируют кнутри и начинают постепенно разгибать, пациент при этом отмечает появление болевого синдрома, при разгибании голени в положении наружной ротации голени боль исчезает.
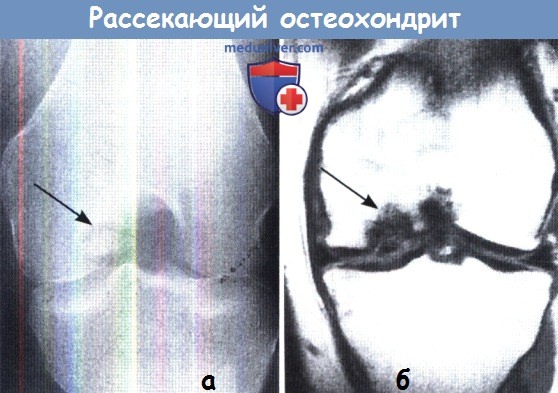
На стандартной рентгенограмме в прямой проекции очагпоражения иногда выявить сложно, лучше он становится виден при рентгенографии в «туннельной проекции»,
на которой он будет располагаться вдоль наружной поверхности внутреннего мыщелка бедра (а).
В данном случае костно-хрящевой фрагмент остается на своем месте, однако иногда он можетбыть свободным внутрисуставных телом и располагаться в любом другом отделе сустава.
(б) МРТ позволяет подтвердить диагноз и убедиться в том, что зона поражения на самом деле намного шире, чем на рентгенограмме.
г) Лучевая диагностика. На стандартных рентгенограммах можно выявить линию демаркации в области очага поражения, который обычно располагается у наружного края внутреннего мыщелка бедра. Лучше всего эту зону можно визуализировать при рентгенографии в специальной межмыщелковой (туннельной) проекции, однако и тогда небольшие по размеру очаги или очаги, расположенные далеко сзади, можно не увидеть. После того, как фрагмент отделится от мыщелка бедра, в зоне поражения можно увидеть полый дефект, а также свободное внутрисуставное тело в том или ином отделе сустава.
Радиосцинтиграфия позволяет выявить зону повышенной активности вокруг очага поражения, а МРТ дает возможность локализовать зону поражения, которая в режиме Т1 отличается низкой по сравнению с окружающими образованиями интенсивностью сигнала. Непосредственно окружающая очаг костная ткань также может выглядеть измененной, что по-видимому связано с отеком костного мозга.
Описанные исследования обычно позволяют судить о стабильности отделенного фрагмента. МРТ также уже на ранних стадиях заболевания позволяет предсказать, стоит ли ожидать заживления очага поражения или нет.
д) Артроскопия при рассекающем остеохондрите коленного сустава. На ранних стадиях заболевания суставной хрящ выглядит интактным, однако при пальпации зондом этот хрящ будет мягким. При артроскопии хорошо визуализируются отделенные и свободные костнохрящевые фрагменты.
е) Дифференциальный диагноз. Аваскулярный некроз мыщелка бедра нередко может наблюдаться при длительном приеме глюкокортикоидов или злоупотреблении алкоголем, он также может приводить к образованию свободного костно-хрящевого фрагмента. Однако аваскулярный некроз обычно наблюдается в старшей возрастной группе, при рентгенографии он всегда будет выявляться на нагружаемой поверхности мыщелка бедра, что отличает это состояние от рассекающего остеохондрита.
ж) Лечение рассекающего остеохондрита коленного сустава. С целью подбора оптимальной тактики лечения необходимо классифицировать заболевание на стадии течения, что еще раз подчеркивает важность проведения сцинтиграфии, МРТ и артроскопии коленного сустава. Поражения у взрослых отличаются высокой тенденцией к нестабильности, тогда как ювенильный остеохондрит обычно стабилен. Очаги поражения с интактной суставной поверхностью чаще заживают без оперативного вмешательства, для этого необходимо только исключить повторяющиеся ударные нагрузки на коленный сустав.
На наиболее ранней стадии заболевания суставной хрящ остается интактным, а очаг поражения — «стабильным», специального лечения не требуется, однако физические нагрузки необходимо ограничить на 6-12 месяцев. Небольшие по площади очаги поражения обычно заживают самостоятельно.
Если фрагмент «нестабилен», т.е он имеет четкую границу с окружающей костью в виде рентгенологически определяемой зоны склероза либо на МРТ имеются признаки отделения фрагмента от подлежащей кости, тактика лечения будет зависеть от площади очага поражения. Небольшие фрагменты следует удалять артроскопически, в образовавшемся ложе формируются отверстия. Ложе фрагмента постепенно заполнится волокнисто-хрящевой тканью, оставив после себя лишь небольшой дефект.
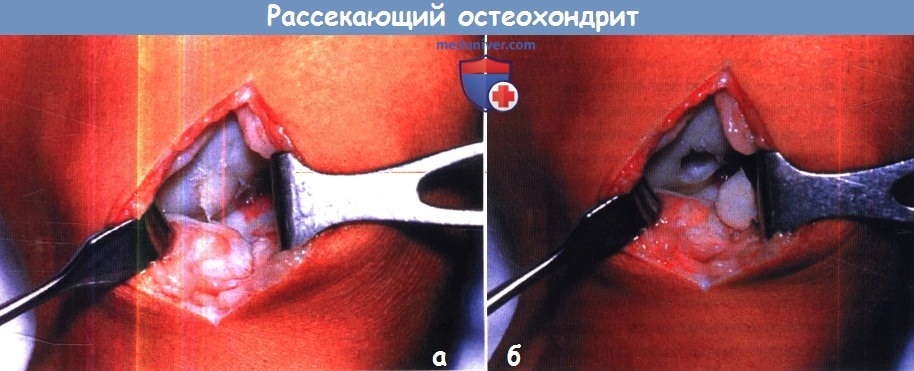
(а) Интраоперационная картина очага поражения.
(б) Вид дефекта 660 после удаления отделенного костно-хрящевого фрагмента.
Крупные фрагменты (более 1 см в диаметре) необходимо фиксировать in situ спицами или винтами Герберта. В дополнение к этому для стимуляции сращения некротизированного фрагмента в его ложе также формируют несколько перфораций. Доступ при этом должен располагаться на некотором расстоянии от очага поражения, вне поверхности мыщелка, покрытой хрящом.
При полном отделении фрагмента, но если он представляет собой единый фрагмент и точно соответствует форме своего ложа, последнее обрабатывают, перфорируют и фрагмент фиксируют к ложу винтами Герберта. Если же отделенный участок суставной поверхности фрагментирован, либо форма его неправильна, лучше будет удалить его, ложе фрагмента перфорируют, в последующем оно заполняется волокнисто-хрящевой тканью.
В последние годы предпринимаются попытки заполнять дефект путем трансплантации суставного хряща с помощью костно-хрящевых столбиков, взятых из других участков суставной поверхности мыщелка бедра или с использованием культуры хондроцитов. Однако эту методику все же пока следует рассматривать как «экспериментальную».
После любого из описанных выше вмешательств коленный сустав иммобилизируют на шесть недель, затем начинают восстановление движений в коленном суставе, нагрузку весом разрешают только при появлении рентгенологических признаков заживления.
- Читать далее "Симптомы свободного тела коленного сустава и его лечение"
Оглавление темы "Болезни коленного сустава":- Симптомы и диагностика хронической нестабильности коленного сустава
- Симптомы рецидивирующего вывиха надколенника и его лечение
- Причины боли в области надколенника и его лечение
- Симптомы рассекающего остеохондрита коленного сустава и его лечение
- Симптомы свободного тела коленного сустава и его лечение
- Симптомы синовиального хондроматоза коленного сустава и его лечение

