Пример подострой формы болезни Вегенера. Лечение подострого гранулематоза Вегенера
Больная П., 28 лет, поступила в клинику МНИИ уха, горла и носа 16.09.96 г. с жалобами на головную боль, общую слабость, повышение по вечерам температуры тела до 38—39 °С, похудание за последние 6 мес на 8—10 кг, мигрирующие боли в суставах рук и ног, гнойно-кровянистые выделения из носа, иногда выделения гнойно-кровянистых корок и боли в костном отделе носа.
С 1973 г. страдает периодически обостряющимся хроническим двусторонним гайморитом. Проводились пункции верхнечелюстных пазух. До 1976 г. самочувствие оставалось удовлетворительным. В первых числах апреля после охлаждения появились головная боль, гнойные выделения из носа. Обратилась в поликлинику по месту жительства, где проведены лечение пункциями верхнечелюстных пазух и УВЧ-терапия, но состояние ухудшалось. Вскоре появились гнойно-кровянистые выделения из носа, боли в костях носа. Стала худеть, по вечерам температура тела повышалась до 37,8 °С, усилилась головная боль. От операции на верхнечелюстных пазухах больная отказалась.
В июле 1996 г. обратила внимание на незначительную деформацию носа. При повторном осмотре в поликлинике по месту жительства обнаружены перфорация в передних отделах носовой перегородки, много гнойно-кровянистых корок. В июле 1996 г. госпитализирована в больницу г. Долгопрудного, где к изменениям в полости носа присоединился суставной синдром (боли в суставах рук и ног, припухание их), температура тела повышалась до 39°С. Произведено лечение инъекциями антибиотиков, бутадионом, салицилатом натрия, но без эффекта. С учетом упорного течения язвенно-некротического ринита, хронического гнойного гайморита, возникшей перфорации носовой перегородки, нарастающей слабости, развития суставного синдрома, а также полного отсутствия эффекта терапии больная направлена на консультацию в поликлиническое отделение МНИИ уха, горла и носа. В связи с подозрением на гранулематоз Вегенера поступила в клинику того же института.
При поступлении общее состояние средней тяжести. Кожа с сероватым оттенком, слизистые оболочки бледные. Питание понижено, температура тела 38—38,5 °С. Движения в суставах п полном объеме, болезненные, особенно в суставах кистей и стоп, кожа над ними не изменена.
Легкое западение спинки носа на границе костного и хрящевого отдела, кожа не изменена. Слизистая оболочка истончена, багрово-синюшного цвета, большое количество толстых гнойно-кровянистых корок, удаляемых с трудом. Обширная перфорация в передних отделах носовой перегородки, края ее изъязвлены и покрыты грануляциями. Носоглотка свободна.
Анализ крови 17.09: Нb 92 г/л, л. 4,5-109/л, п. 3%, с. 69%, лимф. 22%; СОЭ 54 мм/ч. Проба на С-реактивный белок + + +. LE-клетки не обнаружены. Анализ мочи 24.09: плотность 1012, белок, сахар отсутствуют, лейкоцитов 5—6 в поле зрения.
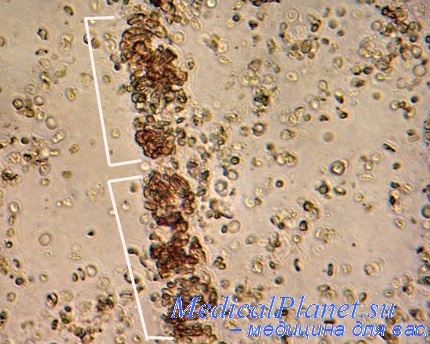
17.09 из изъязвленных краев перфорации носовой перегородки взята биопсия. При исследовании обнаружен лишь слизисто-гнойный экссудат в состоянии некробиоза и некроза. 26.09 биопсия из края перфорации повторена. При исследовании обнаружена грануляционная ткань с обширными полями некроза, массой васкулитов, местами полное гнойное расплавление стенок сосудов. В воспалительном инфильтрате из лимфоидных и плазматических клеток большое количество гигантских многоядерных клеток типа клеток Лангханса. Морфологическая картина свидетельствовала о наличии некротизирующего васкулита и полиморфно-клеточных гранулем с большим количеством гигантских клеток. На основании морфологических и клинических данных диагностирован гранулематоз Вегенера.
Начато лечение преднизолоном по 40 мг в сутки, делагилом по 1 таблетке 3 раза в сутки, панангином по 1 таблетке 3 раза в сутки, тетрациклином по 500 000 ЕД 4 раза в сутки, витаминами группы В. Через неделю нормализовалась температура тела. На 10-й день исчезли боли в суставах рук и ног. Постепенно уменьшились гнойно-кровянистые выделения из носа и головная боль, увеличилась масса тела. Края перфорации носовой перегородки начали зарубцовываться. Одновременно производились пункции верхнечелюстных пазух. Заподозрена деструкция медиальных стенок верхнечелюстных пазух. В промывной жидкости гноя немного. Через дренажи проводились регулярные промывания пазух, введение стрептомицина с гидрокортизоном и 1 % раствором диоксидина. Через неделю промывная жидкость стала абсолютно чистой, головная боль исчезла. 12.11 выписана в удовлетворительном состоянии (масса тела 68 кг). Рекомендовано продолжать введение преднизолона по 20 мг в сутки. Кроме того, продолжала принимать делагил, панангин и витамины.
С ноября 1996 г. находится под диспансерным наблюдением. До 1998 г. состояние было вполне удовлетворительным. После охлаждения в декабре 1998 г. ухудшилось общее состояние, появились гнойное отделяемое из носа, субфебрильная температура тела, артралгии, следы белка в моче, развилась пневмония. Больная вновь госпитализирована. После увеличения дозы гормональных препаратов и назначения цитостатиков обострение купировано. С 1998 г. получает азатиоприн по 100—200 мг в сутки. Последний раз находилась в клинике МНИИ уха, горла и носа в июле 1980 г. с целью динамического наблюдения. Общее состояние остается удовлетворительным, данных о вовлечении в процесс легких и почек нет. При осмотре обращают на себя внимание усиление деформации носа, двусторонний экзофтальм и нерезко выраженный кушингоид.
В данном случае при подостром течении заболевания наблюдалось медленное подострое начало его: все симптомы нарастали в течение первых 6 мес, а общие нарушения (подъем температуры тела, похудание, артралгии и т. д.) начали проявляться лишь через 6 мес от начала заболевания. Гормонально-цитостатическая терапия привела к глубокой и длительной ремиссии. Через 4 года и 3 мес от начала заболевания процесс по-прежнему локализовался лишь в области носа и око-лоносовых пазух. Правда, деструктивные изменения в этой области прогрессировали. Одновременно в процесс была вовлечена клетчатка орбит, что привело к появлению двустороннего экзофтальма, однако зрение не изменилось. Прогрессирование заболевания проявлялось также нарастающим снижением слуха по типу смешанной тугоухости с явлениями вторичного кохлеарного неврита. Изменения в легких и почках, так же как похудание и артралгии, наблюдались лишь в период обострения в 1998 г.
Приведенная история болезни является наглядным примером подострого течения гранулематоза Вегенера. Процесс начался исподволь, все симптомы прогрессировали в течение 6 мес. Необходимо подчеркнуть, что появлению первых симптомов гранулематоза Вегенера предшествовал хронический рецидивирующий гайморит. В данном случае, так же как еще у 9 больных гранулематозом Вегенера, наблюдавшихся нами, можно было отметить «предысторию» заболевания в виде рецидивов хронической инфекции в верхнечелюстных пазухах, которая могла играть роль пускового механизма для аллергического васкулита, каким является гранулематоз Вегенера.
- Читать далее "Хроническое течение гранулематоза Вегенера. Лабораторные показатели хронического гранулематоза Вегенера"
Оглавление темы "Формы течения гранулематоза Вегенера":- Течение болезни Вегенера. Пример острого течения гранулематоза Вегенера
- Лечение острого течения болезни Вегенера. Смертность при гранулематозе Вегенера
- Лабораторные показатели острой формы болезни Вегенера. Подострая форма гранулематоза Вегенера
- Пример подострой формы болезни Вегенера. Лечение подострого гранулематоза Вегенера
- Хроническое течение гранулематоза Вегенера. Лабораторные показатели хронического гранулематоза Вегенера
- Пример хронического гранулематоза Вегенера. Течение хронической формы болезни Вегенера
- Рецидивы хронического гранулематоза Вегенера. Лечение хронической формы болезни Вегенера
- Морфологическая диагностика гранулематоза Вегенера. Патанатомия болезни Вегенера
- Деструкция ткани при гранулематозе Вегенера. Ринальные поражения при болезни Вегенера
- Гистологическая картина гранулематоза Вегенера. Иммуноморфология болезни Вегенера

