Хирургическая анатомия женского таза
В нашей статье на сайте представлены данные об анатомии, основанные на материалах трупной диссекции. Этот раздел целиком состоит из цветных рисунков, созданных на основе анатомических моделей. Они были добавлены, чтобы помочь читателю в сопоставлении фотографии зон диссекции с общей «географией» живота, таза, груди и конечностей. В некоторых случаях художник использовал реальные фотографии частей тела (костей таза), к которым с помощью компьютерной графики добавлял мышцы и связки.
В статьях на сайте с целью облегчения понимания пространственных взаимоотношений использованы следующие термины: (1) краниальный — направленный к голове; (2) каудальный — направленный к стопам; (3) верхний — находящийся выше; (4) нижний — находящийся ниже; (5) глубокий — расположенный кнутри; (6) поверхностный — расположенный у поверхности; (7) медиальный — расположенный ближе к средней линии; (8) латеральный — расположенный кнаружи; (9) ниже — под; (10) передний — расположенный ближе к животу; (11) задний — расположенный ближе к спине.
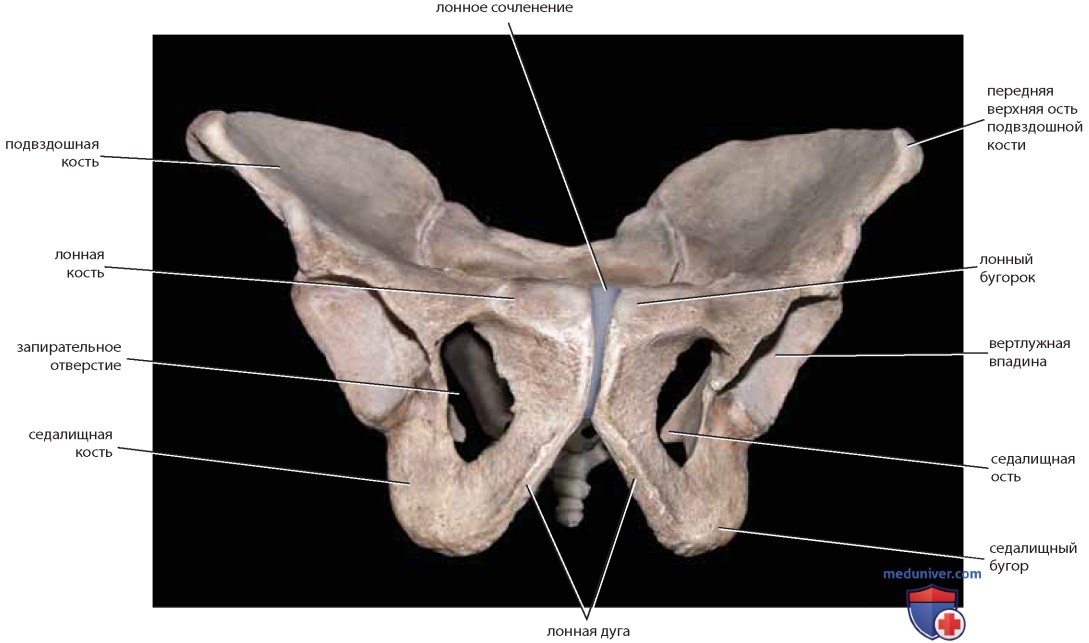
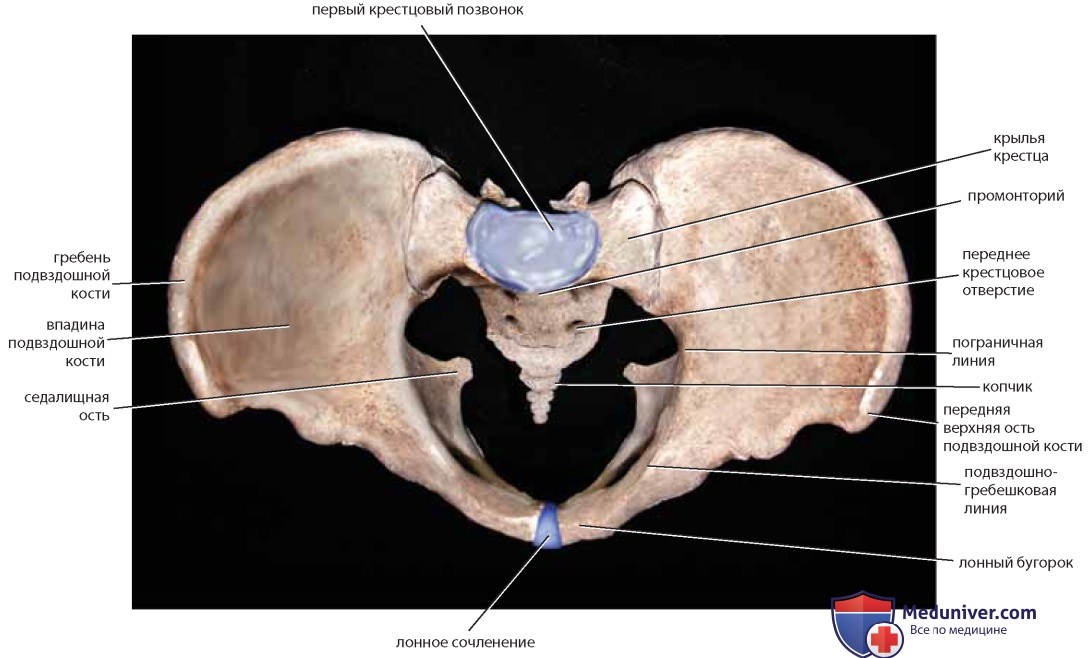
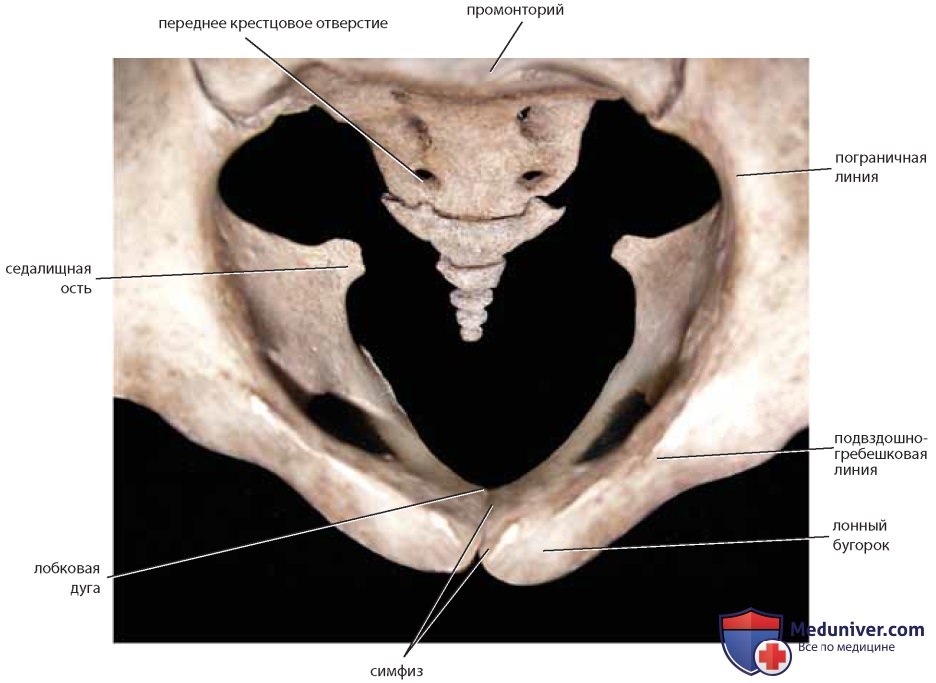
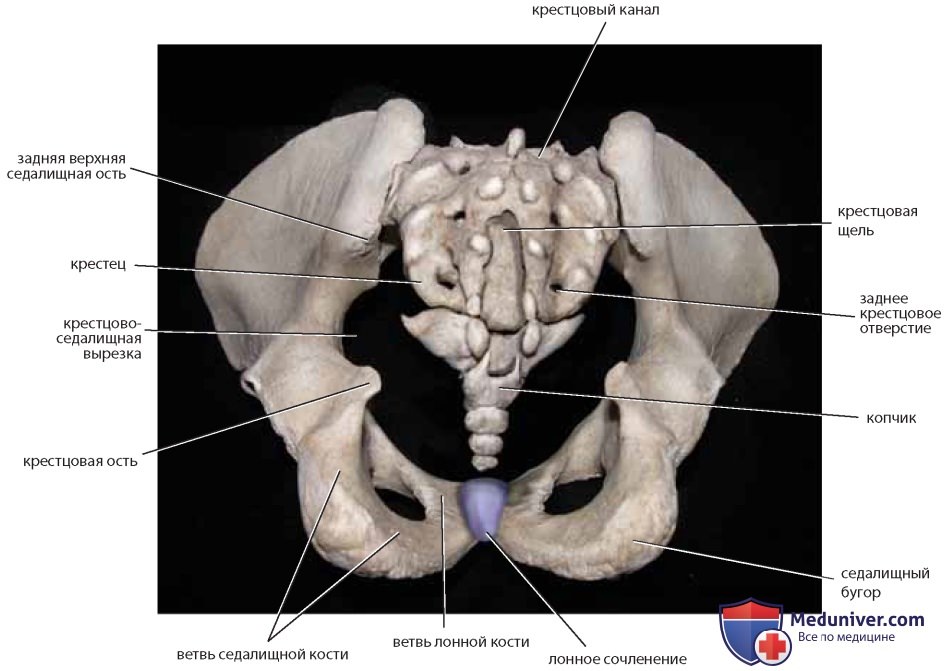
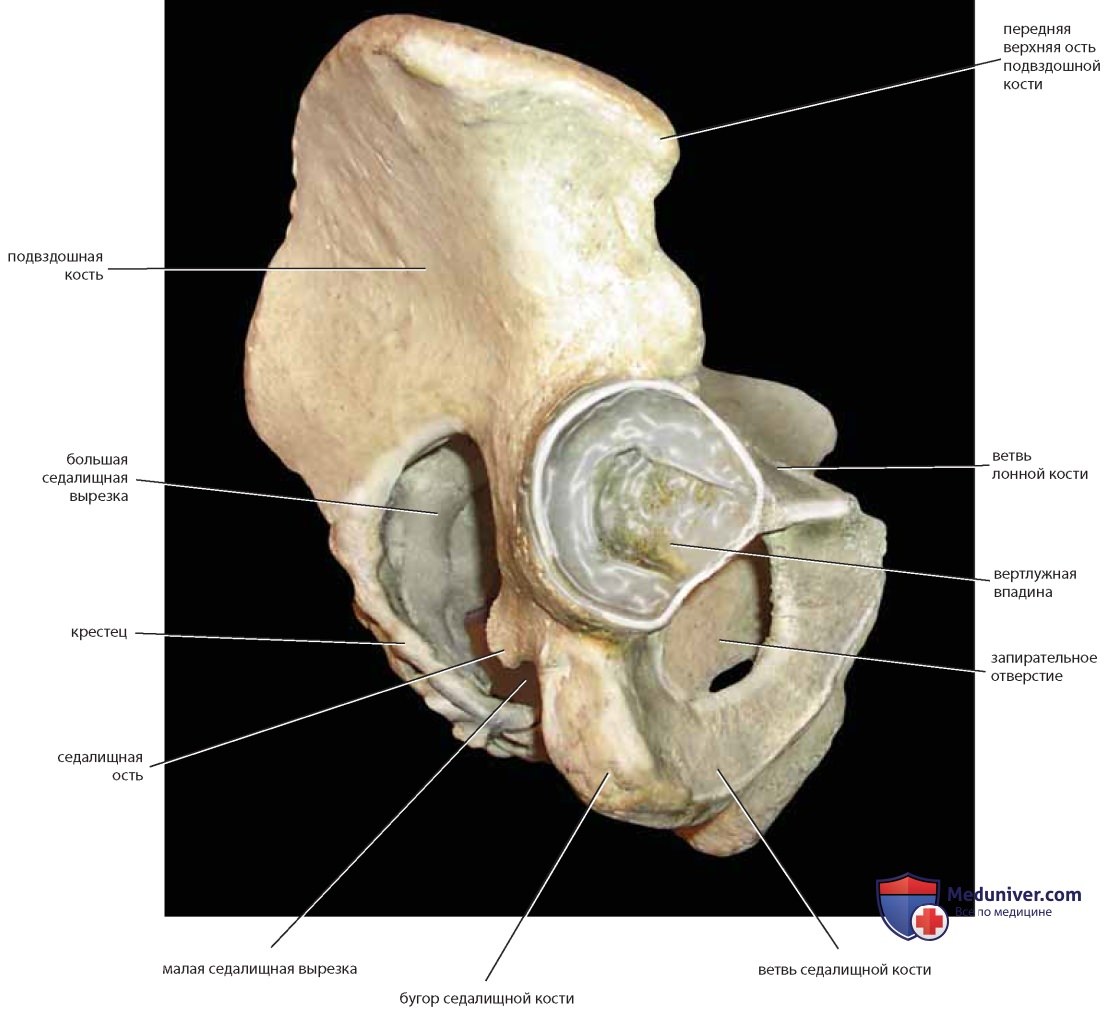
Хирург должен знать ряд костных ориентиров. Тазовые кости состоят из крестца, копчика, а также подвздошной, лонной и седалищной костей (рис. 1). Передней проекцией первого крестцового позвонка является мыс крестца (промонторий), а его гипертрофированные поперечные отростки образуют крестцовые крылья (рис. 2). На передней и задней поверхностях крестца расположены отверстия, через которые проходят корешки нервов. С последним крестцовым позвонком посредством сустава соединен копчик (рис. 3). При взгляде на таз сверху (см. рис. 2) отчетливо видны ямка, гребень и передняя верхняя ость подвздошной кости. Крестцово-подвздошное и лонное сочленения являются основными задним и передним суставами таза. Они соединены между собой пограничной и подвздошно-гребешковой линиями.
Вид спереди показывает переднюю верхнюю ость подвздошной кости и лонный бугорок — места прикрепления паховой связки. Две лонные кости образуют дугу под лонным сочленением (симфизом). Ромбовидное пространство между подвздошной и лонной костями — запирательное отверстие (см. рис. 1). Нижняя часть седалищной кости представляет собой широкую округлую костную массу, известную как седалищный бугор. Над ним расположено полукруглое углубление — вертлужная впадина, образующая сочленение с бедренной костью (см. рис. 1).
Вид таза сзади: виден крестец и крестцовый канал, а также седалищный бугор и седалищные ости, большая и малая крестцово-седалищные вырезки (рис. 4). Сбоку видны гребень подвздошной кости, седалищные бугор и ость, большая и малая седалищные вырезки, запирательное отверстие (рис. 5).
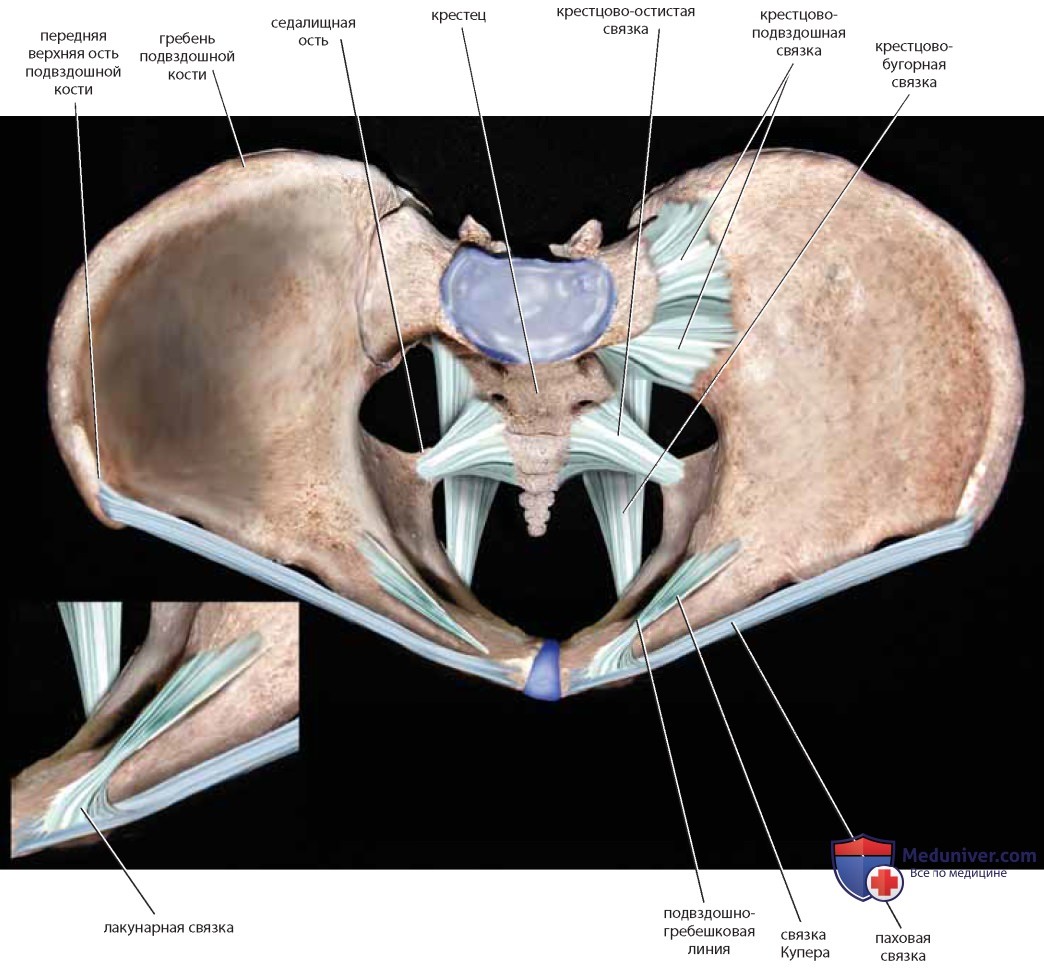
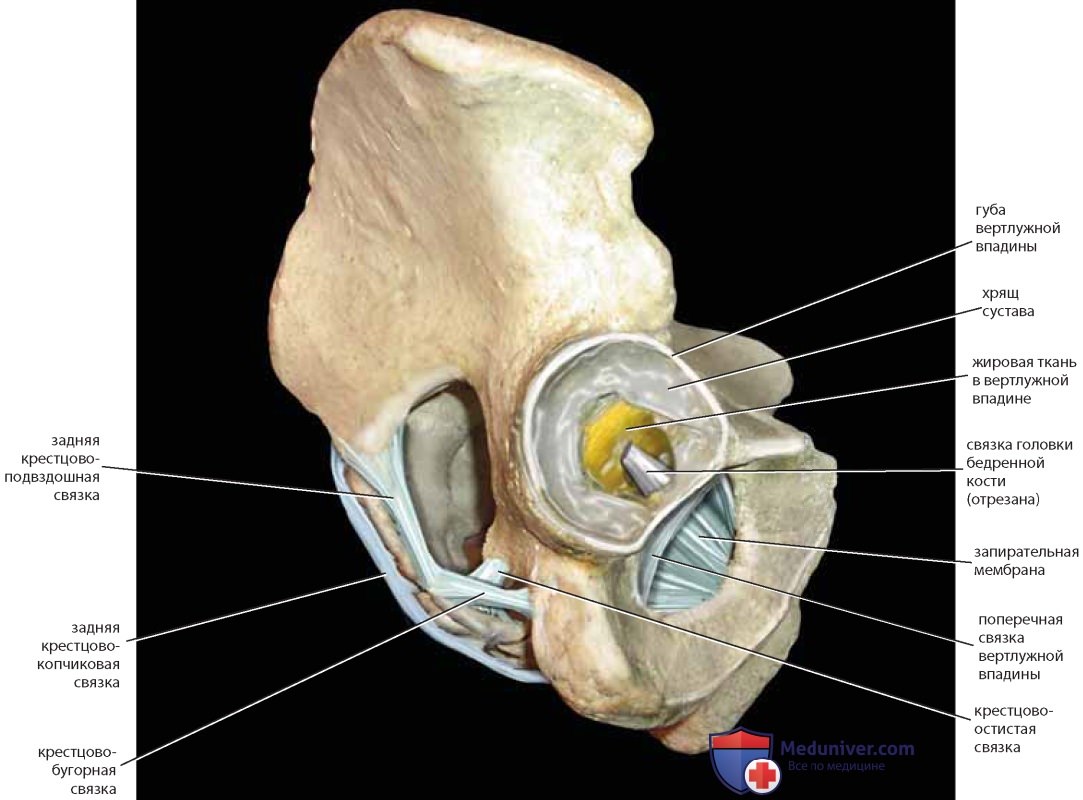
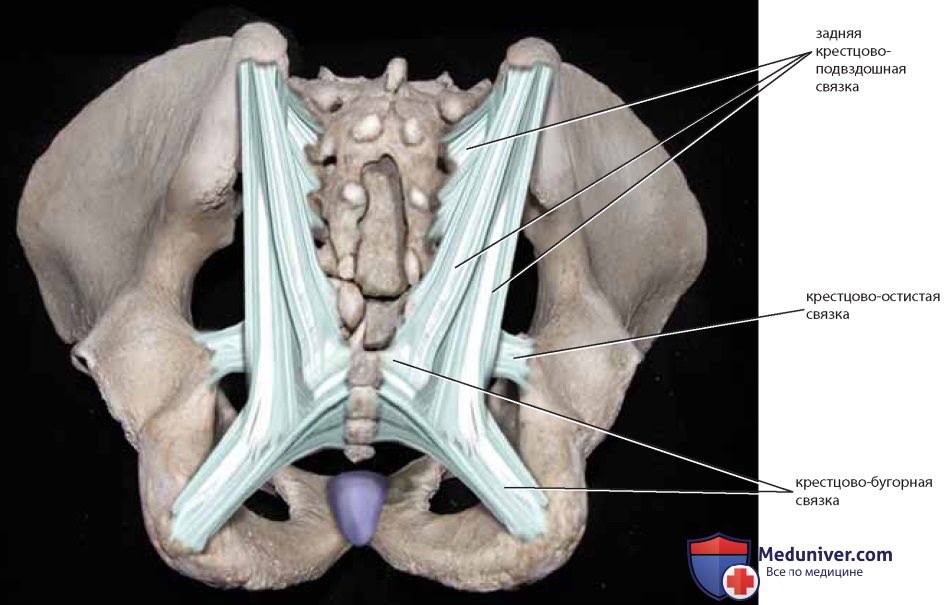
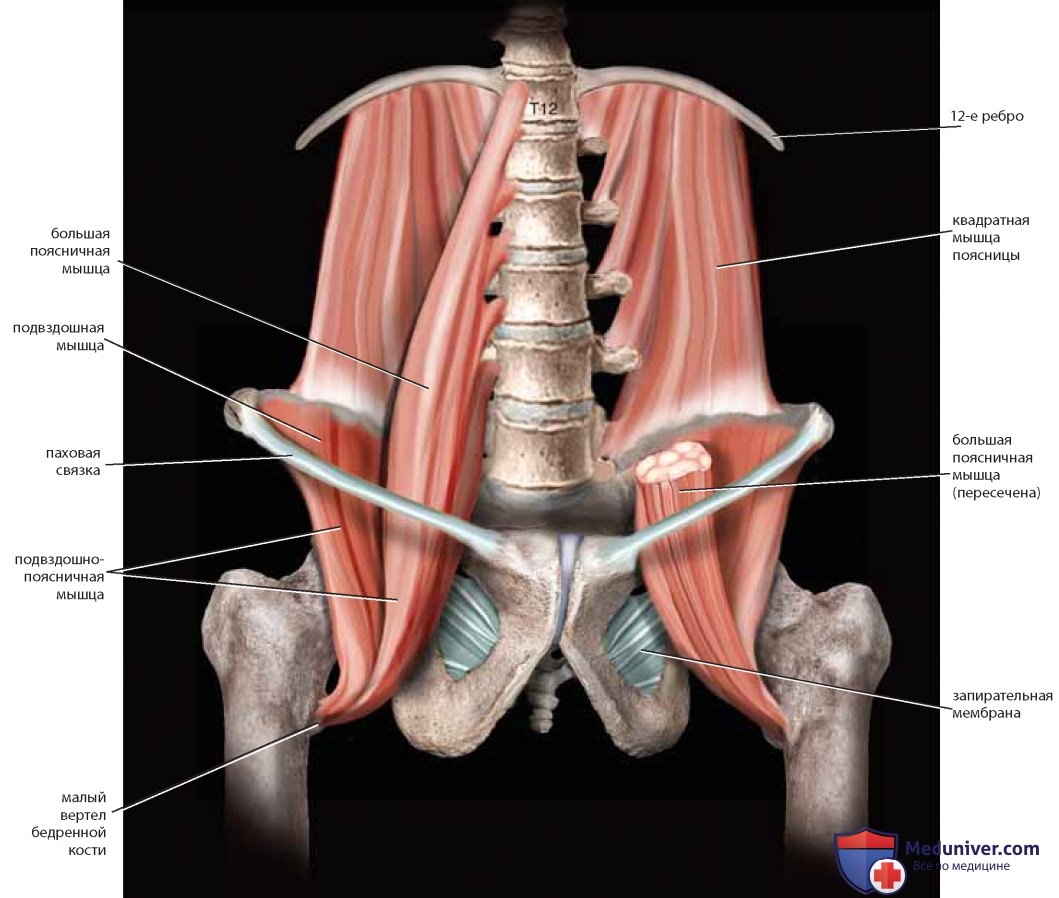
Показаны следующие связки: связки Купера, крестцовоподвздошные связки, волокнистый хрящ симфиза, крестцово-остистая и крестцово-бугорная связки, паховая связка, лакунарная связка и запирательная мембрана (рис. 6-8). Крестцово-остистую связку и связку Купера используют в тазовой реконструктивной хирургии, как и симфиз и переднюю продольную связку, лежащую на передней поверхности крестца (на рисунках отсутствует). Крупные сосуды и нервы идут от живота к бедру под паховой связкой и сквозь запирательное отверстие. Лакунарная связка образует медиальную границу бедренного канала; иногда ее называют гребешковой частью, или продолжением паховой связки.
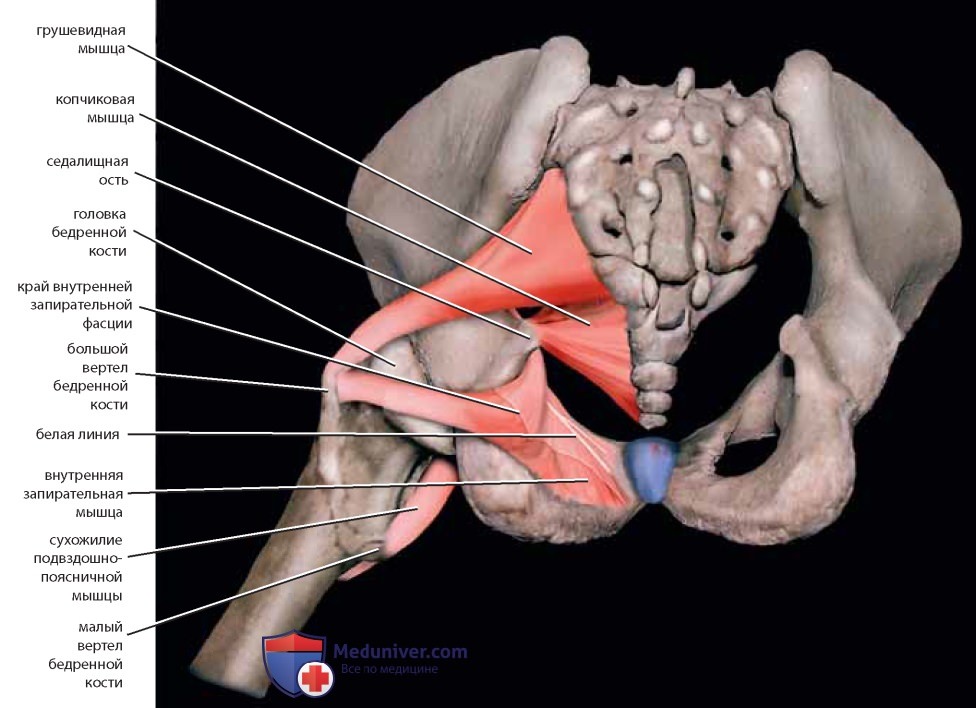
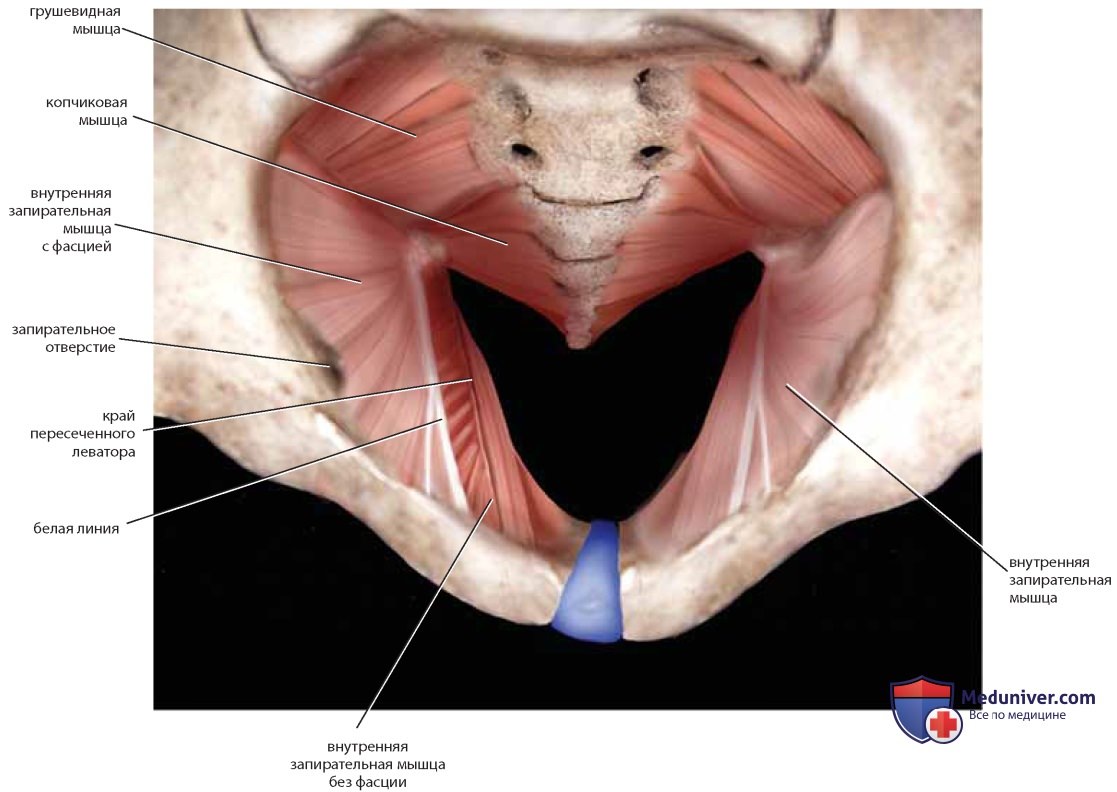
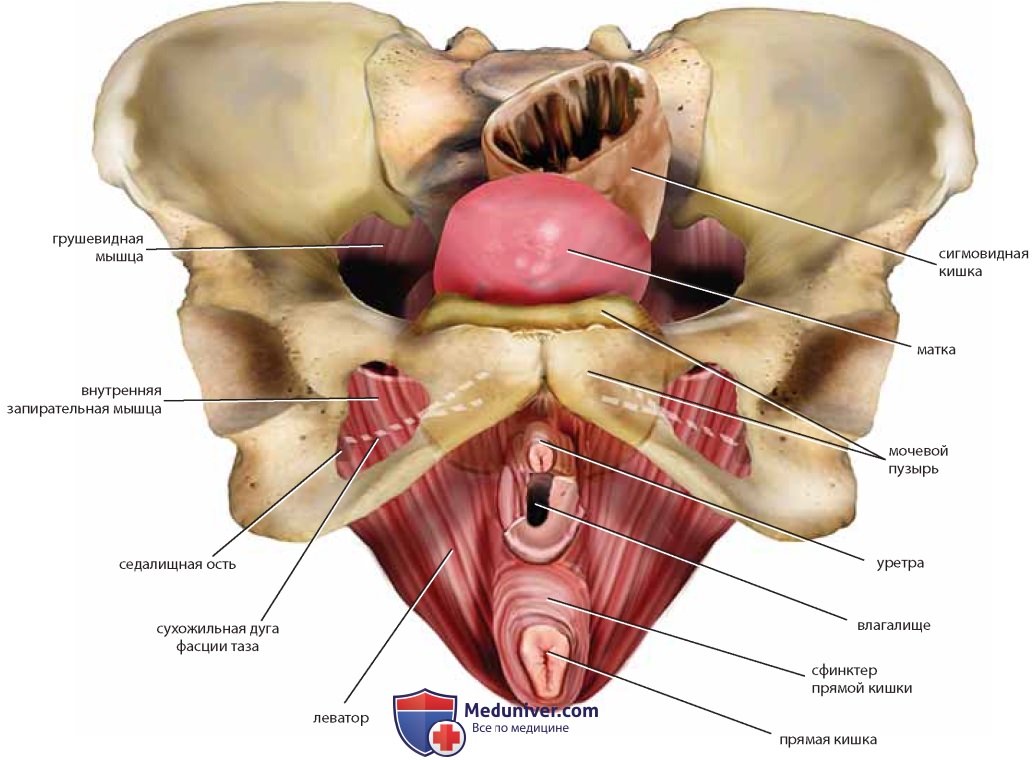
Следующие мышцы таза имеют практическое и специальное значение: внутренняя запирательная мышца, образующая боковую стенку таза или яичниковую ямку, копчиковая и грушевидная мышцы и мышцы, поднимающие задний проход (леваторы) (рис. 9).
Запирательная фасция представляет собой хорошо выраженную плотную структуру. Ее утолщенную часть называют сухожильной дугой, или белой линией (рис. 10). Она простирается от внутренней поверхности седалищной ости через брюшко внутренней запирательной мышцы до нижнего края задней лонной кости (рис. 11).
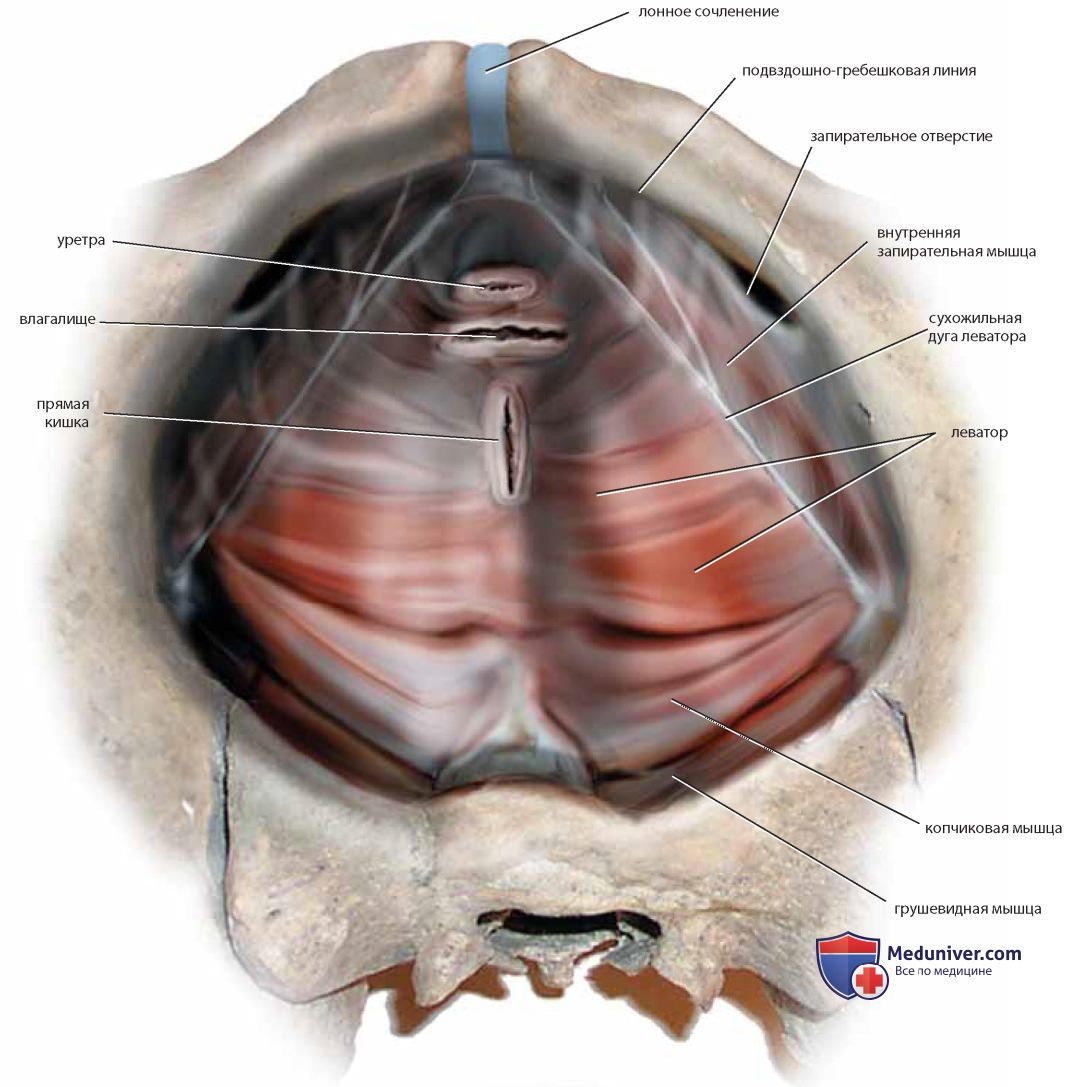
Мышцы, поднимающие задний проход, берут свое начало от нижнего края лонной кости и запирательной (сухожильной) фасции. В некоторых руководствах по анатомии леваторы делят на переднюю и заднюю части, однако такое деление представляется искусственным и не имеет большого практического значения (рис. 12). Гинеколог может ощущать сокращение этой мышцы, выполняя ректовагинальное исследование, в то время как пациентка сжимает мышцы, как бы удерживая движение кишки. В точке на 2 см выше (краниальнее) преддверия влагалища вдоль боковой и задней стенок влагалища можно прощупать U-образную мышцу. Аналогичное сокращение можно ощутить кзади от прямой кишки при сокращении сфинктера. Часть леватора можно пропальпиро-вать через заднюю стенку прямой кишки. Леваторы вместе с наружным сфинктером обеспечивают сжатие прямой кишки и сужение ее просвета во время поднятия ануса.
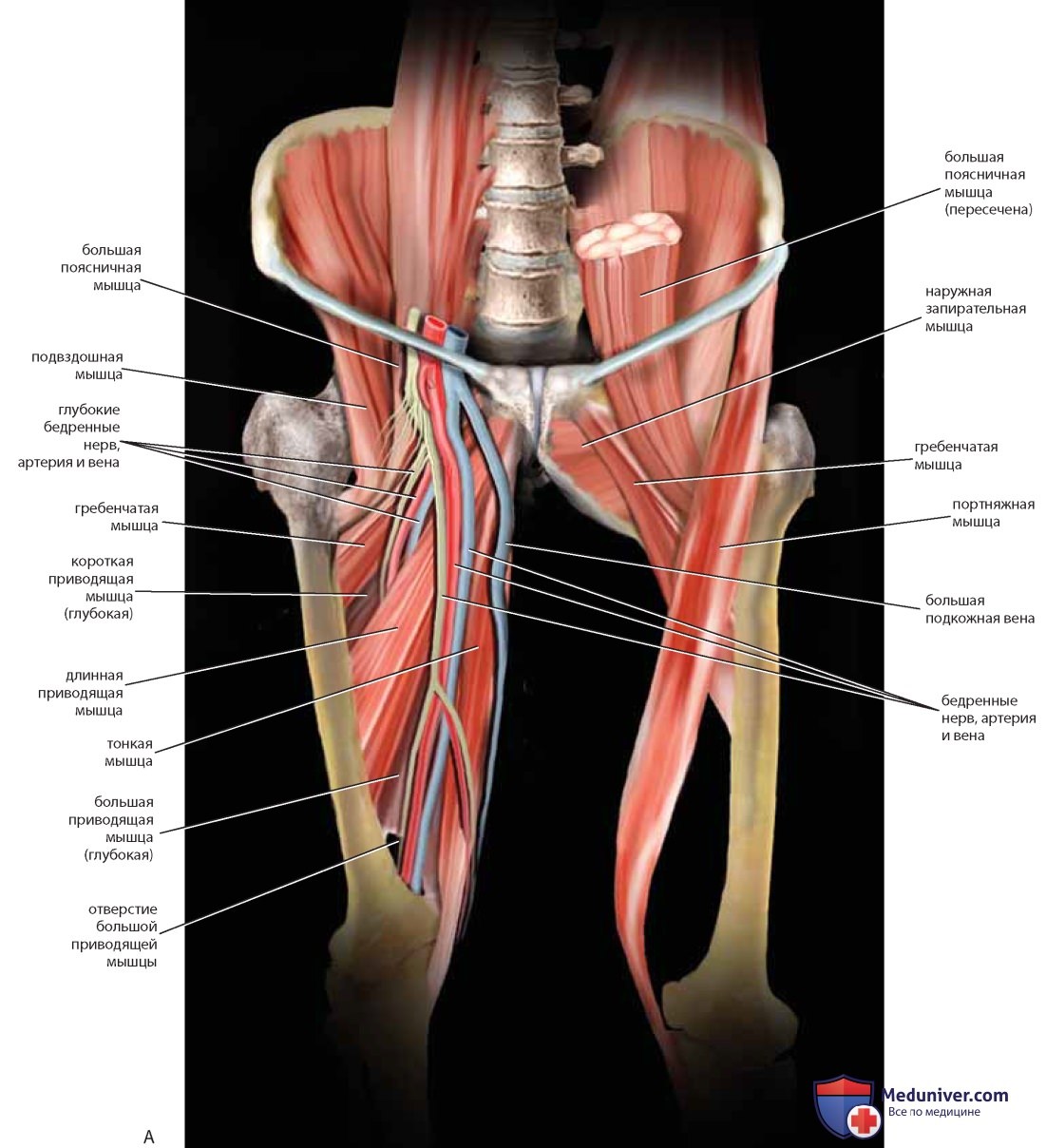
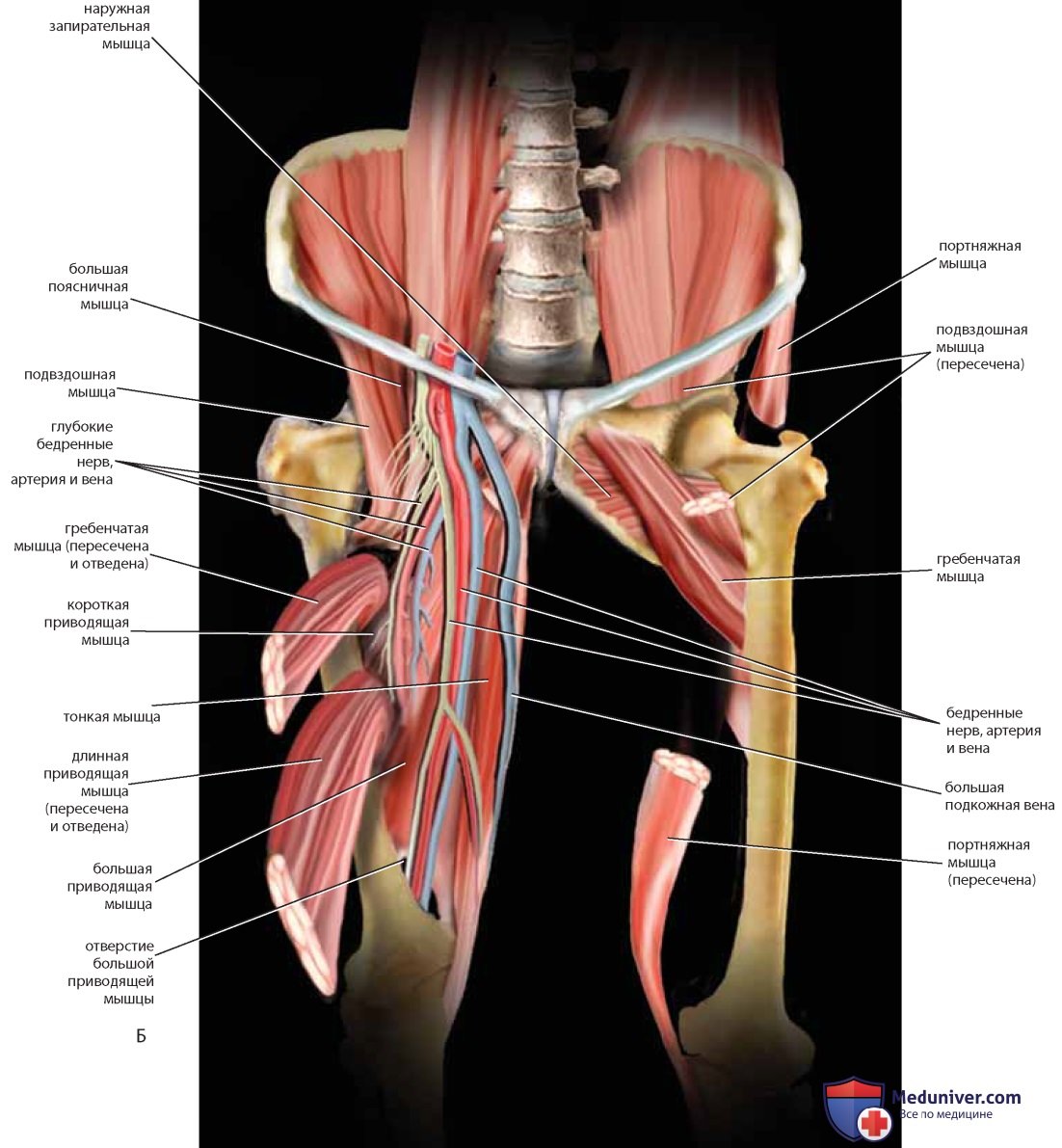
Мышцы и связки разделяют вырезки на отверстия («окна»). На копчике лежит крестцово-остистая связка. Грушевидная мышца покидает таз через большее седалищное отверстие и частично покрыта крестцово-бугорной связкой (см. рис. 7-9). Внутренний край подвздошной ямки заполнен подвздошной мышцей. У ее медиального края и несколько поверхностнее расположена большая поясничная мышца. Вместе с подвздошными (подвздошно-поясничными) мышцами большие поясничные мышцы идут к бедру под паховой связкой и крепятся к бедренной кости (малому вертелу). Иногда сухожилие малой поясничной мышцы может быть видно на передней поверхности большой поясничной мышцы (рис. 13).
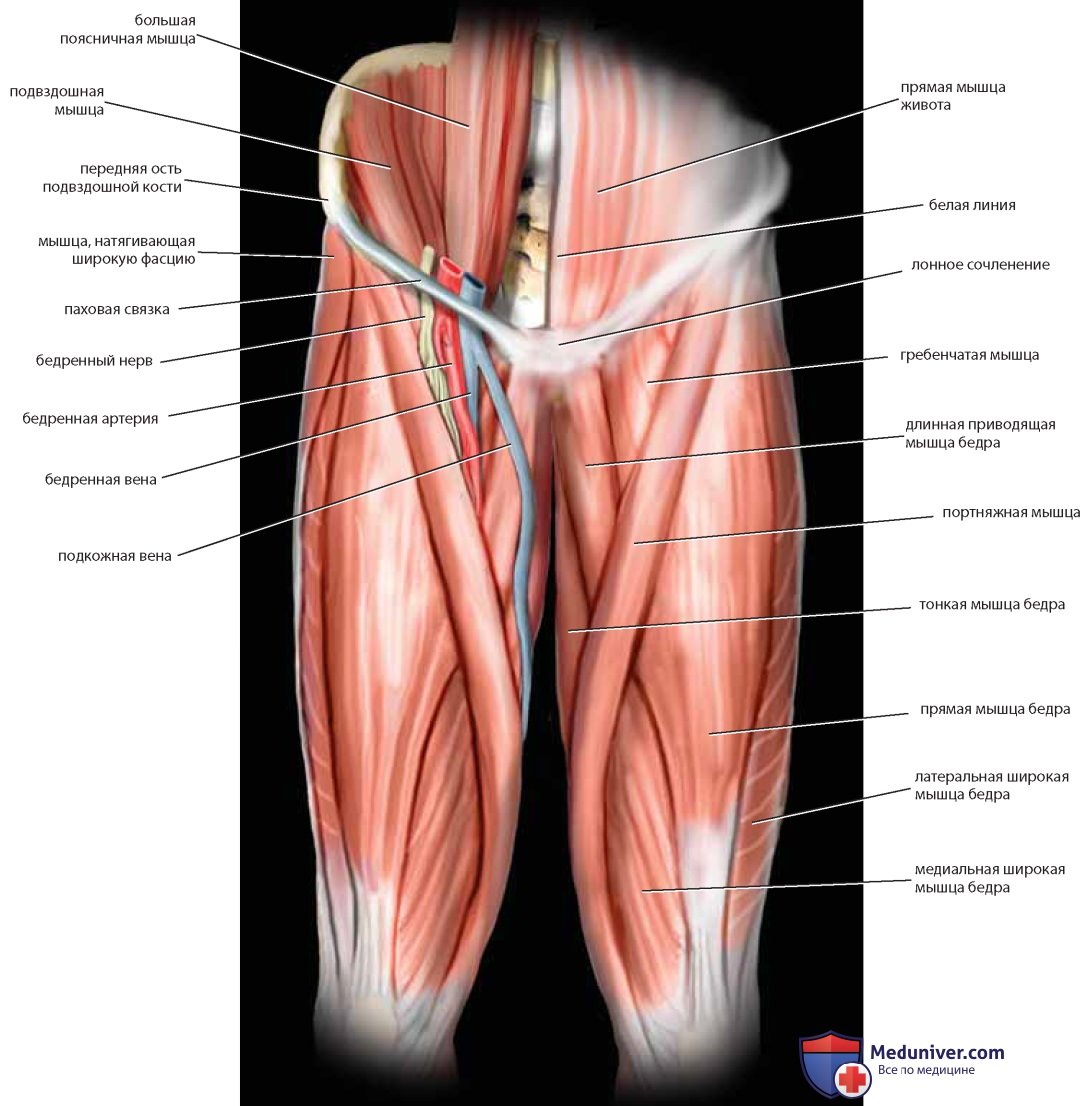
Мышцы бедра во многих случаях тесно связаны с анатомией таза. Например, подвздошно-поясничные мышцы вместе с сопровождающими их нервами покидают таз под паховой связкой и идут к бедру. Портняжную мышцу отделяют от передней верхней подвздошной ости при радикальной вульвэктомии и используют для укрытия обнаженных бедренных сосудов. Тонкую мышцу используют в тазовой реконструктивной хирургии в составе мышечно-кожного лоскута. Помимо мышц, упомянутых ранее, гинеколог должен знать широкую фасцию, мышцу, сокращающую широкую фасцию, прямую, широкую латеральную, широкую медиальную, гребенчатую и длинную приводящую мышцы (рис. 14, 15 А, Б).
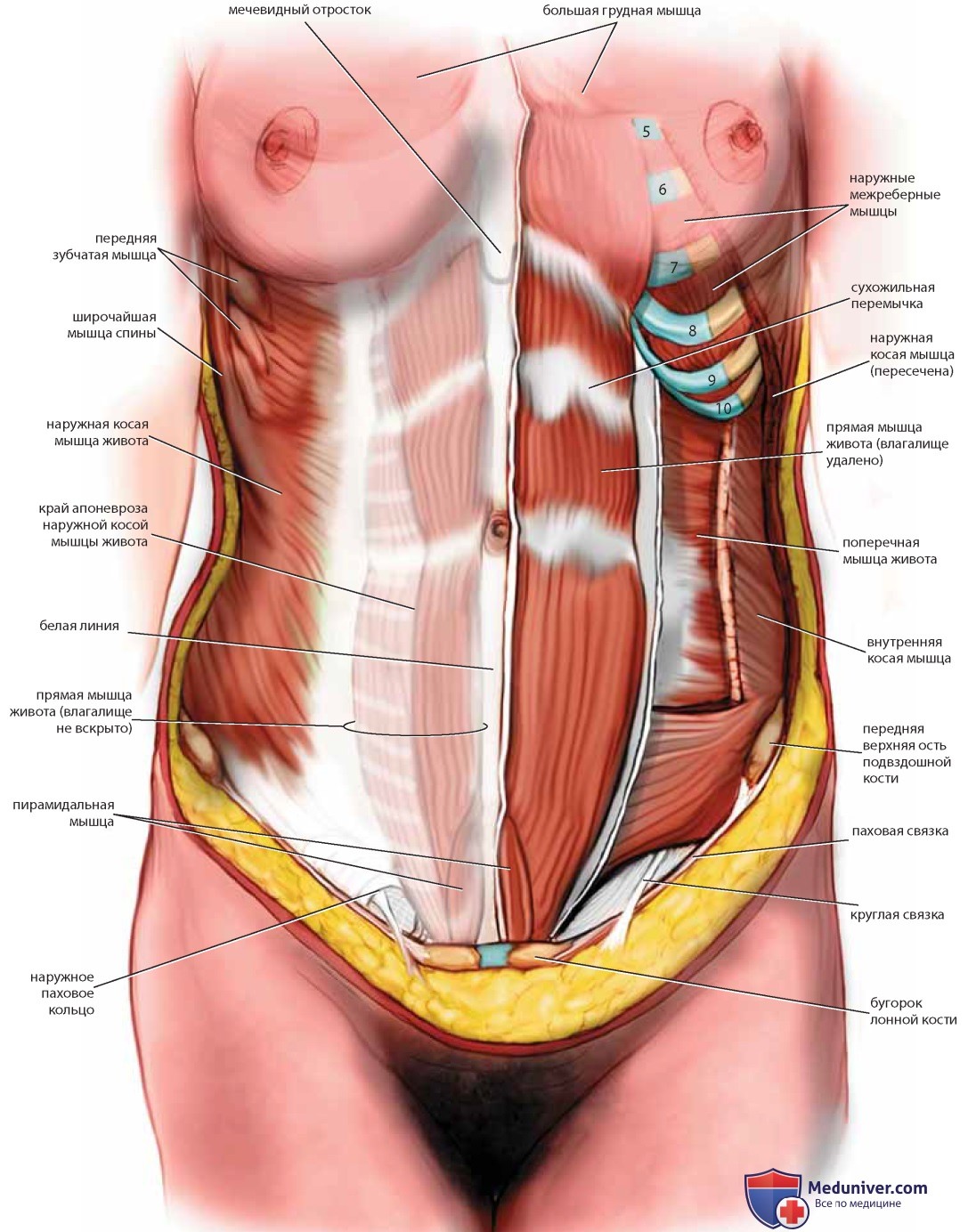
Мышцы и фасции брюшной стенки подробно описаны в отдельной статье на сайте - просим пользоваться формой поиска выше.
Здесь рассмотрим наружную и внутреннюю косые, прямую и поперечную мышцы живота и паховую связку (рис. 16).
Нижние надчревные сосуды берут начало от наружных подвздошных сосудов и пересекают поперечную брюшную фасцию. На этом рисунке левая прямая мышца живота рассечена, и ее нижняя часть отведена книзу (каудально), чтобы показать нижние надчревные сосуды, которые лежат на заднем листке влагалища прямой мышцы живота и поперечной фасции. Треугольник Гессельбаха образован нижними надчревными сосудами, паховой связкой и латеральной границей прямой мышцы (рис. 17). Именно здесь наиболее часто образуются непрямые паховые грыжи.
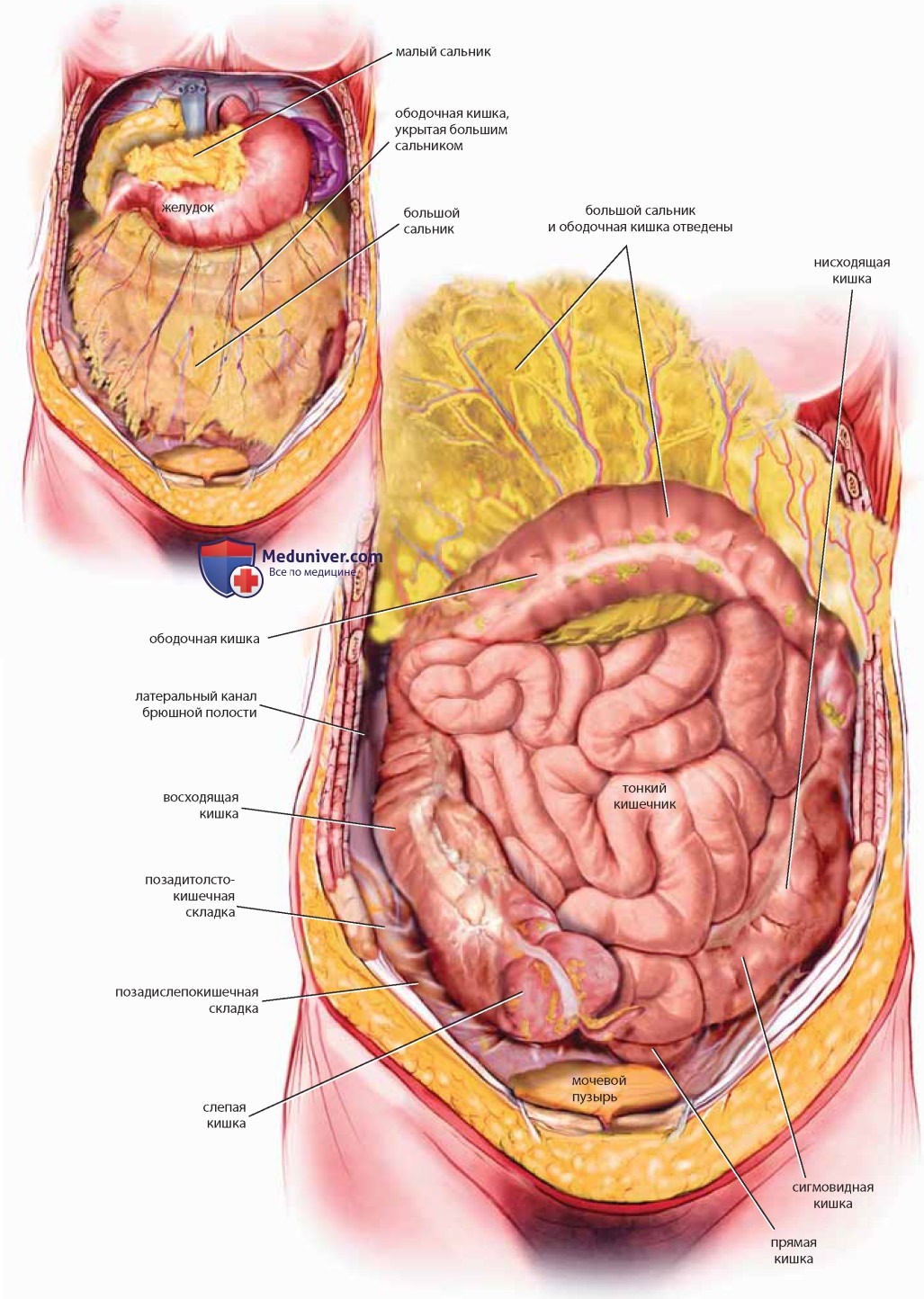
После вскрытия брюшной стенки в нижнем отделе видна брюшная полость, заполненная кишечником. Большой сальник, краниально прикрепленный к большой кривизне желудка и ободочной кишке, «фартуком» укрывает толстый и тонкий кишечник. Отведение сальника обнажает толстый кишечник, окружающий петли тонкого кишечника по периферии. Толстый кишечник обычно прикреплен к париетальной брюшине вдоль правого и левого боковых каналов (рис. 18). Сигмовидная кишка — подвижный интраперитонеальный орган длиной 12-82 см, подвешенный на брыжейке и, как правило, лежащий под подвздошной кишкой. Длина прямой кишки составляет в среднем 12-15 см. Она начинается в проекции третьего крестцового позвонка и проходит над крестцовой впадиной, заканчиваясь сразу над окончанием копчика.
Прямая кишка лишь частично покрыта брюшиной (спереди и с боков в верхней трети), тогда как нижние две трети расположены в основном забрюшинно (средняя треть прямой кишки покрыта брюшиной лишь спереди). Частями толстого кишечника являются слепая кишка, восходящая кишка, ободочная кишка, нисходящая кишка, сигмовидная кишка, прямая кишка и анус.
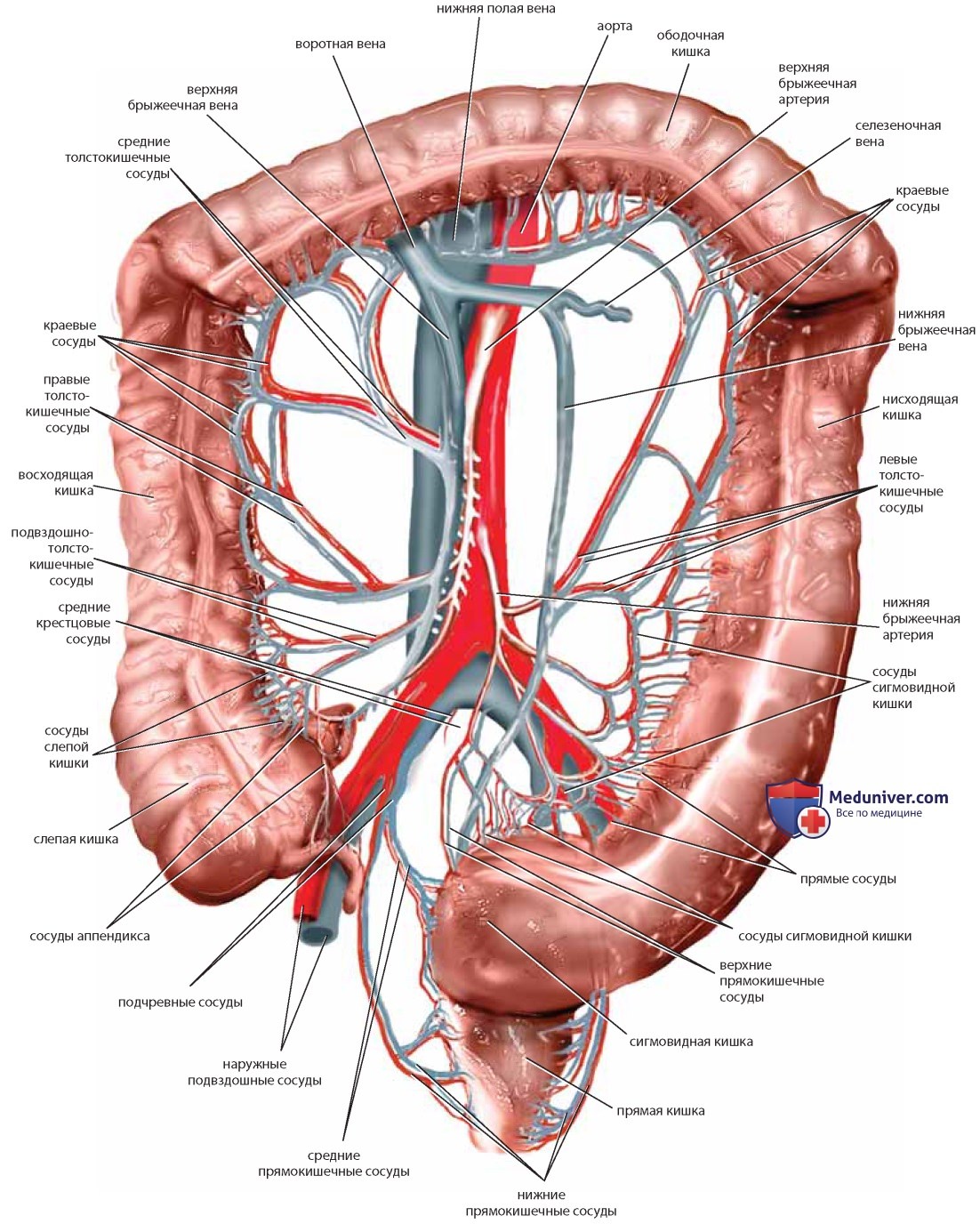
Кровоснабжение толстого кишечника обеспечивают верхняя брыжеечная артерия (правую часть толстого кишечника и ободочную кишку), нижняя брыжеечная артерия (левую часть толстого кишечника, сигмовидную кишку и верхние две трети прямой кишки) и внутренняя срамная артерия (анус и нижнюю треть прямой кишки). Венозный отток осуществляется в незначительном объеме по подчревным венам, в основном в селезеночную (воротную) вену (рис. 19).
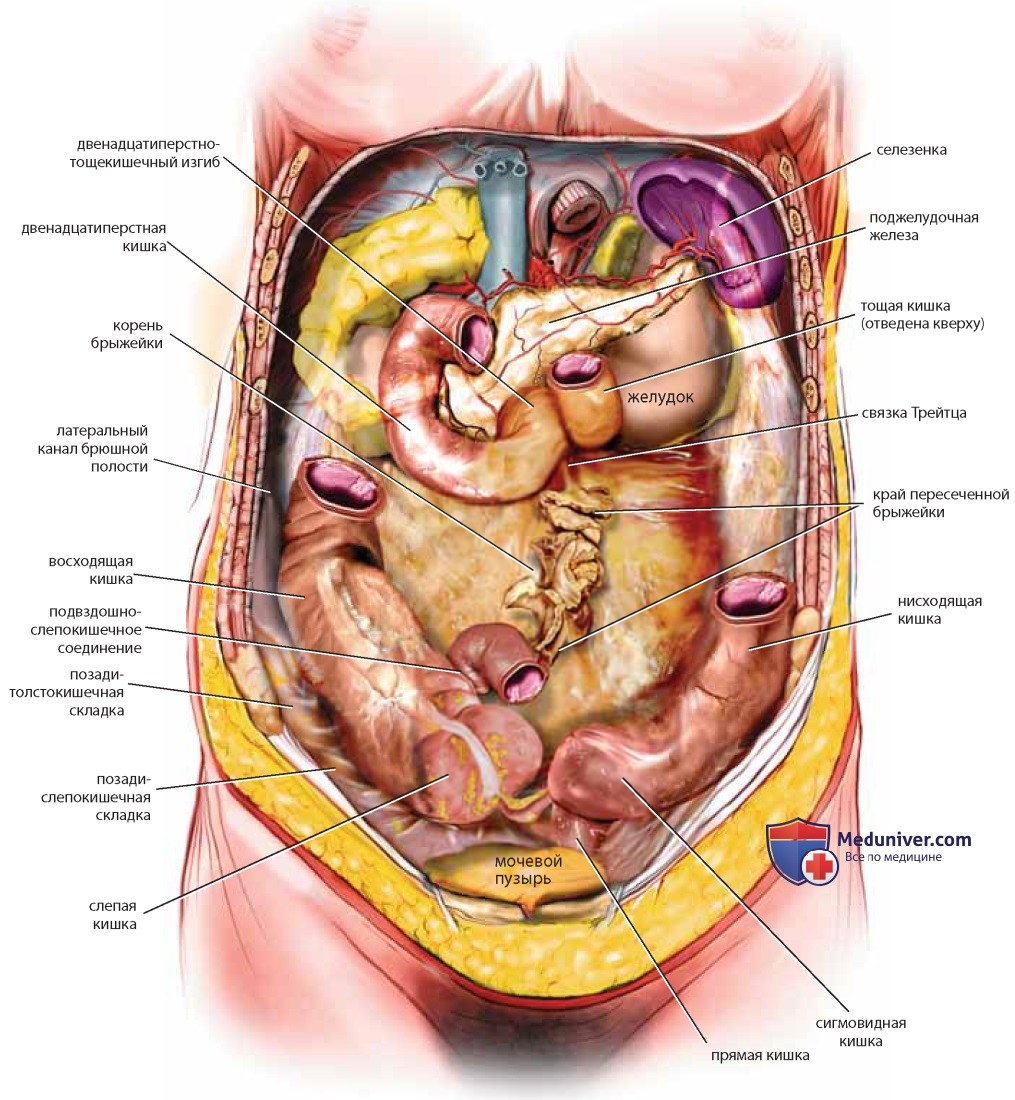
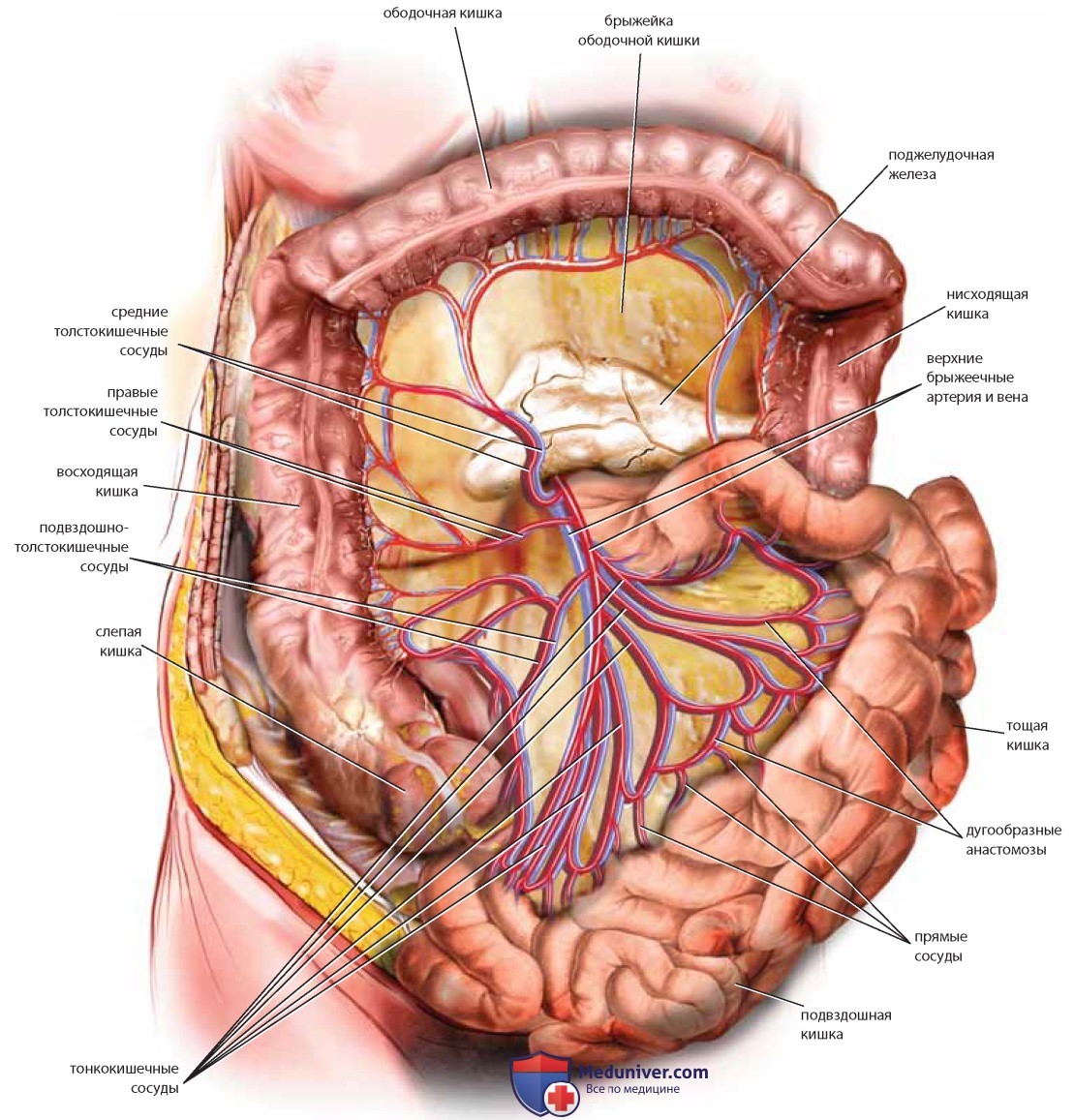
Длина тонкого кишечника составляет приблизительно 6,1 м. Самая короткая его часть — двенадцатиперстная кишка (около 25 см), которая тесно связана с желудком в первой своей части и с тощей кишкой — в четвертой. Основная часть тонкого кишечника представлена тощей кишкой и подвздошной кишкой, которые полностью покрыты висцеральной брюшиной и крепятся к задней брюшной стенке брыжейкой. Корень брыжейки имеет длину 15-20 см и простирается по косой от двенадцатиперстнотощекишечного изгиба к правым отделам толстой кишки. Тонкий кишечник расположен между связкой Трейтца и илеоцекальной заслонкой (рис. 20). Верхняя брыжеечная артерия снабжает кровью тонкую кишку через группу аркад. Венозный отток осуществляется через верхнюю брыжеечную вену в воротную вену (рис. 21).
Подвздошную кишку следует тщательно исследовать за 0,6-0,9 м до соединения подвздошной кишки с толстой кишкой для определения наличия дивертикула Меккеля, расположенного на противобрыжеечной стороне.
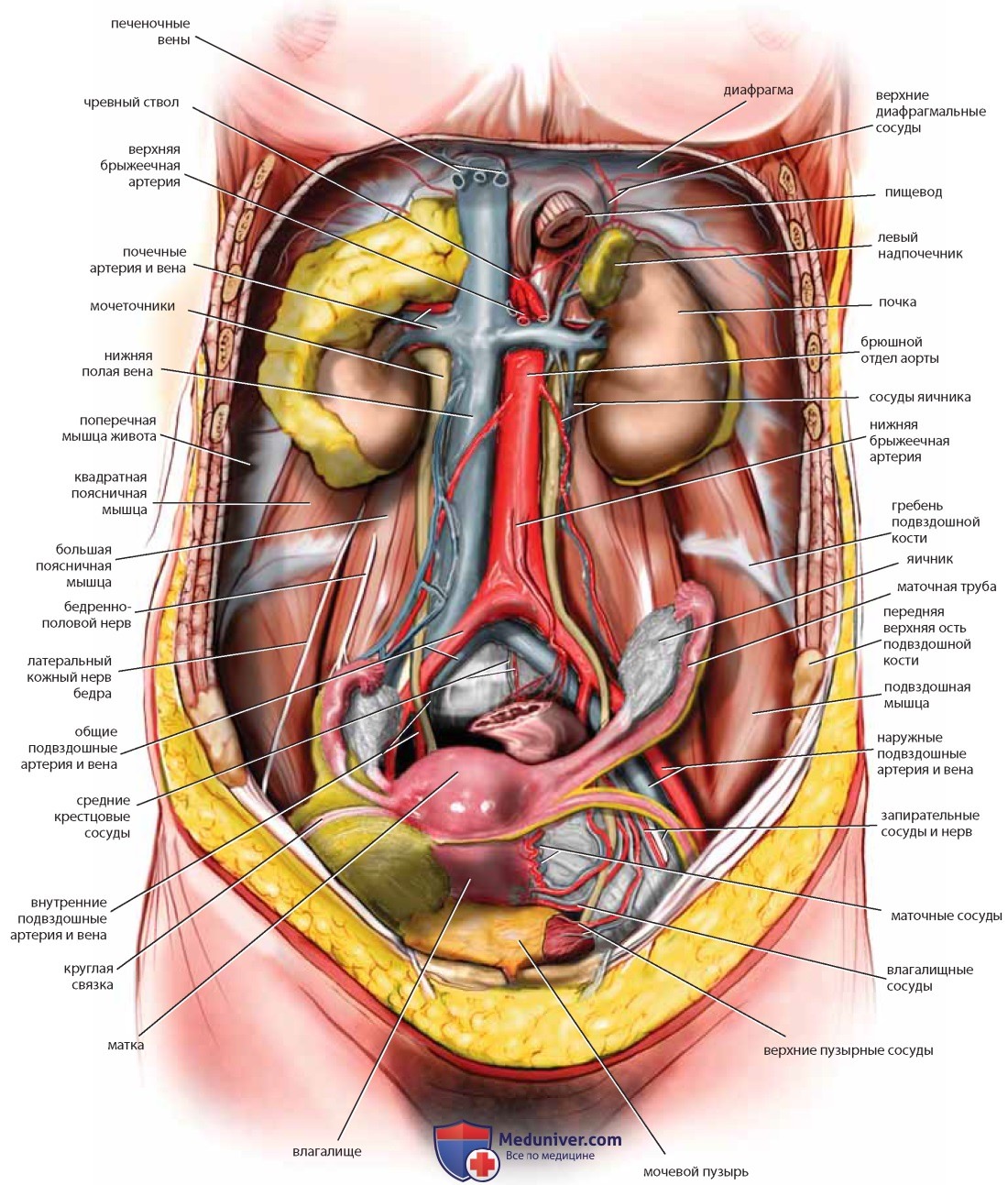
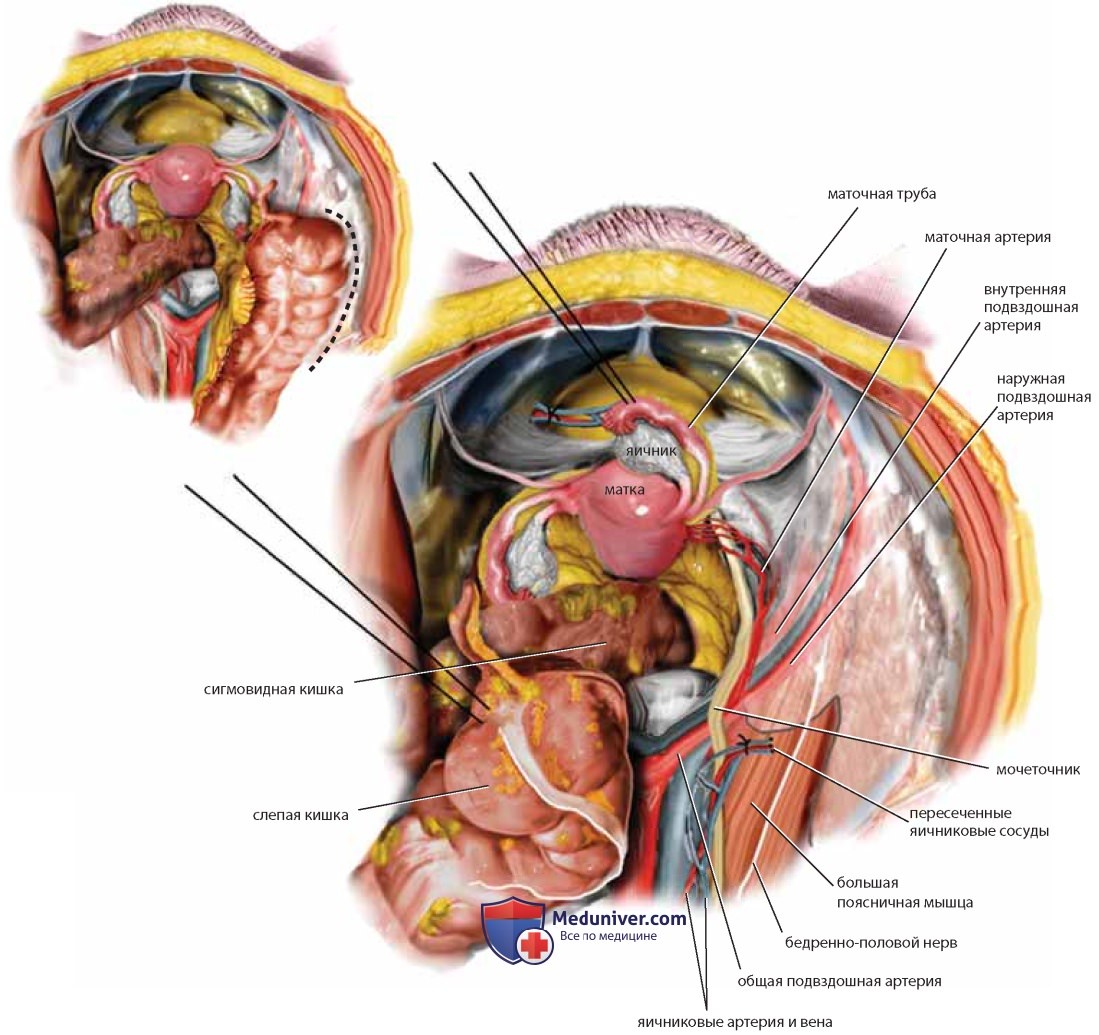
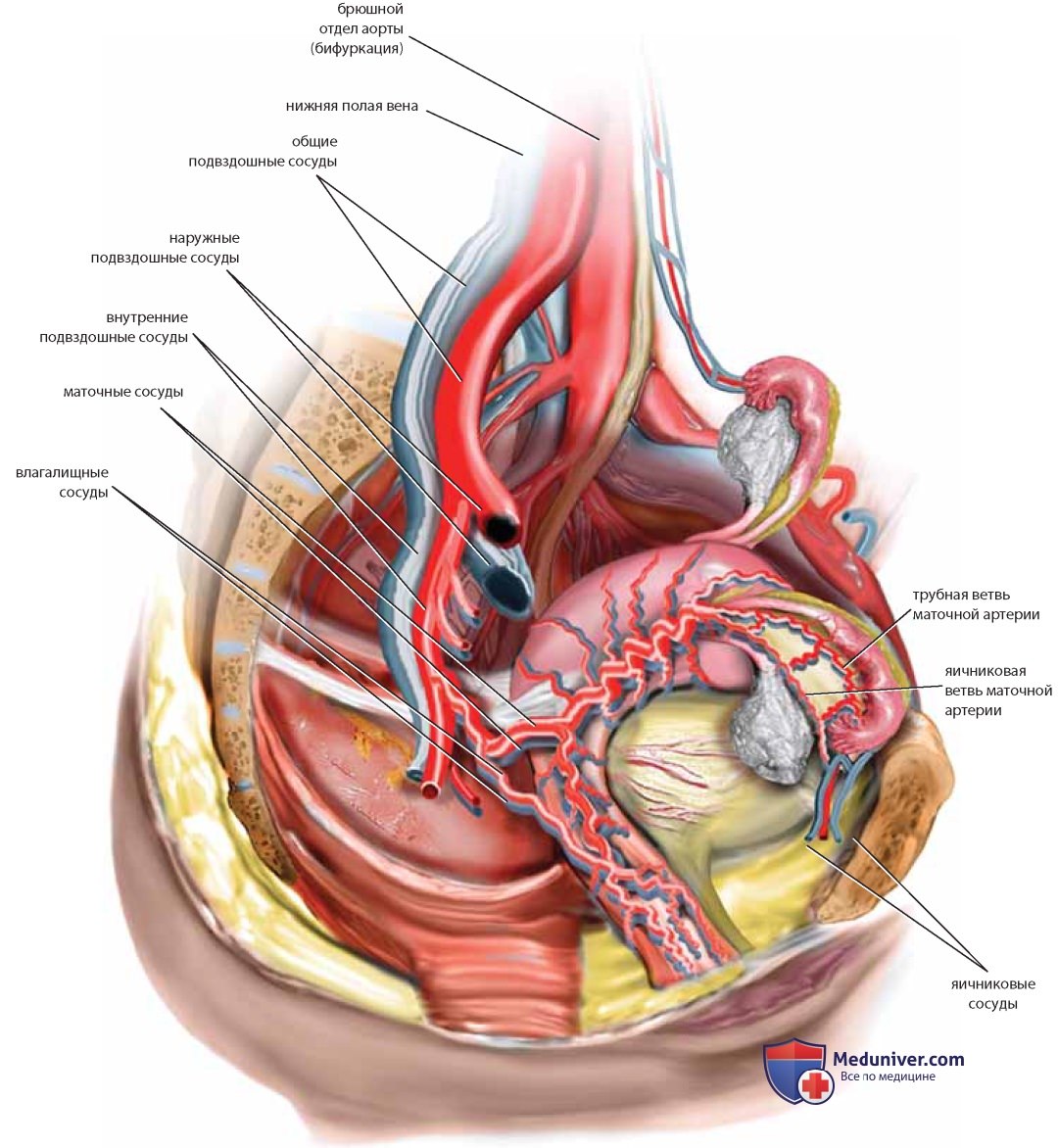
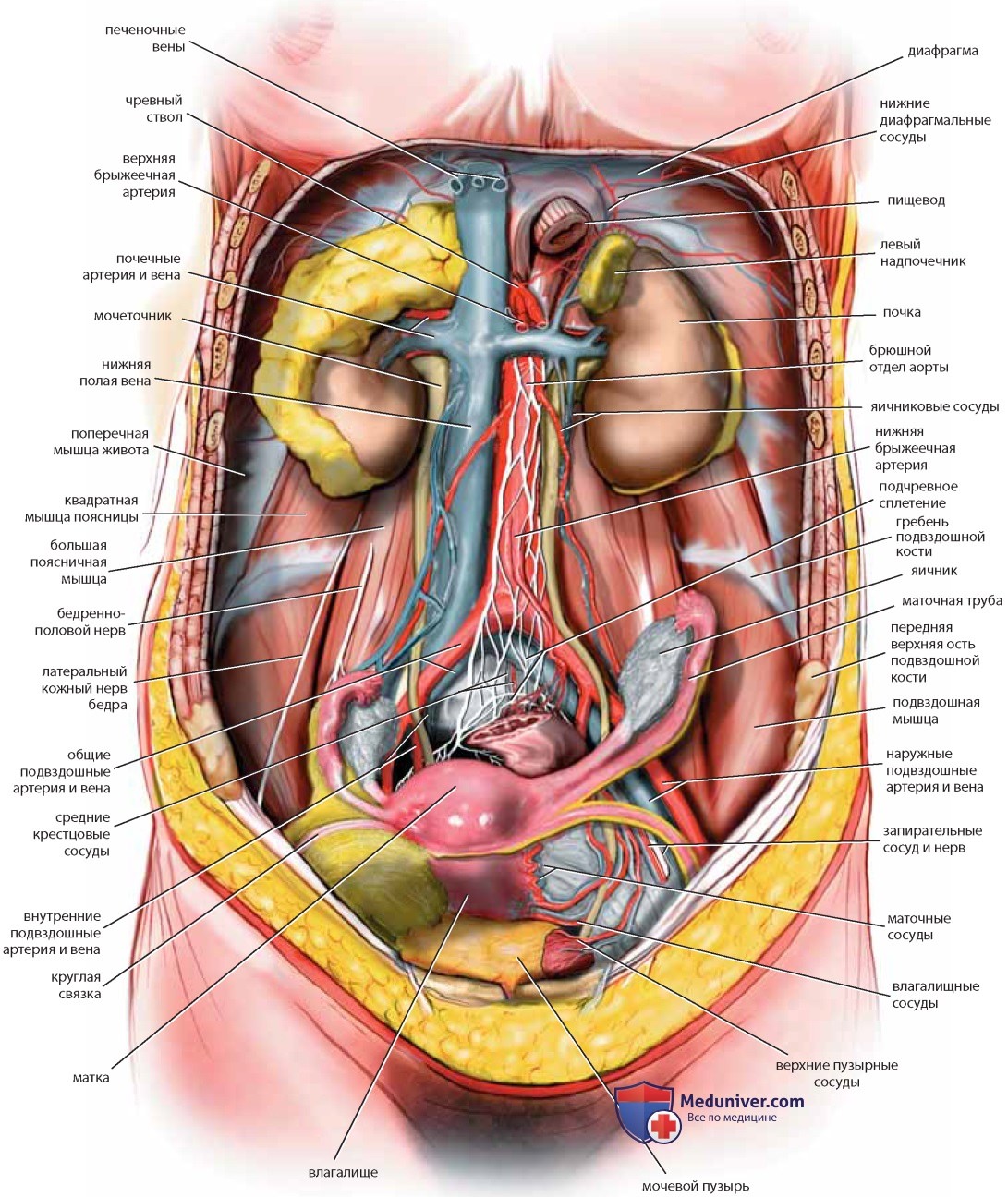
После отведения тонкого кишечника и толстого кишечника можно увидеть матку, ее придатки и мочевой пузырь (рис. 22). Видна также задняя и боковая париетальная брюшина, покрывающая забрюшинные органы. После рассечения брюшины над большой поясничной мышцей и ее обнажения (иногда вместе с малой поясничной мышцей) виден бедренно-половой нерв. По медиальному краю тазового отдела большой поясничной мышцы проходит наружная подвздошная артерия, под которой находится наружная подвздошная вена. После ретроградного выделения артерии в краниальном направлении обнаруживают общие подвздошные артерию и вену, пересекаемые яичниковыми сосудами и мочеточником (см. рис. 22, 23).
Следует идентифицировать бифуркацию общей подвздошной артерии на внутренний и наружный сосуды, в которой видна общая подвздошная вена. Продолжение диссекции общих подвздошных артерий в краниальном направлении приводит к их началу в месте бифуркации брюшной аорты на уровне поясничных позвонков L4-L5. Каудальнее бифуркации аорты большая синяя левая общая подвздошная вена пересекает тело пятого поясничного позвонка. Она продолжает свой ход под правой общей подвздошной артерией и сливается с правой общей подвздошной веной, образуя нижнюю полую вену. На уровне позвонков L4-S1 также видны средние крестцовые артерия и вена, спускающиеся далее в крестцовую впадину.
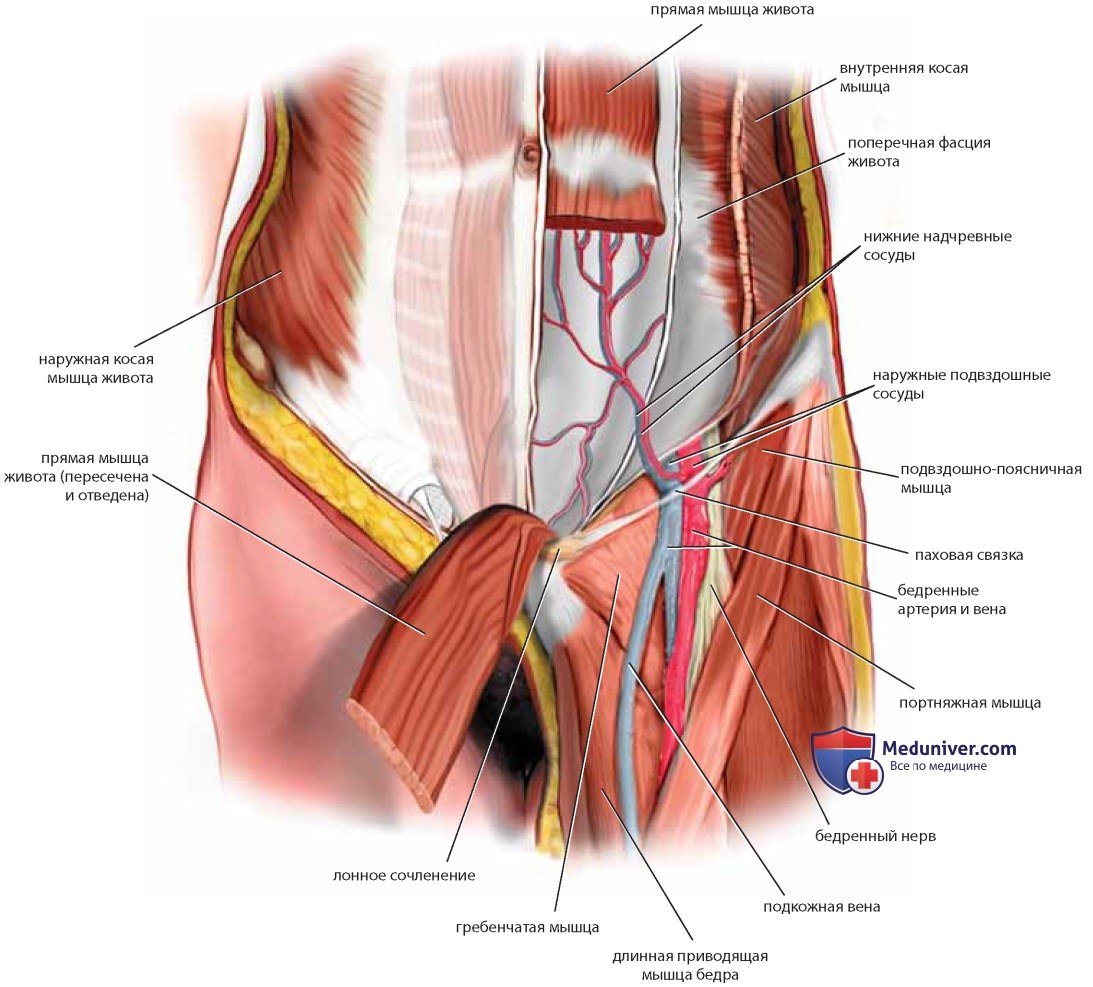
Латеральнее большой поясничной мышцы расположена подвздошная мышца, над которой проходит латеральный кожный нерв бедра. Мочеточник идет от почки над большой поясничной мышцей вместе с яичниковой артерией и венами и входит в таз, пересекая общие подвздошные сосуды, а затем занимает медиальную позицию по отношению к подчревной артерии (см. рис. 23).
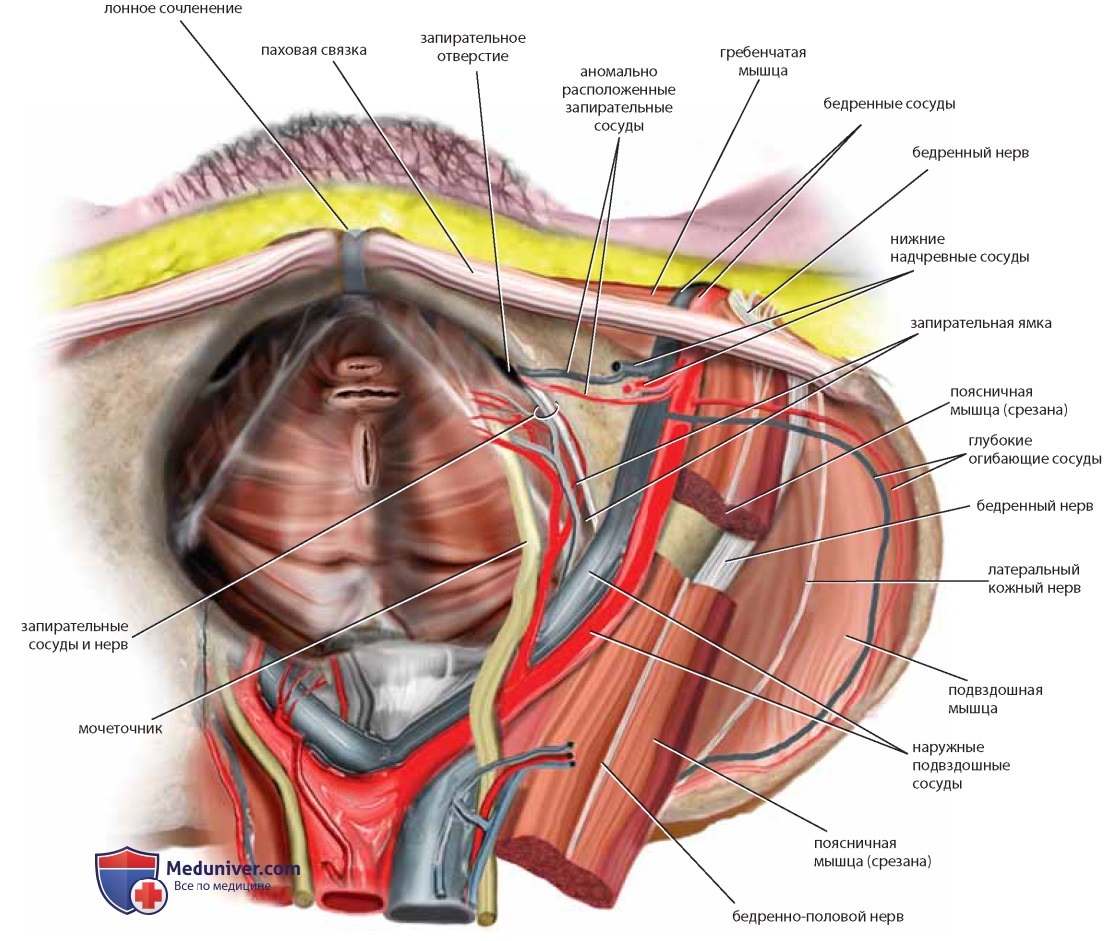
Если убрать тазовые органы, станут хорошо видны детали взаимоотношений между мочеточником и маточной артерией, как и взаимоотношения запирательных сосудов и нерва с внутренней запирательной мышцей и запирательным отверстием. Наружные подвздошные артерия и вена вступают в бедро между паховой связкой и подвздошно-гребешковой линией лонной кости. Бедренный нерв лежит в толще большой поясничной мышцы и защищен ею, но выходит из-под ее защиты, покидая область живота и входя в бедро под паховой связкой, поэтому возможны компрессионные повреждения нерва при помещении женщины в литотомическое положение с чрезмерно согнутыми или отведенными бедрами (см. рис. 23, 24).
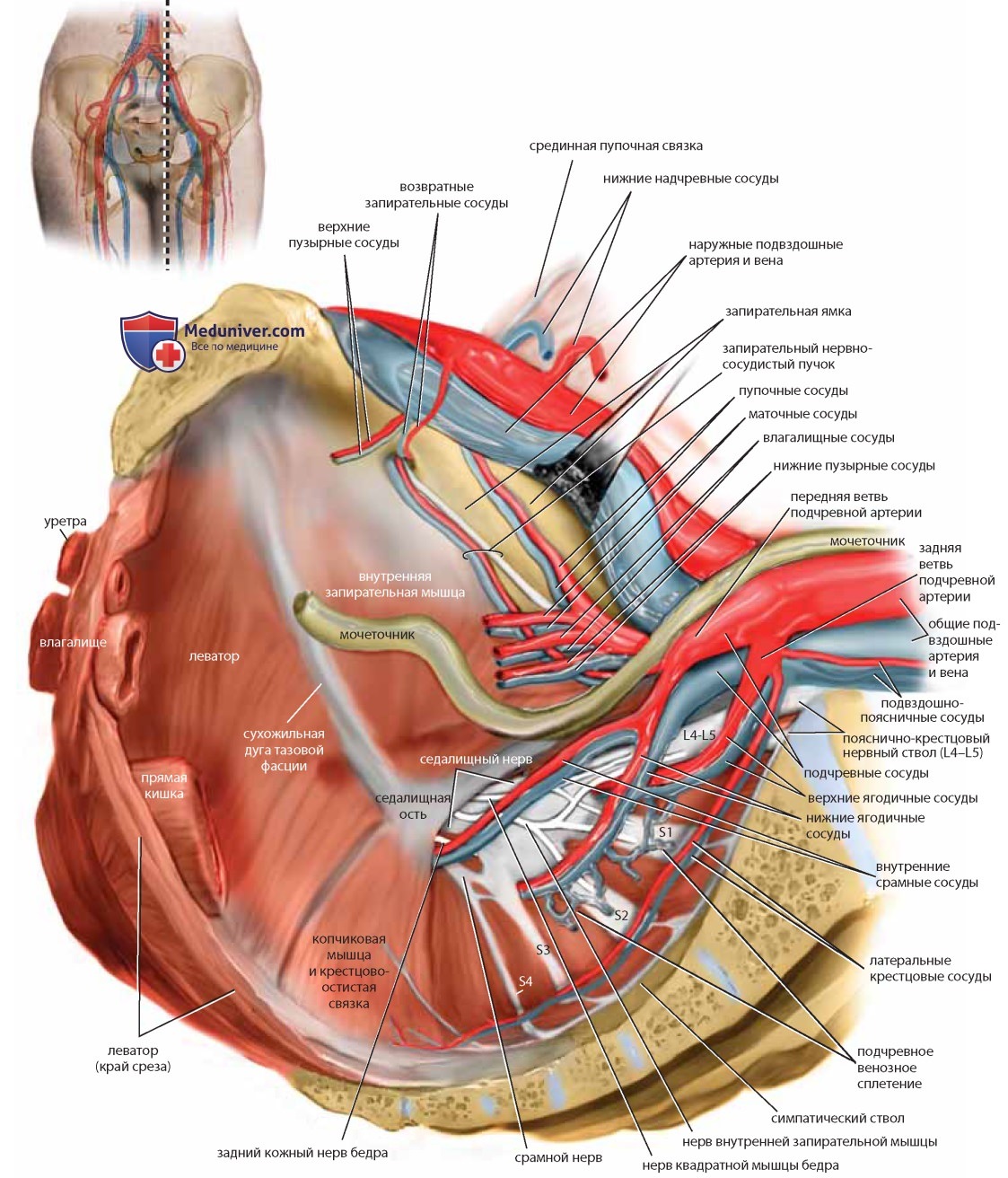
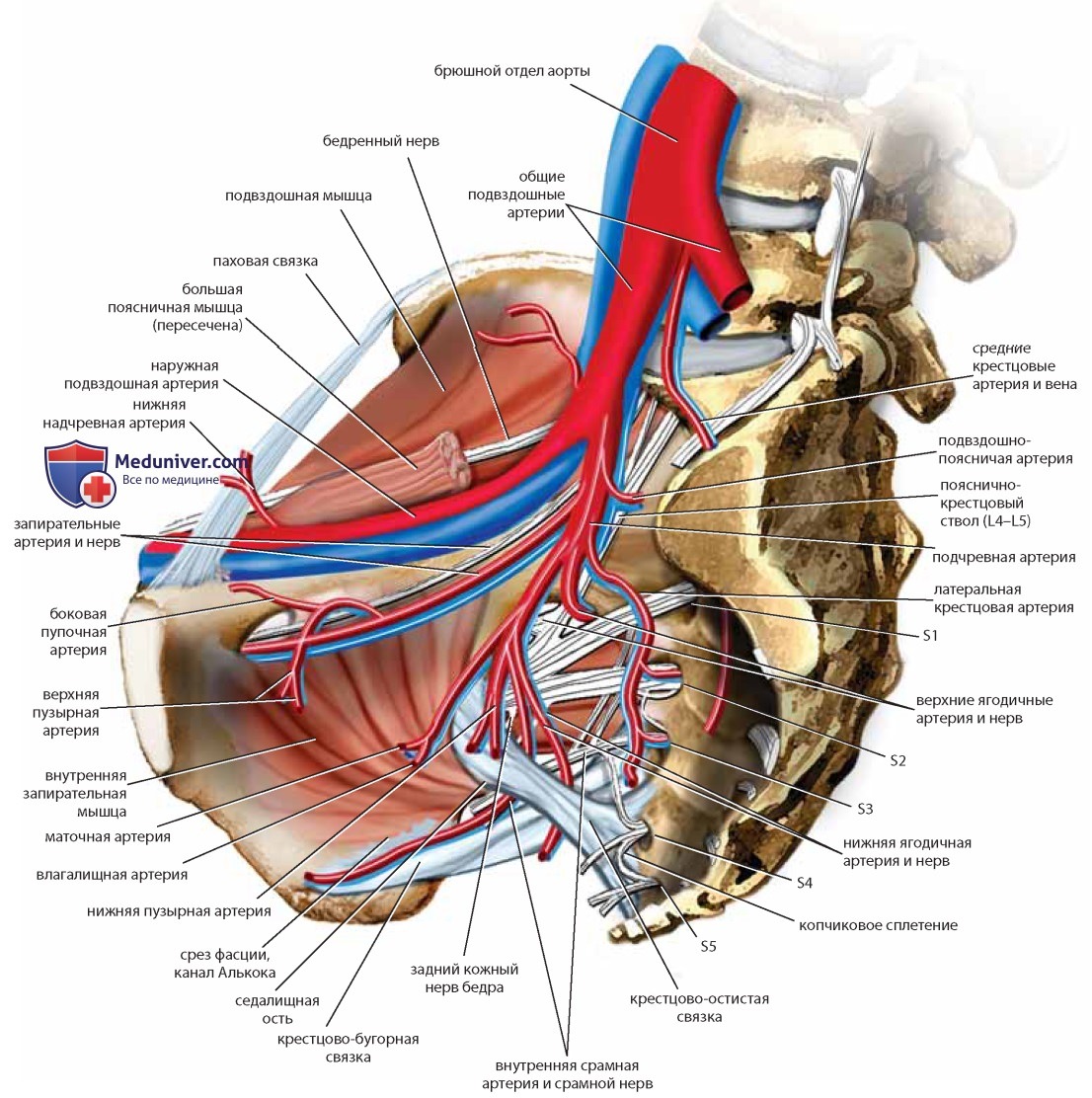
Сагиттальный срез показывает детали не только костного таза и мускулатуры, но и кровоснабжения таза (см. рис. 24, 25). Отделившись от общей подвздошной артерии, подчревная артерия (внутренняя подвздошная артерия) немедленно разделяется на переднюю и заднюю ветви. Передняя ветвь кровоснабжает большинство внутренних органов таза. Задняя ветвь разделяется на верхние ягодичные, боковые (латеральные) крестцовые и подвздошно-поясничные сосуды. Ход ветвей нижней подвздошной артерии книзу, в глубину таза, ведет к корешкам крестцового нерва, которые вместе образуют мощный седалищный нерв. Осторожное отведение кверху наружной подвздошной вены помещенным под нее ретрактором обнажает запирательную ямку (см. рис. 23). Если убрать жировую ткань, становятся видны боковые границы ямки, которыми являются лонная кость и внутренняя запирательная мышца, а также несколько ветвей подчревной артерии: латеральные пупочные, верхние пузырные и запирательные сосуды.
Их анатомия достаточно вариабельна, в частности возможно аномальное расположение запирательных сосудов (см. рис. 23). Конечные ветви бассейна передней подчревной артерии — внутренние срамные и нижние ягодичные сосуды.
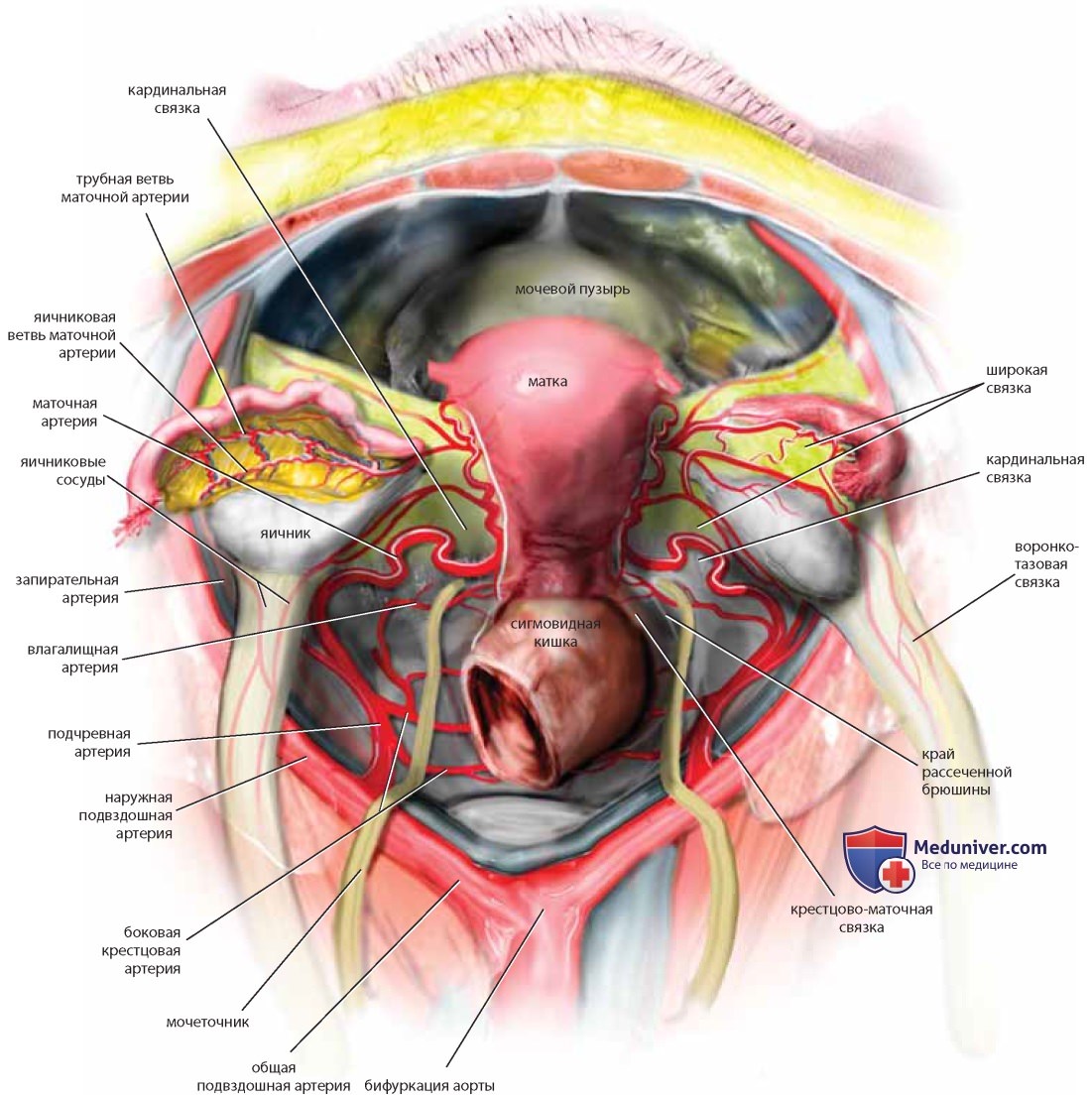
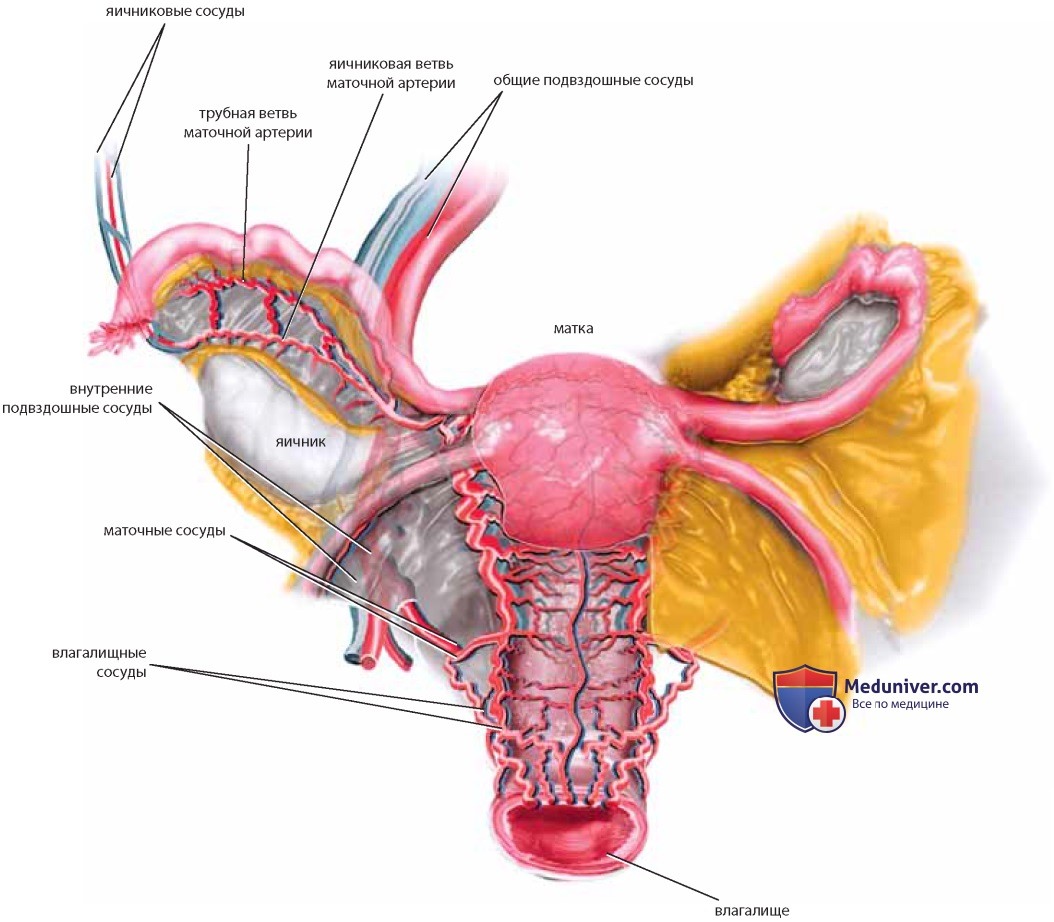
Маточные и влагалищные сосуды могут отходить от передней подчревной артерии как общим стволом, так и раздельно (см. рис. 25).
Внутренняя срамная артерия покидает таз через большое седалищное отверстие и возвращается, пересекая сзади и снизу крестцово-остистую связку, через малое седалищное отверстие. Нервно-сосудистый пучок пересекает самую нижнюю часть внутренней запирательной мышцы и фасции (канал Алькока) медиальнее седалищного бугра (см. рис. 25). Взаимоотношения крестцово-остистой и крестцово-бугорной связок с главными сосудами и нервами таза имеют большое клиническое значение: хирургические манипуляции в этой области должны быть предельно точными во избежание ранения жизненно важных структур. Неаккуратное наложение швов может вызвать повреждения верхних или нижних ягодичных сосудов (либо тех и других), а также седалищного нерва (см. рис. 25). Ввиду того что ряд вмешательств, задачей которых является подвешивание уретры с помощью ленты, затрагивает запирательное отверстие, хирургу во избежание ранения запирательных сосудов и нервов необходимо точно знать расположение этих структур.
Для выполнения операций в области пресакрального пространства не менее важно знать локализацию средних крестцовых сосудов и выхода крестцовых нервных корешков (см. рис. 25).
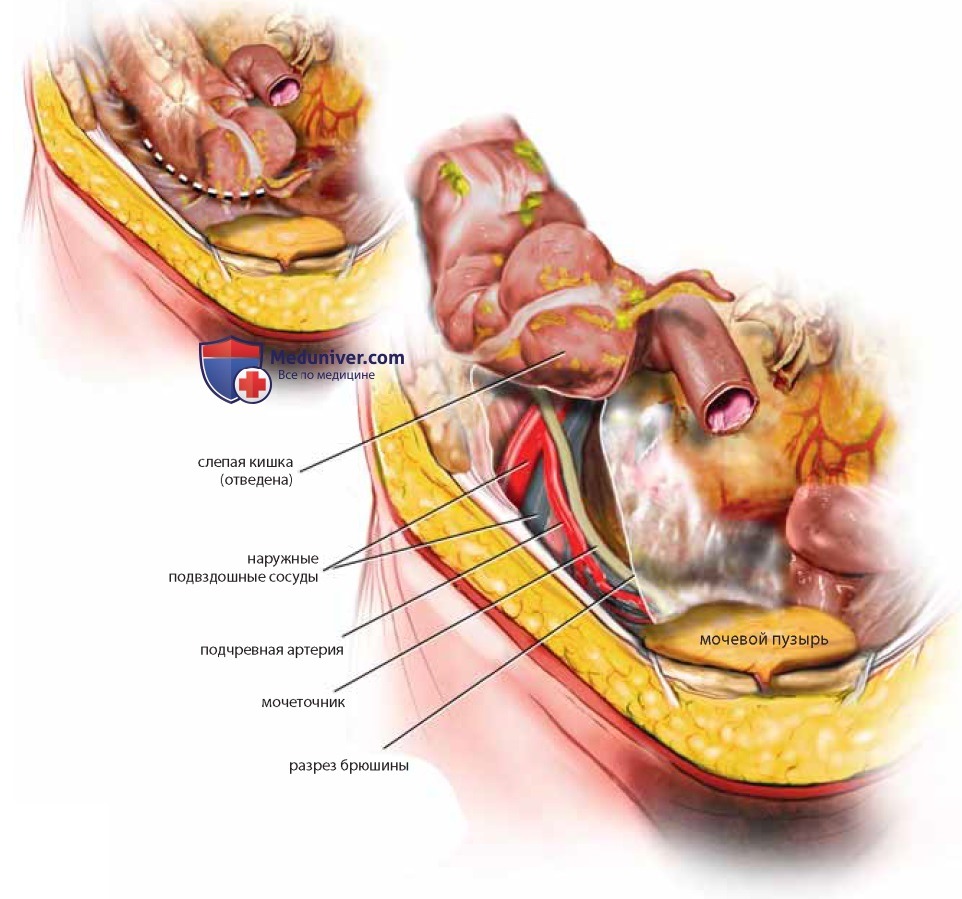
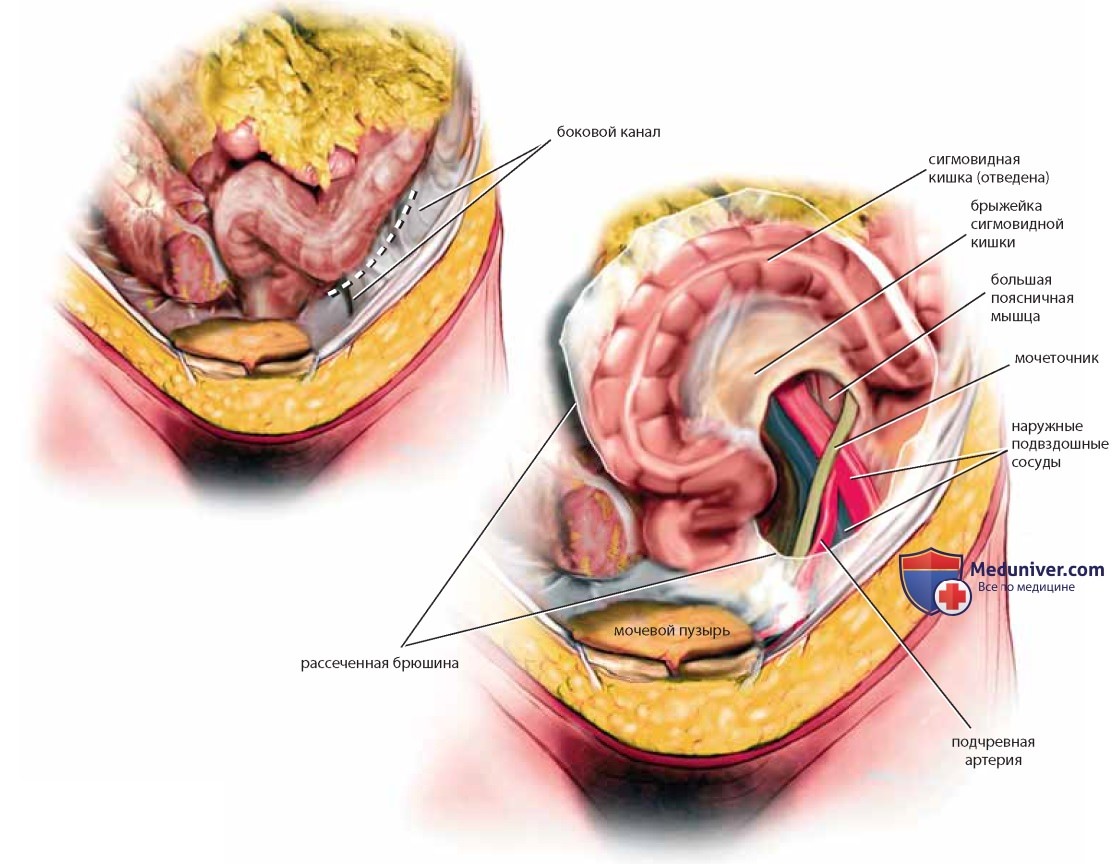
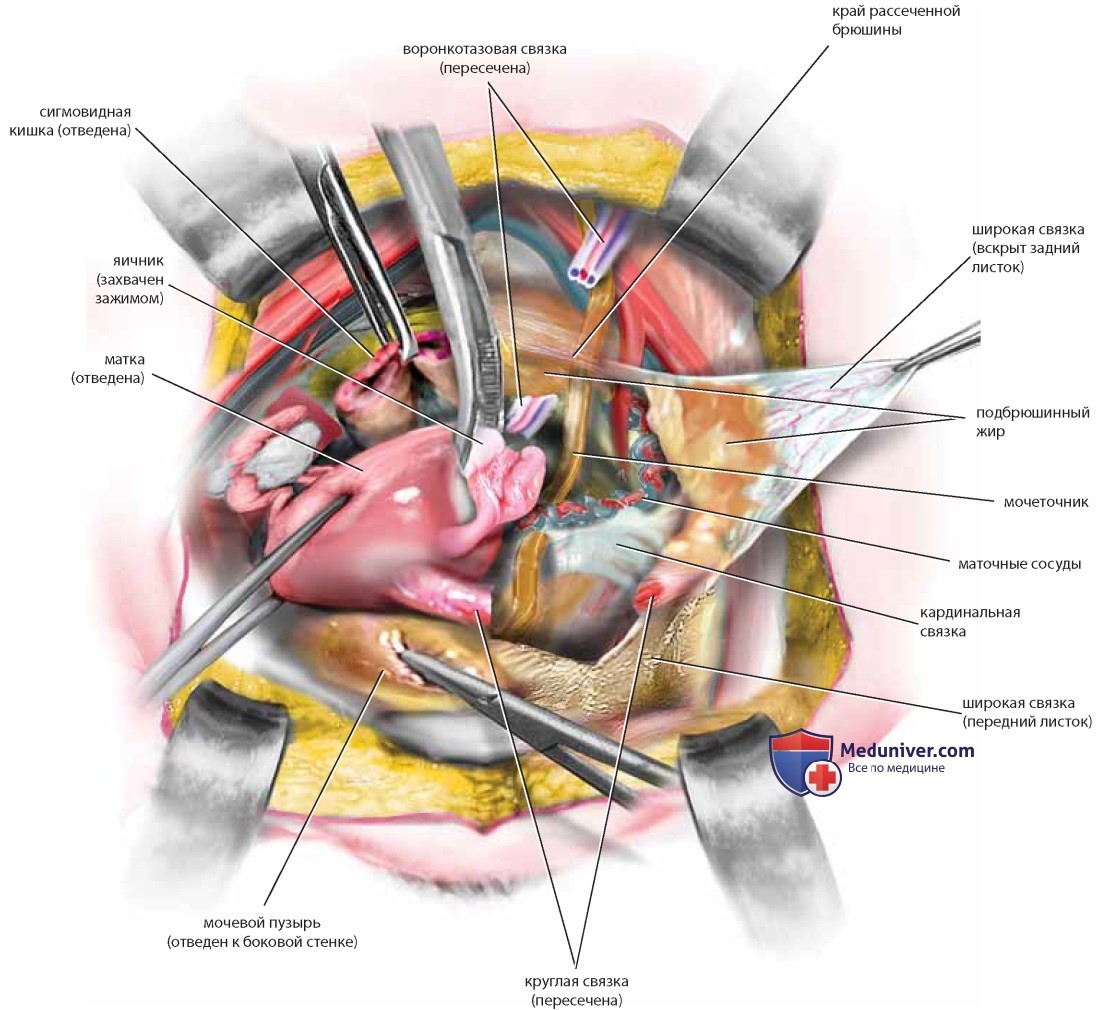
Выделение мочеточника — необходимый навык для анатома и гинеколога-хирурга. Любая методика идентификации мочеточника должна быть легко выполнима без высокого риска кровотечения или ранения мочеточника. Следует захватить слепую кишку справа, поднять ее и слегка оттянуть влево, затем вскрыть брюшину вдоль правого бокового канала (рис. 26, пунктирная линия), что обеспечит значительную подвижность кишки. Становятся видны большая поясничная мышца, правый мочеточник и общие подвздошные сосуды. Тонким зажимом захватывают и оттягивают медиальный край брюшины, к которому тесно прикреплен мочеточник (см. рис. 26). Мочеточник можно легко отделить от края брюшины, продвигая вперед препаровочные ножницы с закрытыми браншами и затем их раскрывая. Так мочеточник можно выделить на протяжении от границы полости таза до места пересечения его с маточными артериями (рис. 27). Хирург должен знать, что яичниковая артерия и вены находятся в одной с мочеточником складке брюшины в месте пересечения с общей подвздошной артерией (см. рис. 22).
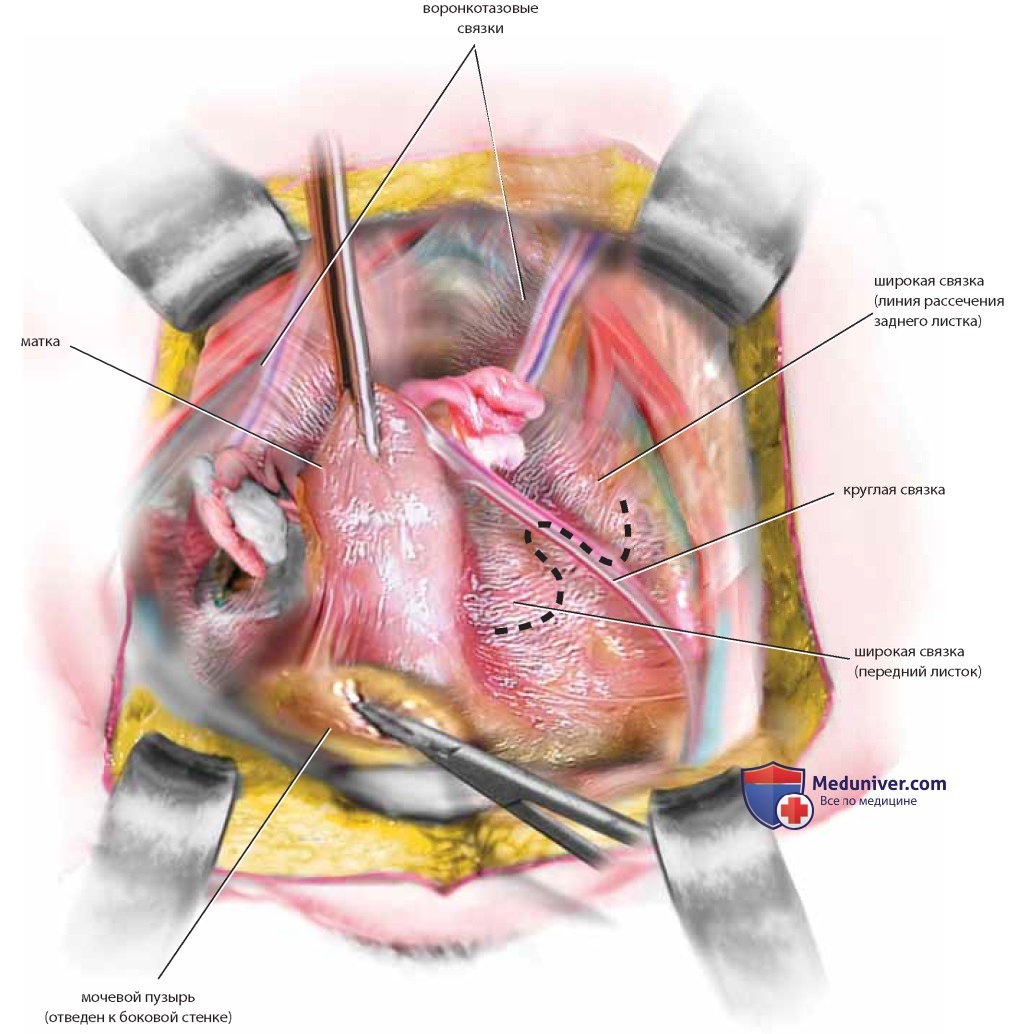
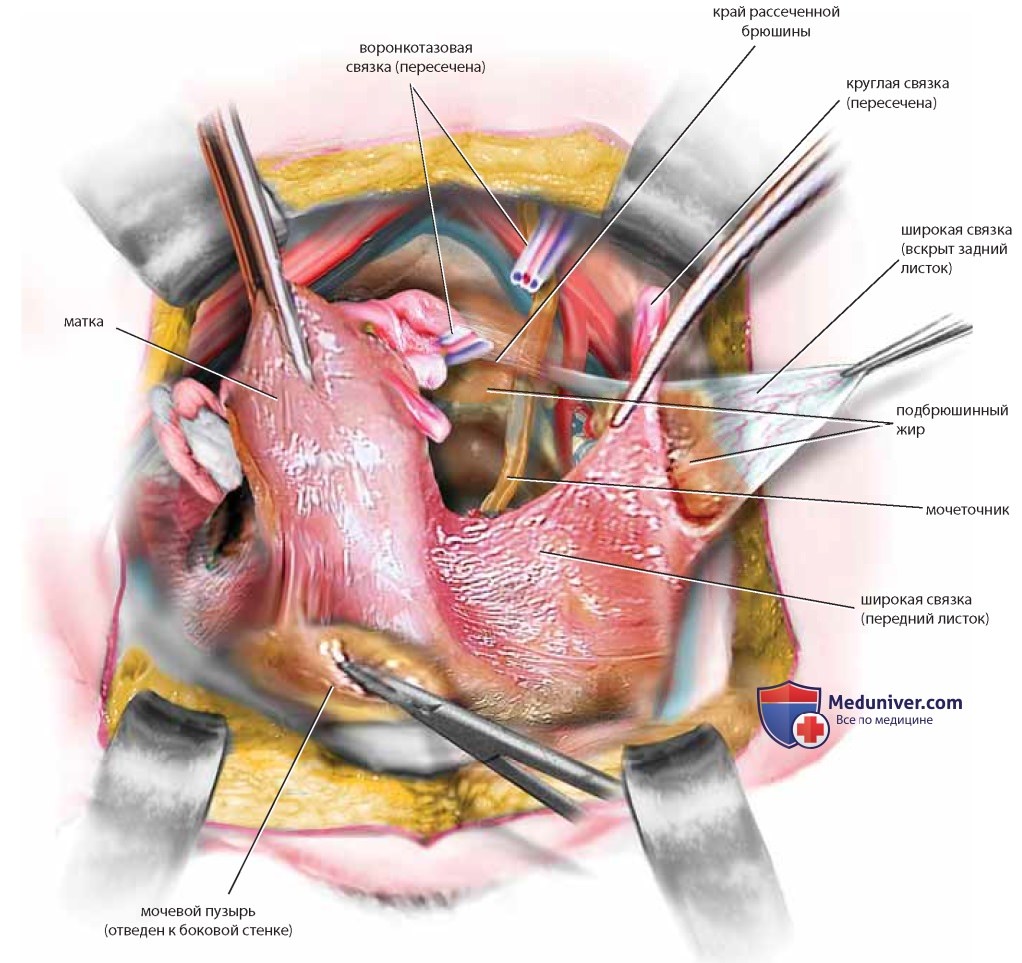
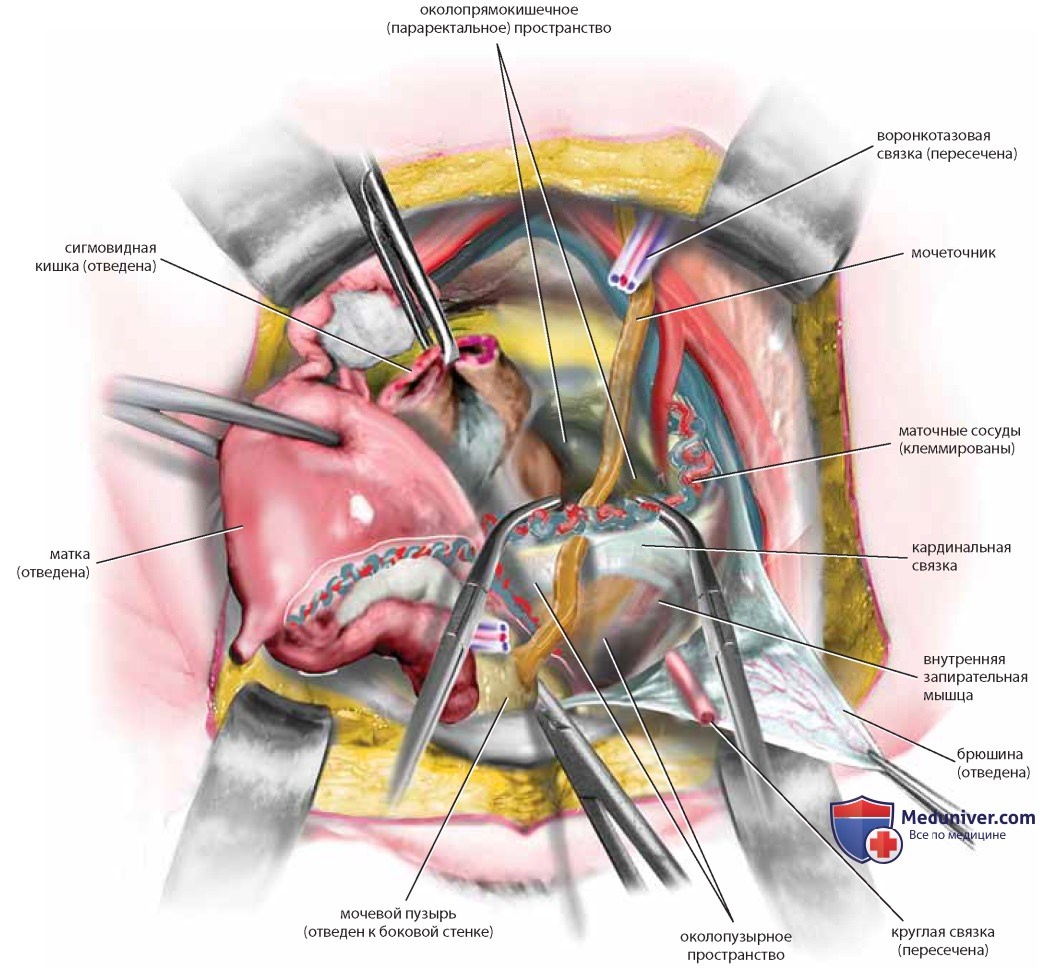
Сосудистую ножку яичника и мочеточник следует отделить друг от друга острым путем. Только после раздельной идентификации каждой из структур на сосуды яичника можно наложить зажим, пересечь их и перевязать. Выполнение диссекции короткими надрезами и соблюдение анатомических ориентиров исключают ранение мочеточника. Аналогичными манипуляциями выделяют левый мочеточник, только сигмовидную кишку отводят вправо, натягивая таким образом брюшину левого бокового канала, которую также вскрывают вдоль (рис. 28, пунктирная линия). После диссекции рыхлой соединительной ткани видна большая поясничная мышца, расположенная строго перпендикулярно линии разреза. Идентифицируют левые подвздошные сосуды, медиальнее которых расположен левый мочеточник, идущий в глубь таза в ложе сигмовидной кишки. По мере спуска в глубь таза мочеточники постепенно смещаются медиальнее. На уровне матки они находятся уже менее чем в 1 см от крестцово-маточных связок. Мочеточники входят в ткань кардинальных связок в точке, где маточные сосуды пересекают их сверху, а влагалищные — снизу (рис. 29). Для выделения нижней части мочеточника следует провести диссекцию кардинальной связки.
При диссекции, выполняемой острым путем, необходимо представлять направление хода мочеточника в кардинальной связке. Зажимом Бильрота создают косой туннель над мочеточником (сверху и спереди). Зажим раскрывают, расширяя пространство; затем кардинальные связки с обеих сторон клеммируют и пересекают, обнажая таким образом мочеточники в месте вхождения в мочевой пузырь и защищая маточные сосуды, пересекающие мочеточник сверху (рис. 30-33).
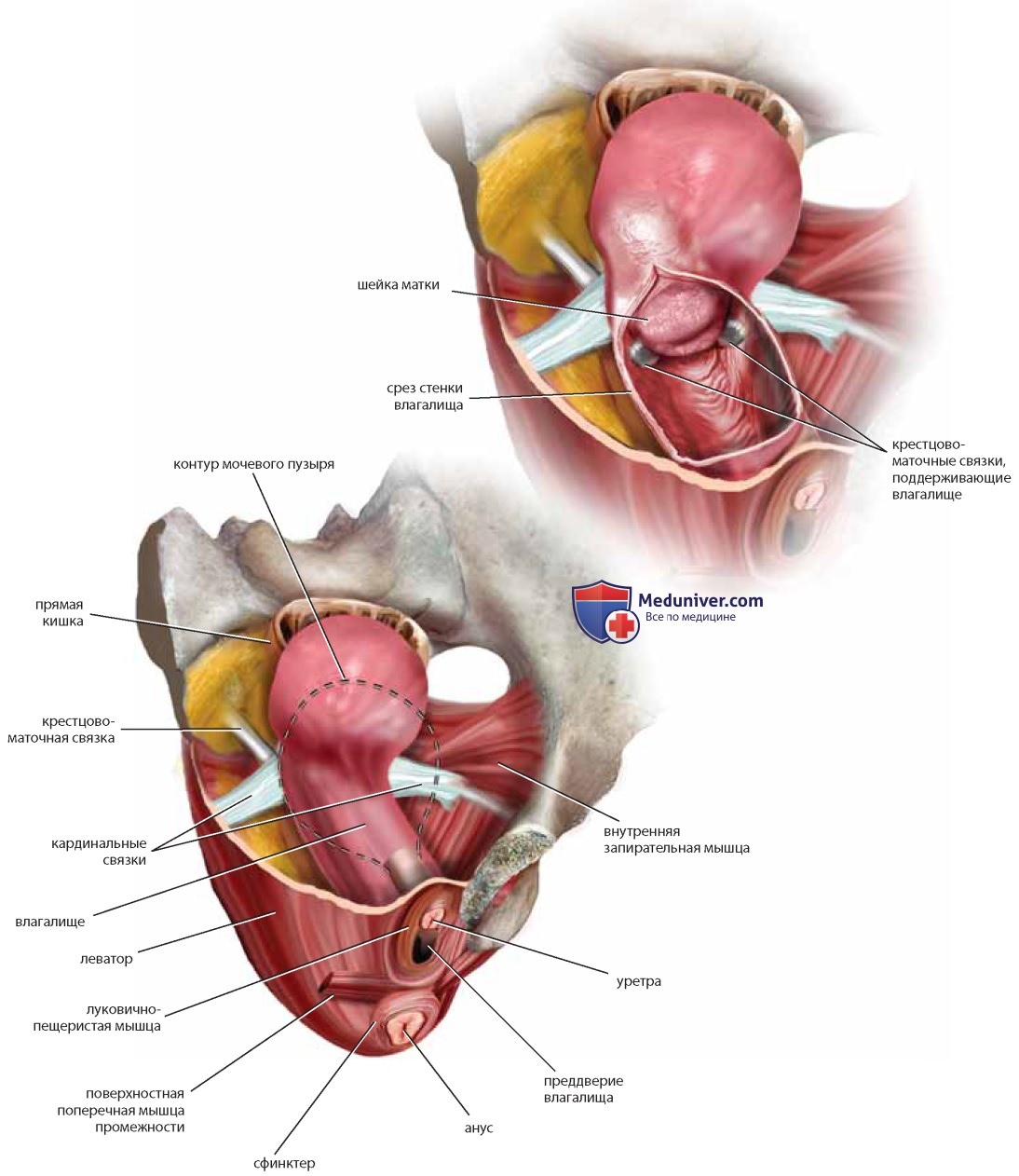
Нижний отдел влагалища поддерживают леватор, сфинктер прямой кишки и глубокие сосудистые структуры, расположенные под луковично-пещеристой мышцей, а также соединительная ткань, гладкие мышцы и сосуды, расположенные между прямой кишкой и влагалищем, между мочевым пузырем и влагалищем. Боковая стенка влагалища не имеет поддержки и граничит только с паравагинальным пространством, заполненным жировой тканью. Если рассечь боковую стенку и удалить жировую ткань, откроется позадилонное (забрюшинное) пространство, в котором (также после удаления жира) становится видна внутренняя запирательная мышца
Матка получает обильное кровоснабжение. Маточная артерия является основной ветвью передней подчревной артерии. Рядом с перешейком матки она делится на восходящую и нисходящую ветви. Восходящая ветвь представляет собой извитой сосуд, идущий вверх по ребру матки под круглой связкой к трубному углу, собственной связке яичника и верхней части тела матки. В этой точке маточная и яичниковая артерии анастомозируют (рис. 34, 35). Непосредственно перед бифуркацией маточной артерии влагалищная артерия может отделиться от общего с маточной артерией ствола. Кроме того, возможно отхождение влагалищной артерии непосредственно от подчревной артерии. Тазовые органы имеют несколько источников коллатерального кровоснабжения, которое продолжается, даже если подчревные артерии с обеих сторон перевязаны. Нижние брыжеечные и яичниковые сосуды являются коллатералями, сообщающимися через средние и нижние геморроидальные сосуды, как и через яичниковые и маточные ветви трубно-яичниковых сосудов (см. рис. 34, 35).
Влагалище представляет собой мышечноэпителиальную трубку, продолжающуюся от наружных половых органов до шейки матки. Это во всех смыслах репродуктивный канал, соединяющий внешнюю среду и внутренние половые органы. Анатомически влагалище каудально крепится непосредственно к преддверию мышцами, поднимающими задний проход (леваторами), и луковично-пещеристыми мышцами. Другие структуры, опосредованно обеспечивающие дистальную поддержку влагалища, включают наружный сфинктер прямой кишки, поверхностные поперечные мышцы промежности и мембрану промежности. Передняя и задняя стенки влагалища имеют общую с мочевым пузырем/уретрой и прямой кишкой/анусом фасциальную поддержку. Влагалище тесно связано с луковицей преддверия и аппаратом клитора. Верхний (краниальный) отдел влагалища поддерживают те же структуры, что и матку, — кардинальные и крестцово-маточные связки (рис. 36). Между верхней и нижней зонами фиксации влагалище относительно податливо, его можно легко освободить из окружающей жировой и рыхлой соединительной ткани. Спереди и сзади к стенкам влагалища прилежат потенциальные пространства — пузырновлагалищное и прямокишечно-влагалищное соответственно.
Латерально с каждой стороны свободное пространство может быть достигнуто через разрез медиальнее луковицы преддверия и леваторов и расширено вдоль наружной стенки влагалища.
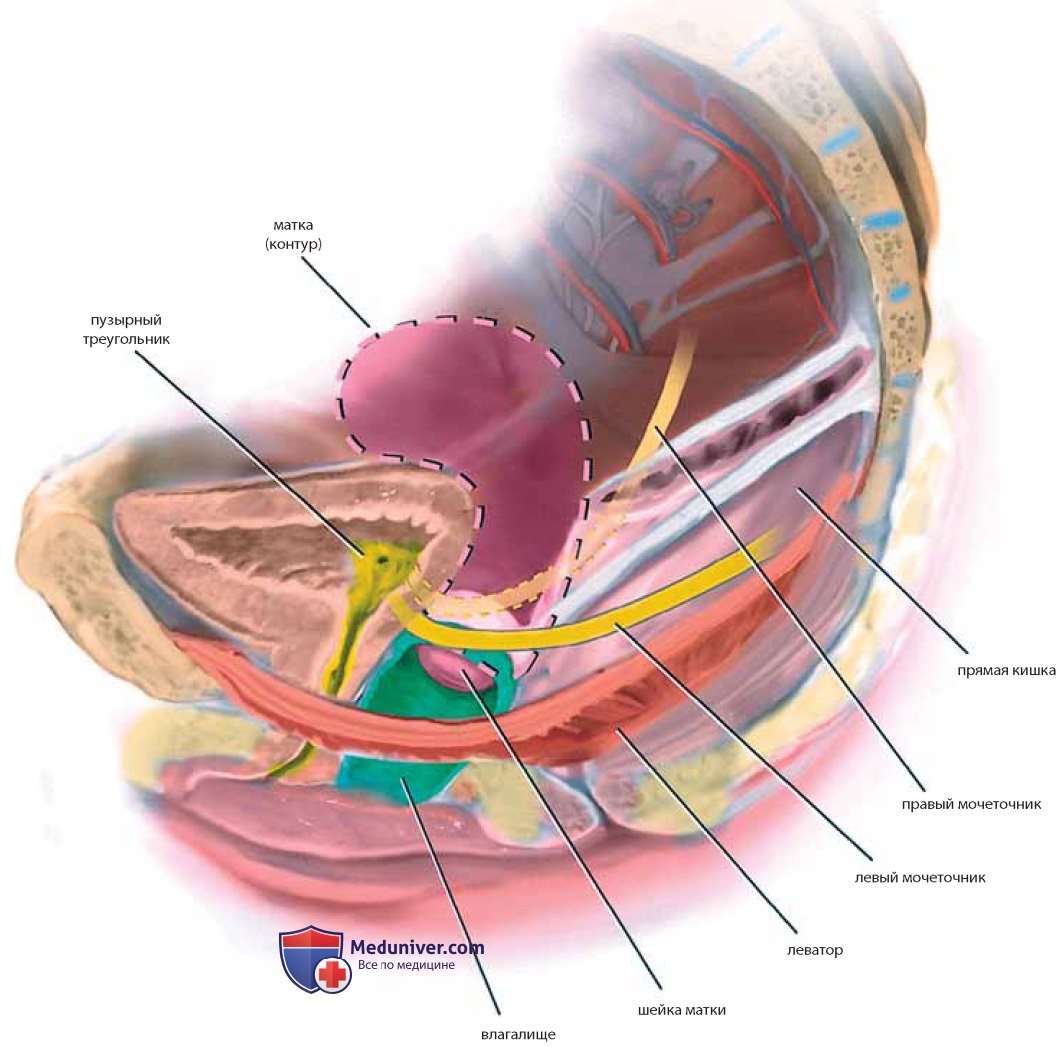
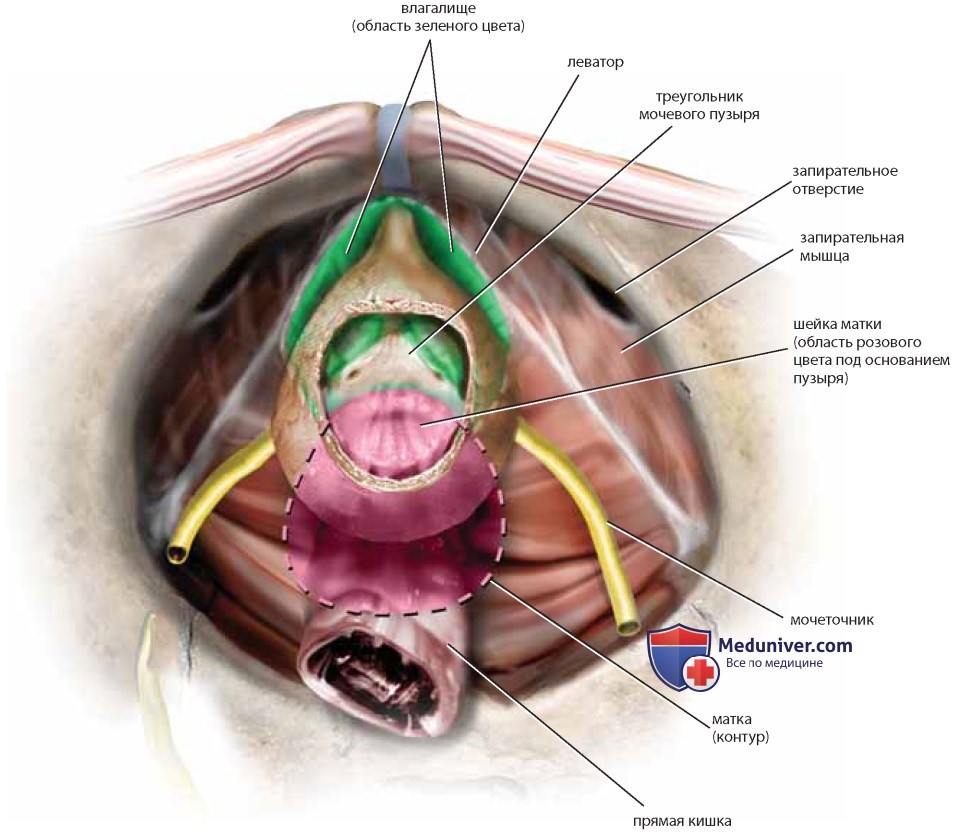
Взаиморасположение нижних отделов мочеточников и крестцово-маточных связок и переднебоковых отделов влагалища имеет большое значение, так как ранения мочеточников наиболее вероятны в зонах наибольшей близости этих структур. Шейка матки и передний свод влагалища расположены в непосредственной близости от основания мочевого пузыря (треугольника и межмочеточниковой складки). Многие операции, например гистерэктомию (влагалищную или абдоминальную), наложение швов на шейку матки, кольпосуспензию, трансвагинальные уретросуспензии, кульдопластику и др., выполняют в этой зоне, поэтому знание анатомии влагалища, мочеточников и мочевого пузыря необходимо, чтобы избежать непреднамеренных ятрогенных повреждений (рис. 37, 38).
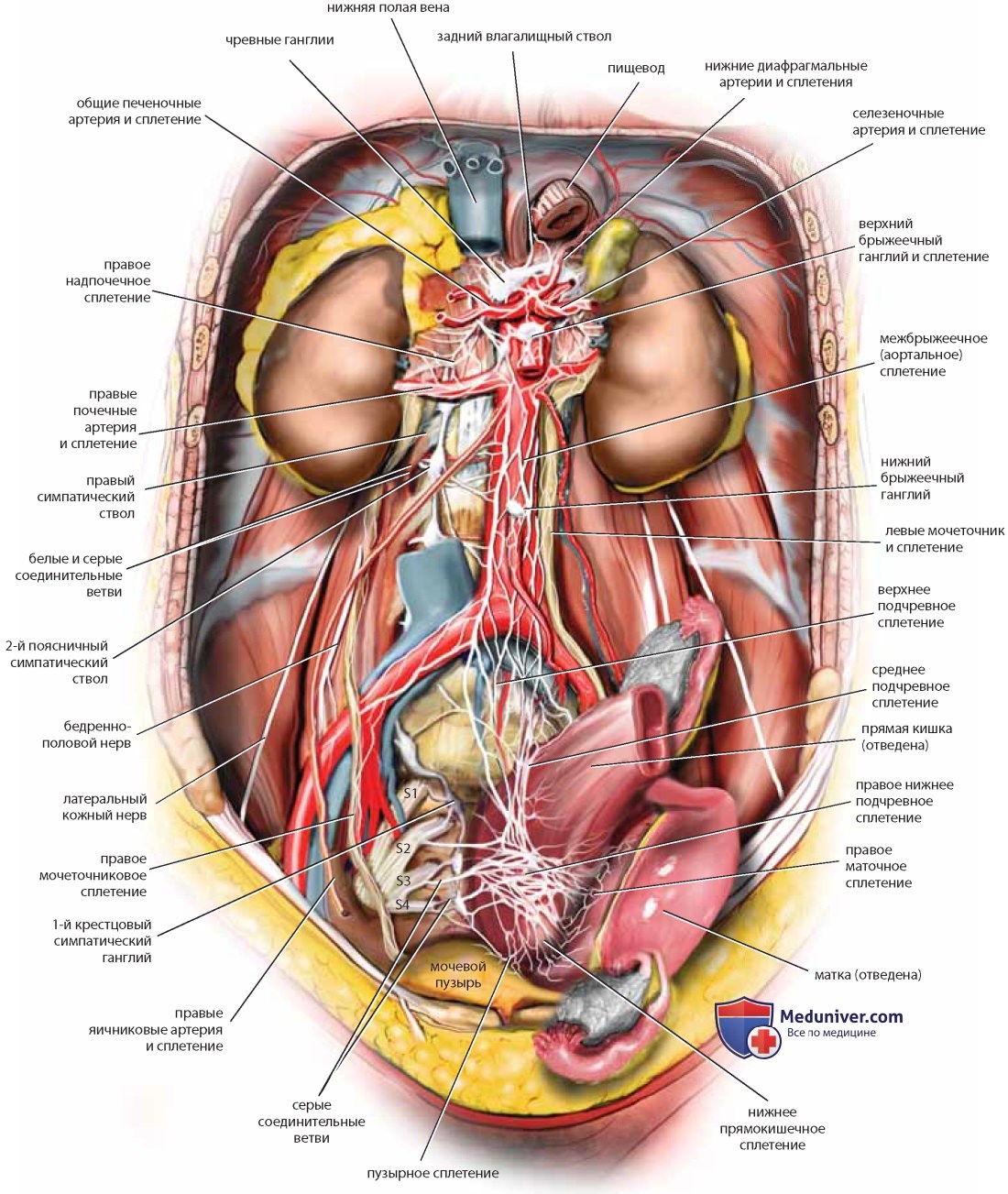
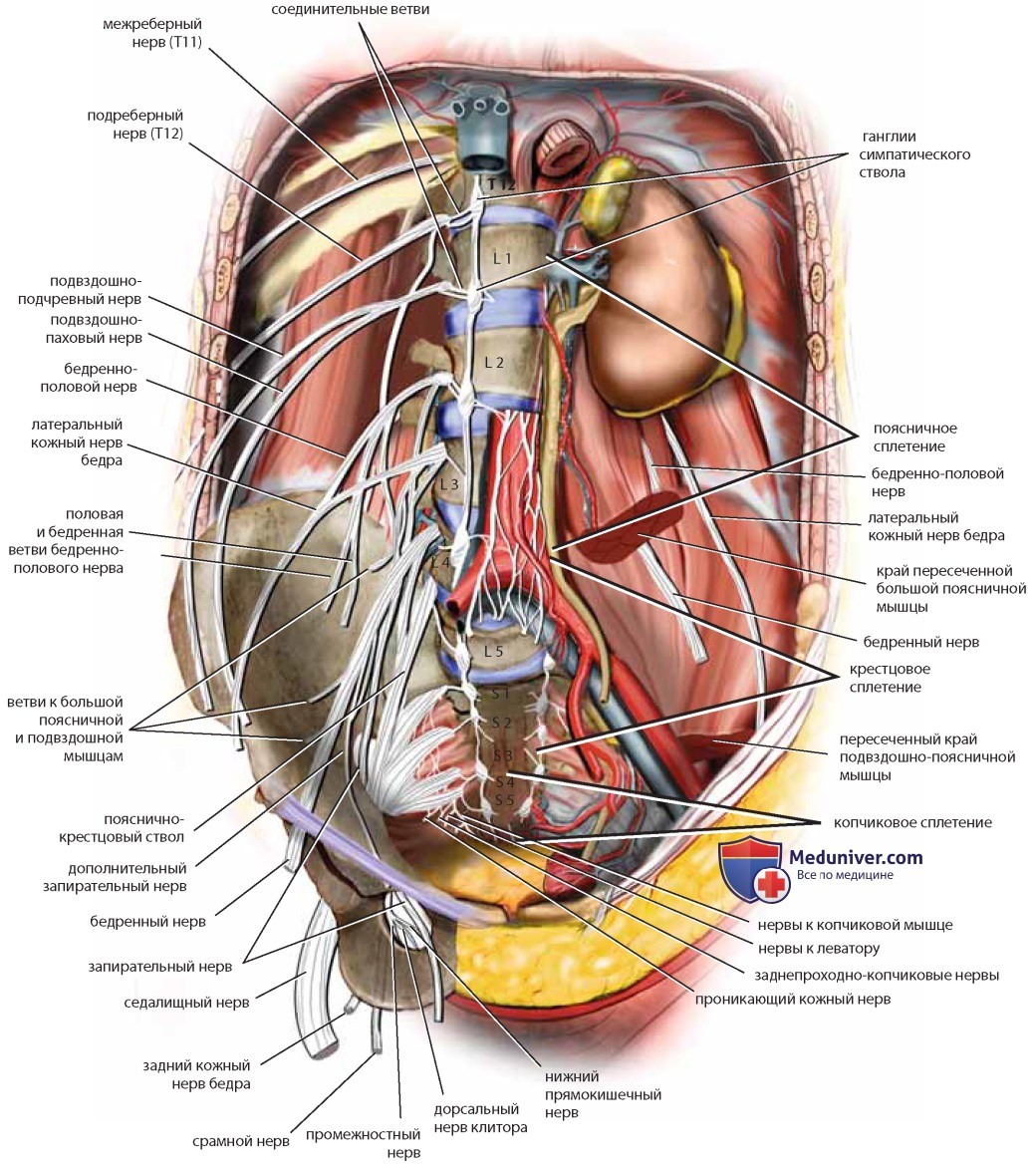
Подчревное нервное сплетение находится кпереди от нижнего отдела аорты и вливается в пресакральное пространство сверху, располагаясь над забрюшинной жировой тканью кпереди от левой общей подвздошной вены и средних крестцовых сосудов и справа от нижних брыжеечных сосудов. Спустившись в крестцовую впадину, сплетение обычно делится на левое и правое. Нижние подчревные сплетения объединяются с другими нервами в тазовые сплетения, каждое из которых носит название связанного с ним органа. Подчревное сплетение несет в себе вегетативные нервы, а также проводники болевой чувствительности внутренних органов. Тазовые сплетения содержат висцеральные и парасимпатические волокна из второго, третьего и четвертого крестцовых корешков и получают симпатические волокна из симпатических стволов и подчревного сплетения (рис. 39, 40). Несколько крупных нервов таза и нижних конечностей берут начало глубоко в забрюшинном пространстве нижнего отдела брюшной полости и таза — поясничное, крестцовое и копчиковое сплетения (рис. 41). Поясничное сплетение располагается глубоко под большой поясничной мышцей. Подреберный нерв отдает ветвь первому поясничному нерву и считается частью сплетения. Из поясничного сплетения исходят следующие нервы (см. рис. 41).
1. Подвздошно-подчревный нерв.
2. Подвздошно-паховый нерв.
3. Бедренно-половой нерв.
4. Латеральный кожный нерв бедра.
5. Запирательный нерв.
6. Бедренный нерв.
Пояснично-крестцовый ствол состоит из передней ветви пятого поясничного нерва, соединенной с нисходящей ветвью четвертого поясничного нерва. Пояснично-крестцовый ствол и передние ветви первого, второго и третьего крестцовых нервов вместе с верхним четвертым крестцовым корешком образуют крестцовое сплетение. Седалищный нерв состоит из волокон поясничнокрестцового ствола и первого, второго и третьего крестцовых корешков. Срамной нерв берет начало от второго, третьего и четвертого крестцовых нервов и покидает таз между грушевидной и копчиковой мышцами (см. рис. 41).
Из крестцового сплетения исходят следующие нервы.
1. Верхний ягодичный нерв.
2. Нижний ягодичный нерв.
3. Задний кожный нерв.
4. Нерв квадратной мышцы бедра.
5. Нерв внутренней запирательной мышцы.
6. Чрескожный нерв.
7. Промежностная ветвь четвертого крестцового нерва.
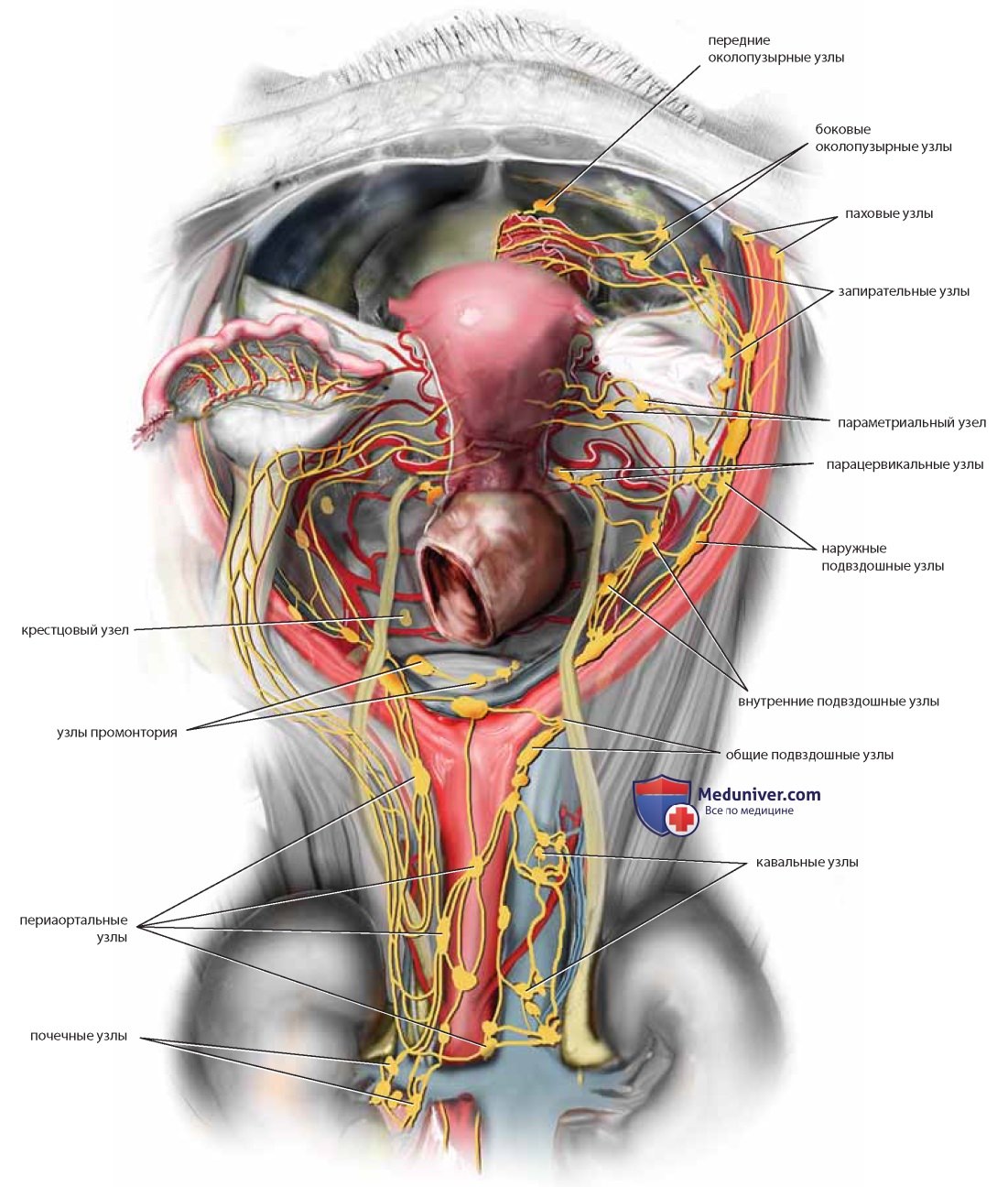
Отток лимфы от таза осуществляется вдоль основных кровеносных сосудов. Тазовые лимфатические узлы расположены в различных сосудистых и бессосудистых зонах (рис. 42).
От шейки матки лимфатический дренаж осуществляется в следующую группу первичных узлов.
1. Параметриальные узлы расположены в жировой ткани широкой связки вблизи перешейка.
2. Парацервикальные узлы расположены в месте пересечения мочеточника с маточной артерией.
3. Запирательные узлы расположены в жировой ткани запирательной ямки, окружающей запирательный нерв и сосуды.
4. Внутренние подвздошные узлы расположены по ходу подчревной вены и в бифуркации общей подвздошной артерии.
5. Наружные подвздошные узлы расположены между артерией и веной.
6. Крестцовые узлы расположены по ходу средних крестцовых сосудов, промонтория и латеральных краев крестца.
Вторичные лимфатические узлы представлены:
1. Общими подвздошными узлами, лежащими на латеральной и медиальной поверхностях подвздошных артерий и вен.
2. Периаортальными узлами, лежащими на передней и боковых поверхностях аорты от бифуркации до диафрагмы.
3. Паховыми узлами, расположенными над бедренными веной и артерией и большой подкожной веной и вокруг них.
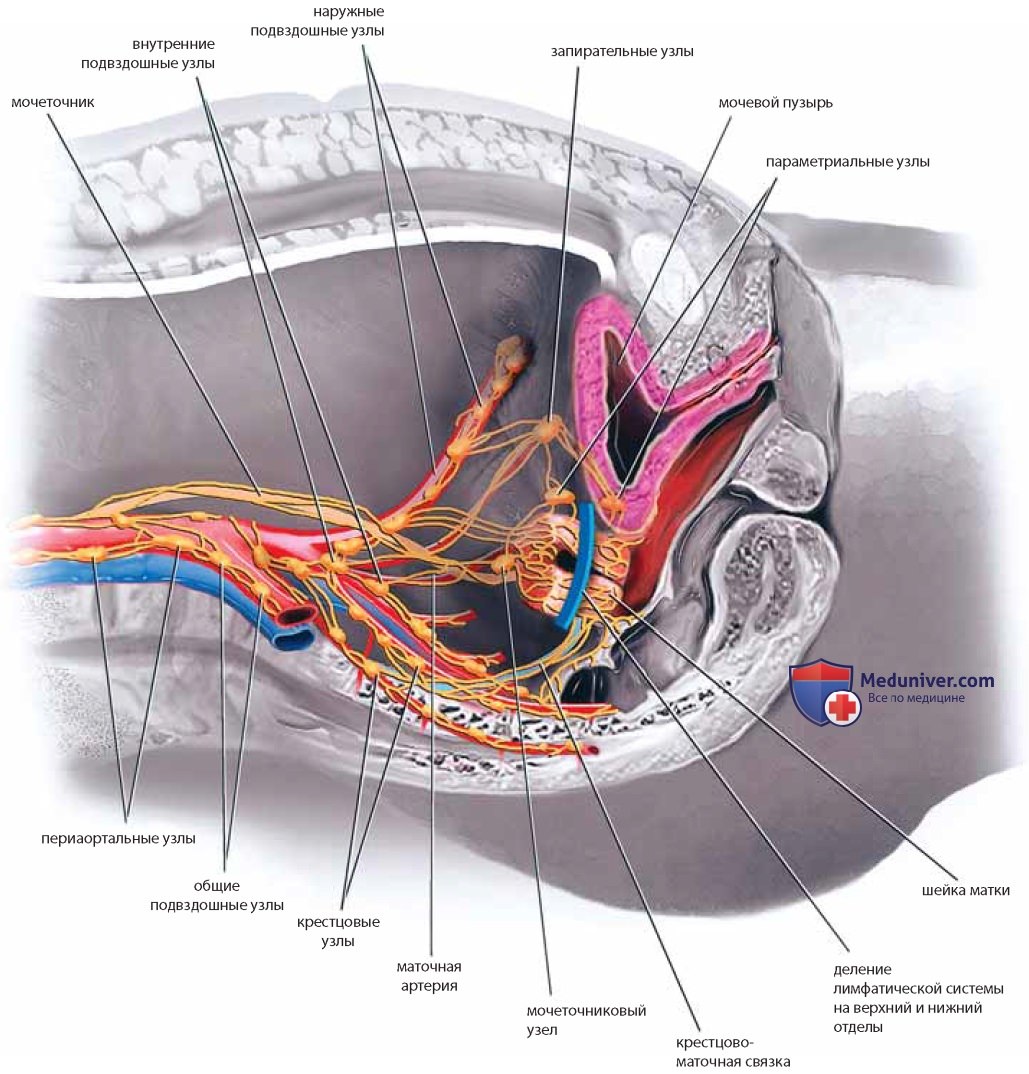
Если провести поперечную линию через середину шейки матки на уровне прикрепления влагалища, она разделит лимфатический дренаж на верхний и нижний отделы: первый обеспечивает отток лимфы от верхней части шейки и нижней части тела матки в подчревные узлы, второй — от нижней части шейки и верхней части влагалища в латеральные крестцовые узлы (рис. 43).
Межподвздошные узлы расположены в бифуркациях общих подвздошных артерий и по ходу наружных подвздошных и подчревных сосудов. Отток лимфы от дна матки идет вдоль круглой и паховой связок к поверхностным и глубоким паховым узлам. Лимфатические сосуды, обеспечивающие дренаж от яичников, сопровождают яичниковые артерии и вены к периаортальным, правому и левому почечным и перикавальным узлам.
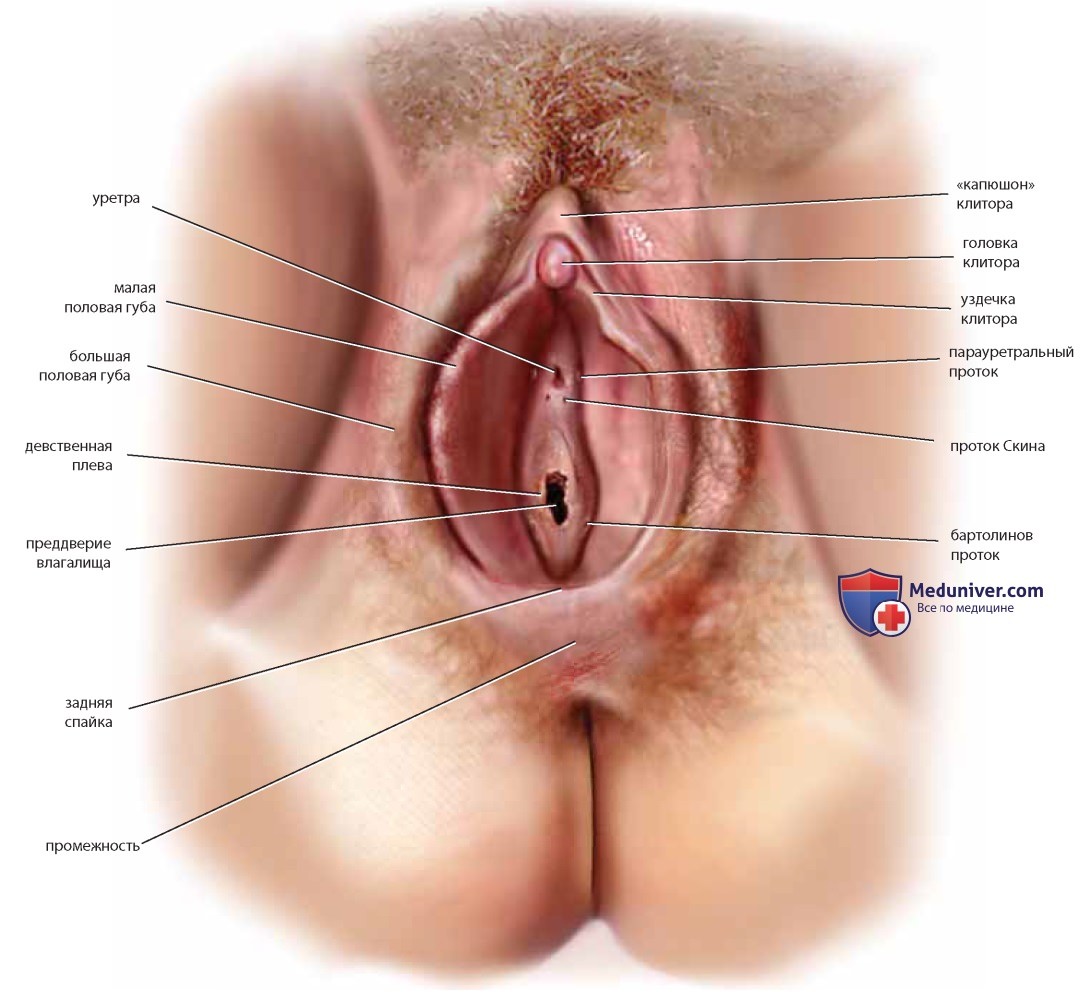
Вульва состоит из больших и малых половых губ, преддверия, клитора и периклиторальных тканей и промежности (рис. 44). Более широкое понятие вульвы включает лобок, ткани бедра, кожу ануса и перианальной области.
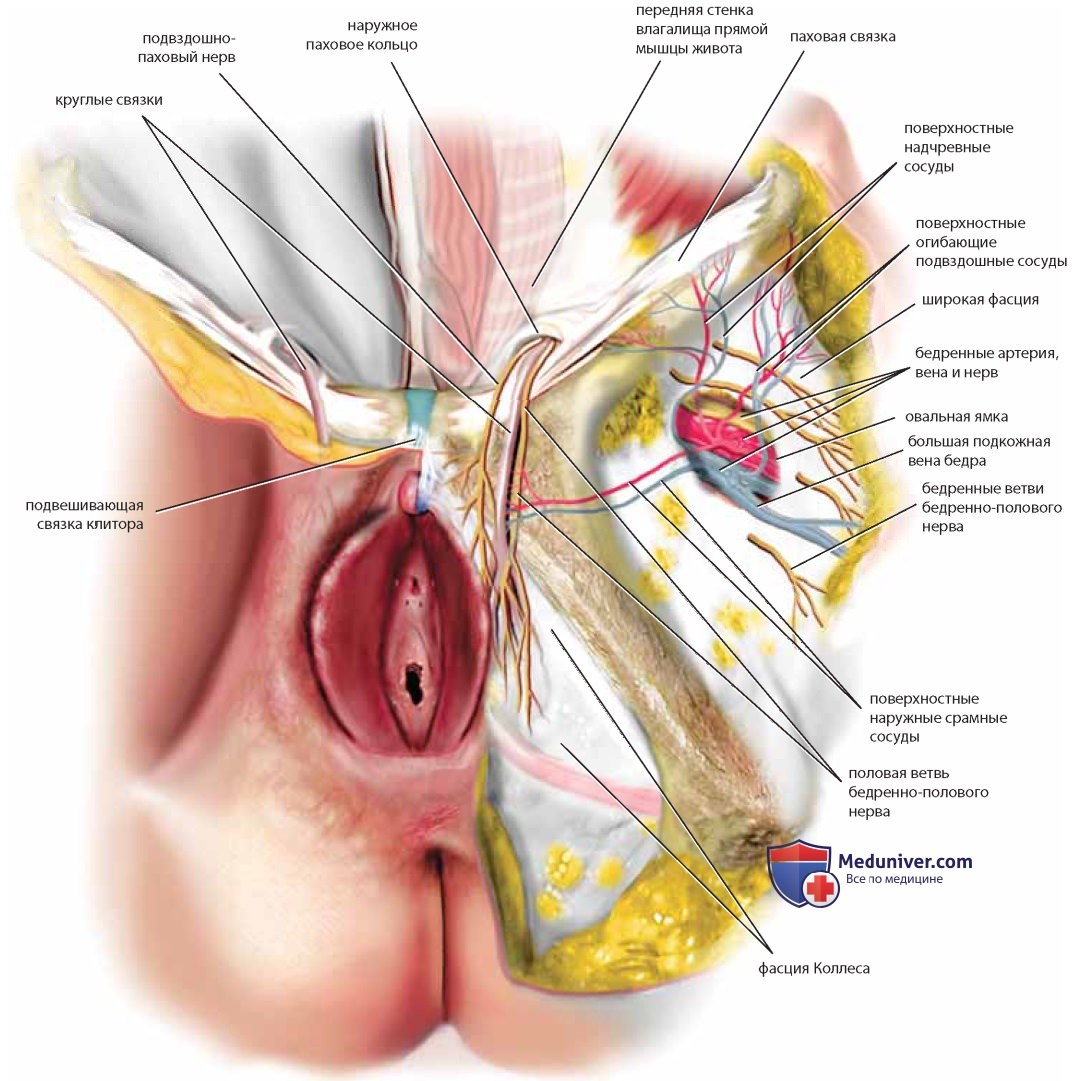
Преддверие содержит множество слизистых желез и их протоки. Уретра и влагалище также открываются в преддверие. Под кожей вульвы лежит подкожная жировая ткань. Общий контур вульвы определяют отложения жировой ткани и фасция Коллеса. Круглые связки и рудиментарный канал Нака входят в глубокие слои жировой ткани в области больших половых губ.
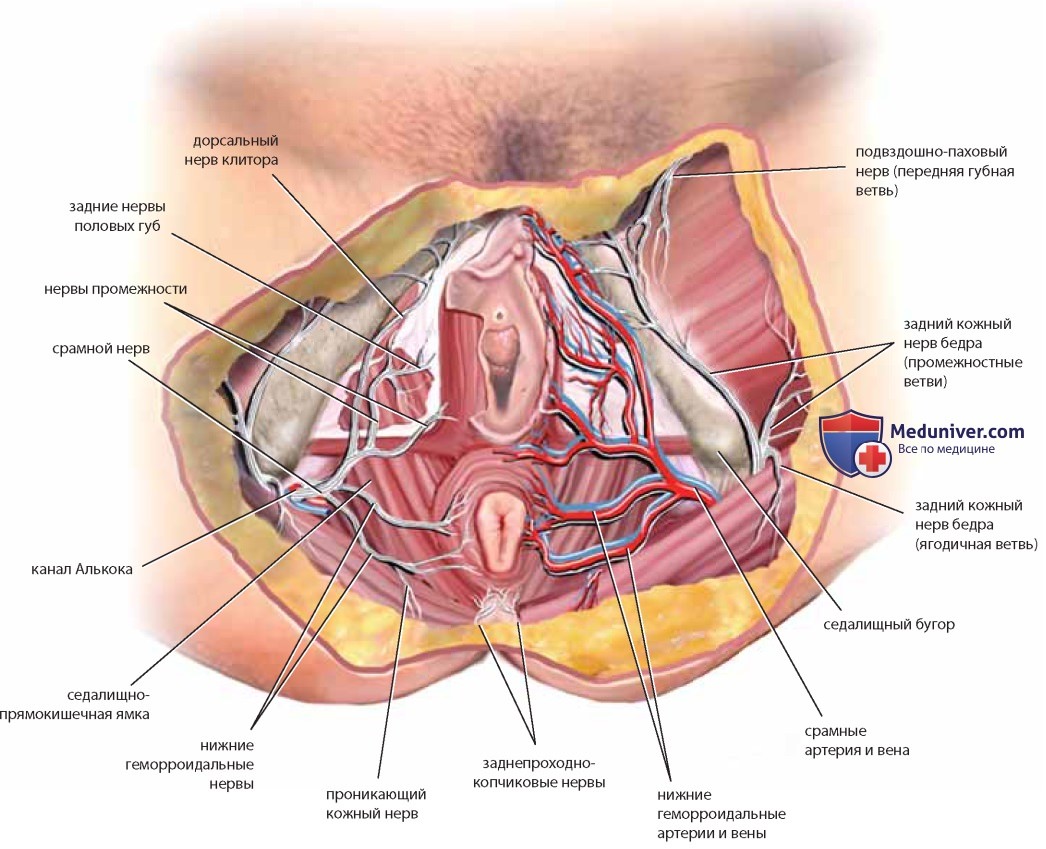
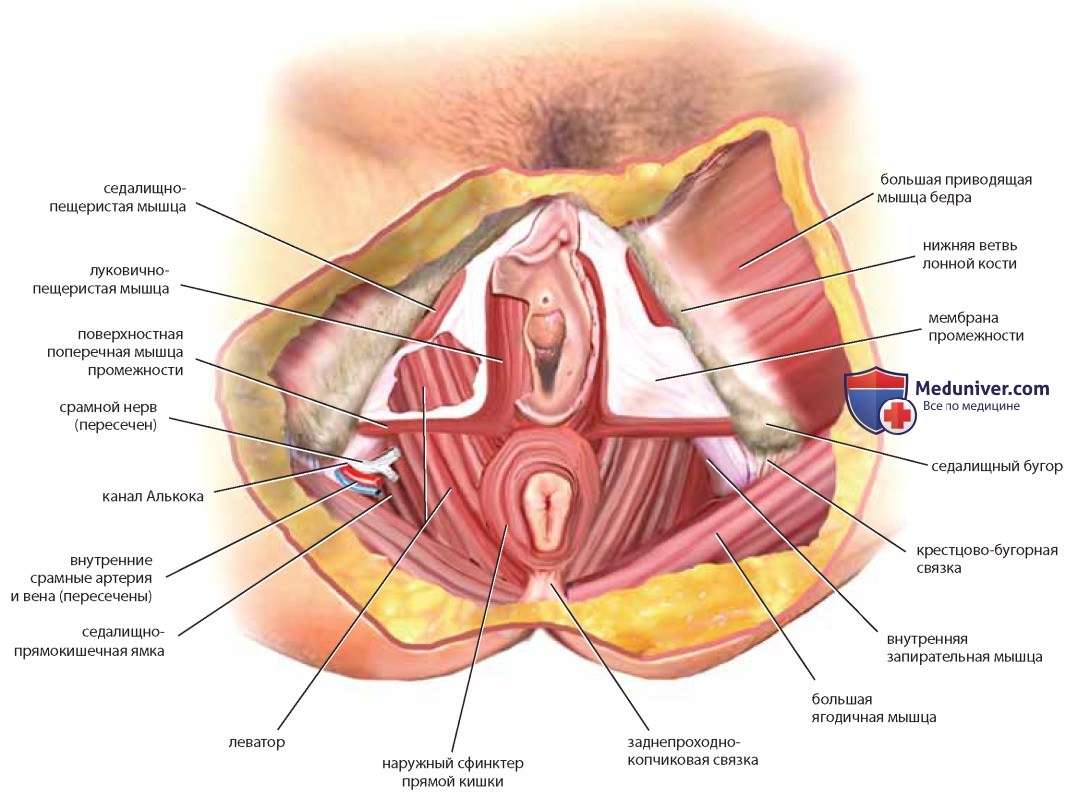
Срамные сосуды и нервы также находятся в глубокой жировой ткани. Нервно-сосудистые пучки проходят медиальнее седалищных бугров с каждой стороны, отдавая ветви анусу и нижнему отделу прямой кишки, перианальной коже, коже вульвы, поверхностным и глубоким структурам вульвы (рис. 45). После удаления фасции Коллеса видны мышечные элементы вульвы, состоящие из наружного и внутреннего сфинктеров, поверхностной поперечной мышцы промежности, седалищно-пещеристой и луковично-пещеристой мышц. Последние три мышцы соединены плотной фасциальной пластиной — мембраной промежности, при вскрытии которой обнажаются леваторы. Проводя диссекцию, следует отметить топографические взаимоотношения структур, идентифицировав седалищные бугры, лонную дугу и проведя пальцевое исследование влагалища и прямой кишки (рис. 46).
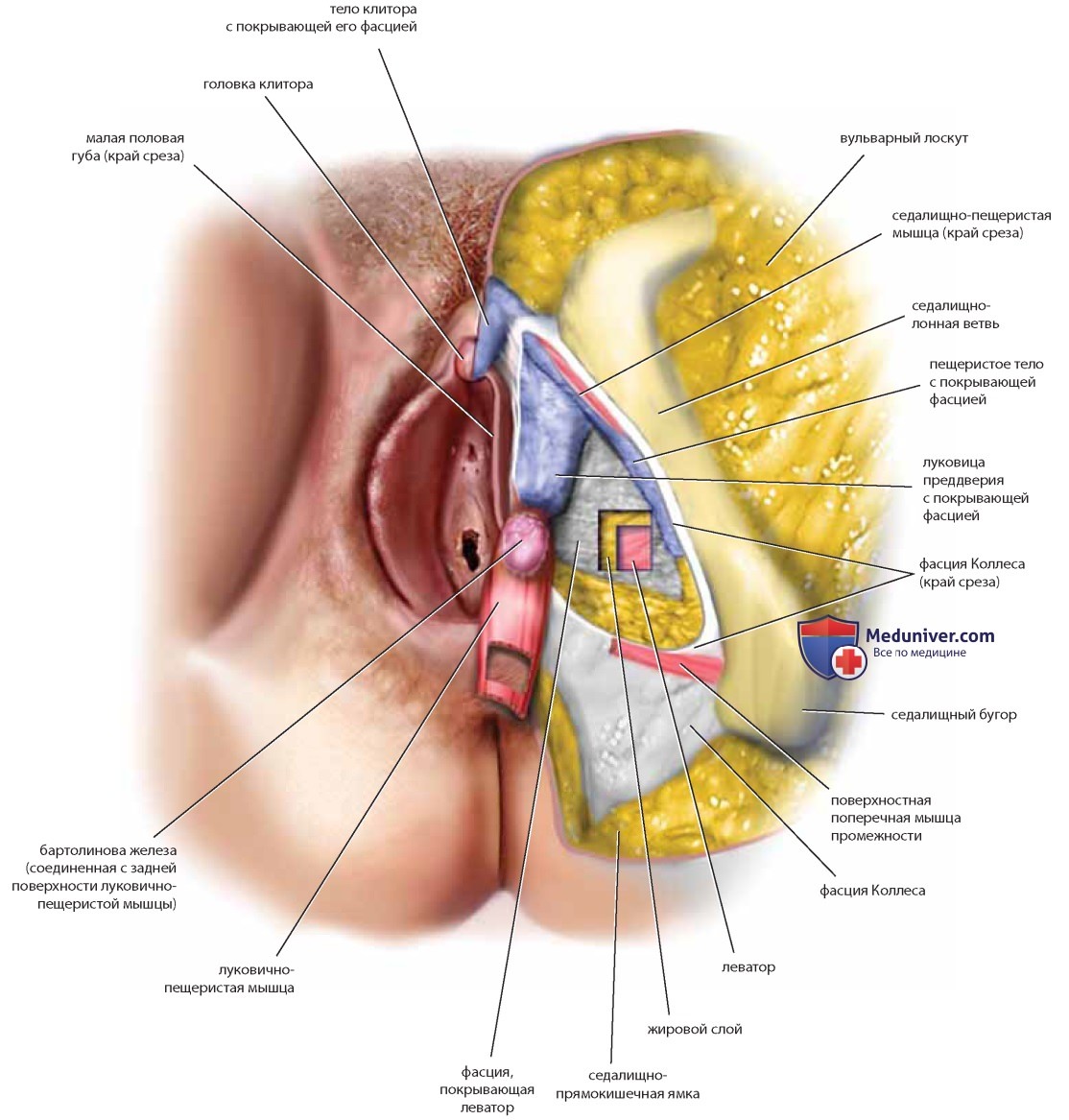
После аккуратного отделения мышцы промежности от подлежащих структур виден глубокий кавернозный аппарат промежности (рис. 47), состоящий из луковицы преддверия, пещеристого тела клитора, тела и головки клитора. Под брюшком луковичнопещеристой мышцы расположена бартолинова железа, связанная с луковицей преддверия. Глубоко между мышцами промежности находятся леваторы. Любопытно, что при трупной диссекции как на свежем материале, так и на вскрытом материале тело промежности не идентифицируют. Мышца, расположенная непосредственно под кожей и подкожно-жировым слоем промежности, — наружный сфинктер прямой кишки.
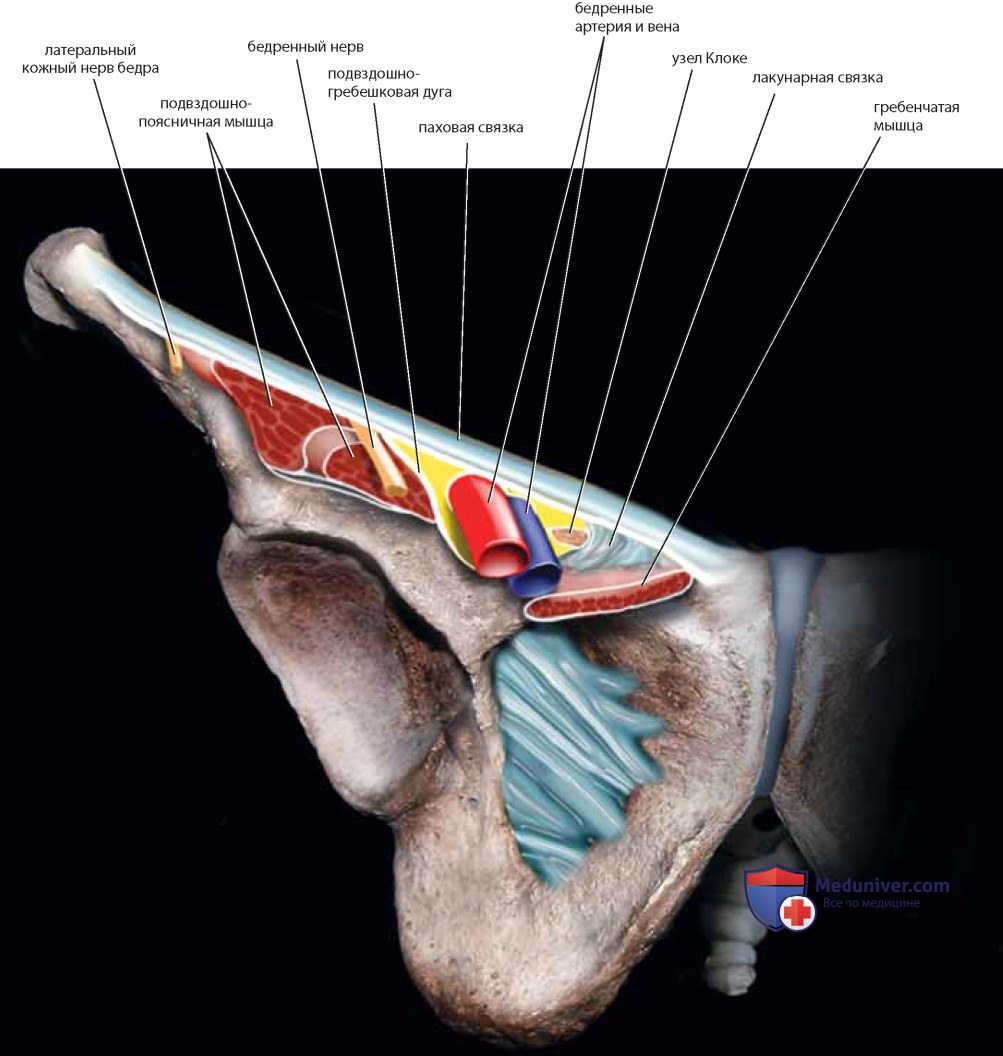
Бедренный треугольник, являясь частью бедра, в то же время напрямую связан с анатомией вульвы и косвенно с гинекологической реконструктивной хирургией. Мышцы бедра обсуждены и показаны ранее (см. рис. 14, 15). Большая подкожная вена лежит в окружении жировой ткани на медиальной части бедра. Диссекция этой вены в краниальном направлении приведет анатома к овальному углублению, заполненному соединительной тканью (решетчатая фасция овальной ямки) (рис. 48). Подкожная вена впадает в большую бедренную вену, лежащую в плотном фасциальном канале. В таком же канале, непосредственно латеральнее вены, находится бедренная артерия, а латеральнее последней — бедренный нерв.
При аккуратной диссекции могут быть выделены три мелких сосуда, связанных с бедренной (или подкожной) веной и бедренной артерией: поверхностный наружный срамной сосуд, поверхностный надчревный сосуд и поверхностный сосуд, огибающий подвздошную кость. Медиальнее бедренной вены находится бедренный канал, чья медиальная граница проходит рядом с лакунарной связкой.
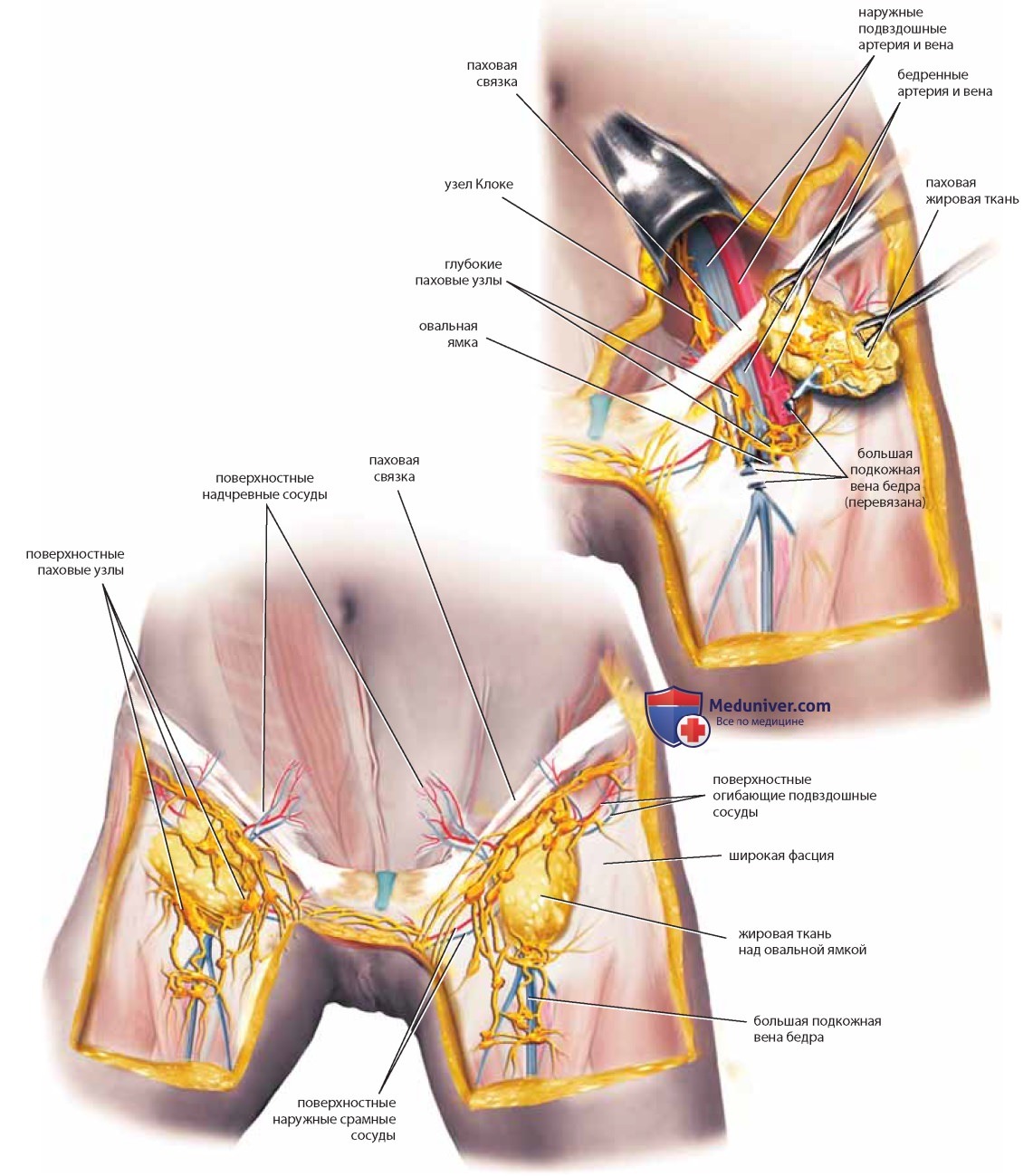
Круглая связка, окруженная поперечной фасцией, в сопровождении половой ветви бедренно-полового нерва и подвздошнопахового нерва проходит над лонной костью и фасцией Коллеса и погружается в глубокую жировую ткань большой половой губы (см. рис. 48). Лимфа оттекает от вульвы к бедру (паху) по лимфатическим сосудам сначала к поверхностным паховым, а затем к глубоким паховым (бедренным) лимфатическим узлам. Поверхностные узлы связаны с тремя поверхностными сосудами, описанными ранее, и с подкожной веной и находятся в толще жировой ткани бедра (рис. 49).
Глубокие паховые (бедренные) узлы расположены по ходу бедренной вены и бедренного канала. От них лимфа течет к наружным подвздошным узлам. Самый нижний из наружных подвздошных узлов, известный как узел Клоке, находится в бедренном канале.
Лимфатическая жидкость может перетекать справа налево и наоборот по жировой ткани лобка, следовательно, отток от патологических очагов может происходить как к контралатеральным, так и ипсилатеральным паховым узлам. Взаиморасположение больших сосудов, нервов, лакунарной и паховой связок, подвздошно-поясничной и гребенчатой мышц представлено на рис. 50. Таким образом, хирург должен иметь детальное и точное представление о тазовой анатомии, и прежде всего о взаимоотношениях соседних структур в любом месте таза. Это знание становится особенно важным при нарушенной анатомии, обусловленной спаечным процессом, тогда как в забрюшинном пространстве сохраняется исходная анатомия.
Видео хода брюшины в малом тазу у женщин
- Рекомендуем вам следующую статью "Вегетативная нервная система женского таза"
Редактор: Искандер Милевски. Дата публикации: 1.10.2022

