Принципы лечения гипертонии - выбор препарата
Рекомендуется лечение всех больных с уровнем артериального давления выше 140 и 90 мм рт ст. Целью терапии является поддержание артериального давления на уровне 140 и 90 мм рт ст., а у больных сахарным диабетом -130 и 80 мм рт ст.
Традиционно рассматривается ступенчатая схема лечения больных артериальной гипертензией.
На первом этапе (до назначения медикаментозной терапии у больных с мягкой и умеренной гипертензией и одновременно с назначением лекарственной терапии у больных с тяжелой и очень тяжелой гипертензией) рекомендуется изменение образа жизни больного - нормализация массы тела, ограничение потребления алкоголя и натрия (соли), регулярные физические упражнения, прекращение курения.
На втором этапе при отсутствии нормализации артериального давления при продолжающихся немедикаментозных мероприятиях рекомендуется начало медикаментозной терапии. Выбор препарата осуществляется в зависимости от имеющейся у данного пациента сопутствующей патологии. При ее отсутствии предпочтение отдается диуретикам или бета-блокаторам, поскольку именно для этих классов препаратов имеются наиболее убедительные данные в отношении снижения смертности больных. (Возможно использование ингибиторов АПФ, антагонистов кальция, блокаторов альфа 1-рецепторов и альфа- и бета-блокаторов).
На третьем этапе при отсутствии эффекта от проводимой терапии производят увеличение дозы препаратов или производят замену препарата или же добавляют к лечению препарат другого класса.
На последующих этапах используются различные схемы комбинированной терапии.
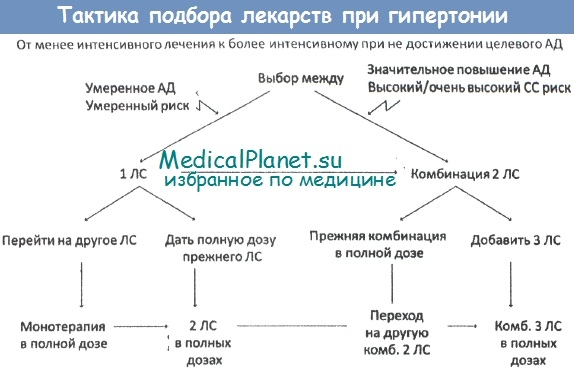
Кроме описанной поэтапной тактики лечения все большее распространение получает так называемый матричный индивидуальный подход к лечению, который не считает обязательным начало медикаментозной терапии с диуретика или бета-блокаторов. При этом в качестве первоочередного выбора используются антагонисты кальция или ингибиторы АПФ.
Для купирования гипертонических кризов используются следующие препараты: нифедипин короткого действия (под язык), клонидин, каптоприл и лабеталол (внутрь) или вводимые внутривенно нитропруссид натрия, лабеталол, фентоламин, петлевые диуретики.
Диуретики снижают избыток натрия и жидкости, уменьшая объем плазмы. Побочные эффекты выражаются электролитными и метаболическими нарушениями. В связи с этим при лечении необходим тщательный лабораторный контроль.

Антиадренергические препараты для лечения гипертонии
Бета-адреноблокаторы снижают сердечный выброс и нормализуют состояние системы ренин-ангиотензин. Побочные действия: бронхоспазм, брадикардия, прогрессирование сердечной недостаточности, импотенция, слабость, депрессия и ночные кошмары препятствуют их широкому применению в клинической практике.
Альфа - адреноблокаторы. Снижают периферическое сопротивление (прозозин, доксазозин, теразозин). Данные препараты (доксазозин) имеют преимущества у больных с сопутствующей аденомой предстательной железы.
Периферические антагонисты альфа- и бета-рецепторов (лабеталол).
Препараты центрального действия, алкалоиды раувольфии, симпатомиметики, а также прямые вазодилятаторы в современной литературе рассматривают как дополнительные гипотензивные средства. К ним относятся клонидин, метилдопа, гуанфацин, моксонидин, гуанетидин, гидралазин, миноксидил.

Кардиоселективные b1-адреноблокаторы в 50 раз эффективнее блокируют b1-адренорецепторы, чем b2-адренорецепторы.
Фактически избирательность (селективность) означает, что требуется в 50 раз больше блокатора, чтобы достичь той же блокады b2-рецептора, что и b1-рецептора.
Однако по мере увеличения концентрации препарата в области рецептора избирательность действия постепенно теряется
Блокаторы кальциевых клапанов (антагонисты кальция) для лечения гипертонии
К первому поколению антагонистов кальция в настоящее время относят верапамил (фенилалкиламин), дилтиазем (бензотиазепин) и нифедипин (дигидропиридин).
Эти лекарственные средства характеризуются несколькими ключевыми особенностями:
- непредсказуемой ответной реакцией на дозу препарата вследствие высокой межиндивидуальной и внутрииндивидуальной вариабельности концентраций препарата в плазме. Этот эффект вызван низкой и вариабельной биодоступностью препарата главным образом в результате сравнительно высокой интенсивности метаболизма при первом прохождении через печень;
- побочные эффекты, такие как тахикардия, сердцебиение и головная боль, вызванные быстрой вазодилятацией и последующим возбуждением симпатической нервной системы, особенно характерны для нифедипина. Основополагающей причиной этих побочных эффектов является короткий период достижения максимальной концентрации в плазме;
- короткая продолжительность действия вследствие сравнительно быстрого периода полувыведения препарата из плазмы. Последствием этого является то, что больные с гипертензией и/или ишемической болезнью сердца не защищены во время критических утренних пиков эпизодов ишемии;
- отрицательное инотропное и хронотропное действие и замедление предсердно-желудочковой проводимости (главным образом отмечаемые у верапамила и дилтиазема) обусловлены низкой органной селективностью этих препаратов.
В настоящее время не рекомендуют использовать препараты первого поколения для длительного лечения больных артериальной гипертензией.
Второе поколение блокаторов кальциевых каналов включает соединения, разработанные с целью улучшения фармакокинетического профиля и/или с увеличенной сосудистой селективностью. Этот класс разделен на две группы: IIа- лекарственные формы с замедленным высвобождением действующего начала и IIb- соединения с новой химической структурой. Блокаторы кальциевых каналов группы IIа имеют следующие клинические характеристики:
- Меньшее число побочных эффектов, связанных с вазодилятацией, по сравнению с препаратами первого поколения вследствие увеличения времени достижения пиковой концентрации препарата в плазме крови (т.е. более медленное начало действия).
- Увеличенная продолжительность действия вследствие комбинации более продолжительного времени достижения пиковой концентрации препарата в плазме и более длинного периода полувыведения.
Блокаторы кальциевых каналов группы IIb характеризуются следующими свойствами: уменьшенным отрицательным инотропным и хронотропным действием и меньшим влиянием на предсердно-желудочковую проводимость благодаря повышенной сосудистой селективности.
Несмотря на улучшения в общем фармакокинетическом профиле или тканевой селективности, многие препараты второго поколения все еще демонстрируют непредсказуемую клиническую эффективность из-за низкой биологической доступности, больших колебаний концентрации максимум-минимум в плазме и резкого окончания действия препарата, влекущую возможность быстрой потери эффективности.
Амлодипин предлагают рассматривать в качестве прототипа третьего поколения блокаторов кальциевых каналов. Его можно отличить от препаратов, как первого, так и второго поколения по следующим характеристикам:
- более предсказуемая эффективность. Например, амлодипин имеет наиболее высокую биодоступность (64%) после приема внутрь и лишь небольшие различия между уровнями максимальной и минимальной концентраций препарата в плазме в состоянии стабильного равновесия;
- истинно длительное действие препарата, что расширяет эффективность действия свыше 24 часов без необходимости применения лекарственной формы с замедленным высвобождением действующего начала. У амлодипина это обусловлено большим периодом полувыведения и уникальными характеристиками взаимодействия со специфическими местами связывания комплекса Са2+ канала. В результате своих отличительных особенностей связывания с рецепторами амлодипин характеризуется как медленным началом, так и медленным прекращением действия.
Классификация антагонистов кальция на три поколения (по Т. Toyo-Oka и W. Nayler, с изменениями и дополнениями Б.А. Сидоренко с соавт.)
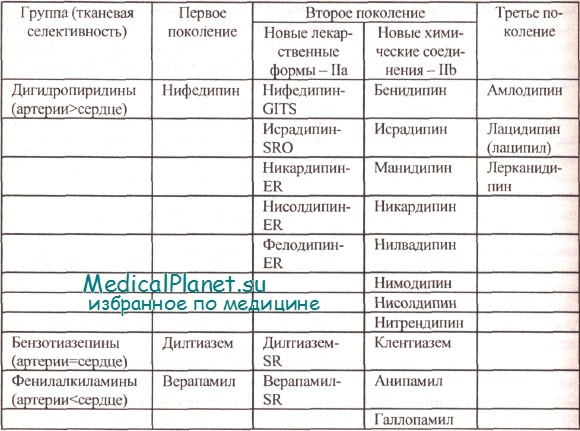
GITS= gastrointestinal therapeutic system;
ER= extend release.
Ингибиторы-АПФ для лечения гипертонии
Ингибиторы-АПФ подавляют конверсию ангиотензина I в ангиотензин II и в результате снижают периферическое сопротивление. В дополнение к этому снижается также и продукция альдостерона, что уменьшает задержку натрия и воды.
Препараты первого поколения (каптоприл) характеризуются коротким временем полувыведения, что требует четырехкратного приема в сутки. Препараты второго поколения отличаются большей продолжительностью действия, что позволяет применять их один раз в сутки. Ряд ингибиторов АПФ исходно существуют в активной форме и образуют в процессе метаболизма также активные дисульфидные соединения (группа каптоприла).
Группа пропрепаратов - это исходно неактивные препараты, которые превращаются в активные формы в печени (эналаприл-эналаприлат). Водорастворимые ингибиторы АПФ не подвергаются метаболизму и активны в естественной форме (лизиноприл).
Побочные эффекты, которые наблюдаются при приеме ингибиторов АПФ, могут быть непосредственно обусловлены блокадой АПФ (гипотензия, почечная недостаточность, гиперкалиемия), или связаны с механизмом действия - активацией системы простагландинов и кининов (кашель, ангионевротический отек). Ряд побочных эффектов имеет неизвестное происхождение (нарушения вкуса, экзантема, повреждение костного мозга).
Новой группой гипотензивных препаратов являются блока юры рецепторов ангиотензина II, отличающиеся от ингибиторов АПФ меньшим числом побочных эффектов. К таким препаратам относится лозартан, однако, опыт его длительного клинического применения пока недостаточен.
Видео фармакологические, побочные эффекты клонидина, метилдопы - центральных антиадренергических препаратов
- Читать далее "Симптомы почечной гипертонии и ее диагностика"
Оглавление темы "Диагностика болезней сердца и легких":- Симптомы гипертонии и ее диагностика
- Принципы лечения гипертонии - выбор препарата
- Симптомы почечной гипертонии и ее диагностика
- Симптомы гормональной гипертонии и ее диагностика
- Симптомы перикардита и его диагностика
- Симптомы тампонады сердца и ее диагностика
- Симптомы констриктивного перикардита и его диагностика
- Симптомы эндокардита и его диагностика
- Методы диагностики болезней органов грудной клетки в пульмонологии
- Симптомы бронхиальной астмы и ее диагностика

