Венозные мальформации кожи: причины, клиника, диагностика, лечение
Венозные мальформации - краткий обзор:
• Наиболее частая причина обращений в специализированные сосудистые центры. Заболеваемость неизвестна, но ниже, чем при КМ.
• Врожденные пороки развития венозного русла с низким давлением.
• Синеватого цвета, локализованные или обширные, одиночные или множественные.
• Сжимаются при пальпации, наличие флеболитов.
• Гистологически представлены эктазирован-ными веноподобными структурами с аномальными муральными клетками.
• В основном носят спорадический характер, но могут передаваться по наследству как аутосомно-доминантный признак.
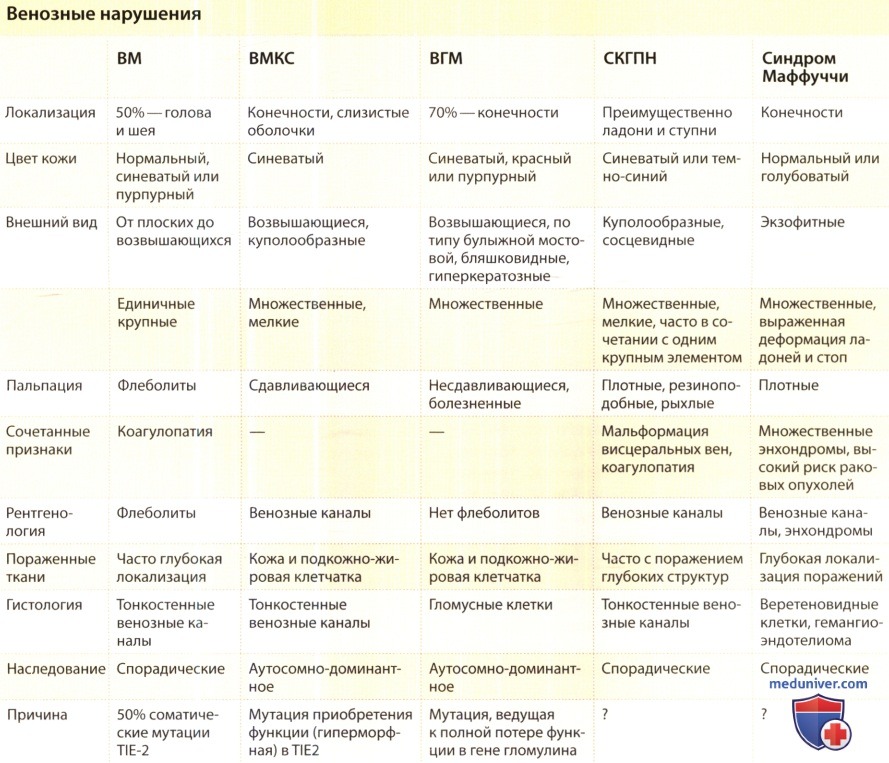
• Наследственные венозные аномалии: ВМ кожи и слизистых оболочек (ВМКС) (1%), венозные гломус-мальформации (ВГМ) (>5%).
• Синдромные венозные мальформации: синдромы Клиппеля-Треноне, Маффуччи и красно-голубого пузырчатого невуса (СКГПН).
а) Эпидемиология. Согласно данным специализированных центров, венозные аномалии являются наиболее распространенными среди всех сосудистых мальформаций. В большинстве случаев они бывают спорадическими, однако 1% является наследственными венозными мальформациями кожи и слизистых оболочек (ВМКС) и еще 5% — наследственными венозными гломус-мальформациями (ВГМ). Половой предрасположенности при данных состояниях описано не было.
Степень выраженности как ВМКС, так и ВГМ варьирует в зависимости от возраста и достигает максимума к 20 годам (87% ВМКС и 92,7% ВГМ). Крупные ВМКС и ВГМ выявляются уже при рождении. Так или иначе, у 17% больных с течением времени развиваются новые мелкие элементы.
Венозные мальформации (ВМ) — это врожденные дефекты на коже или слизистых оболочках, которые, однако, могут поражать любые структуры (подкожно-жировую клетчатку, мышцы, кости и нервы) и органы (центральную нервную систему, желудочно-кишечный тракт (ЖКТ). В 50% случаев ВМ локализуются в области лица и шеи, в 37% — на конечностях. ВМ преимущественно бывают изолированными, однако они могут являться частью комплексных сосудистых заболеваний неясной этиологии, таких как СКТ, синдром Маффуччи и синдром красно-голубого пузырчатого невуса (СКГПН).
б) Патогистология. Венозная мальформация (ВМ) представлены расширенными сосудистыми каналами венозного типа с плоским эндотелием и тонкими стенками, вследствие наличия различного количества пристеночных гладкомышечных клеток, которые позитивно окрашиваются на гладкомышечный α-актин. В отличие от ВМ, ВГМ характеризуются расширенными венозными каналами, окруженными пристеночными гломусными клетками, которые в действительности являются аномальными гладкомышечными клетками.
Гломусные клетки имеют круглую или полигональную форму, в то время как для нормальных гладкомышечных клеток сосудов характерна пролонгированная форма. При иммуногистохимическом исследовании гломусные клетки позитивно окрашиваются на гладкомышечный а-актин и виментин и негативно — на десмин, фактор Виллебранда и маркер повреждения нейронов — белок S100. При проведении гибридизации in situ они также оказываются негативными на гломулин.
в) Патогенез венозных мальформаций (ВМ). Этиопатогенез как минимум 50% спорадических ВМ связан с соматическими мутациями в домене тирозин-киназы рецептора ангиопоэтина TIE2, который ранее идентифицировали как причинный ген наследственной ВМ кожи и слизистых оболочек (ВМКС). Однако такие мутации отличаются от наследственных, поскольку самую распространенную соматическую мутацию (L914F) никогда не идентифицировали как наследственную мутацию и, наоборот, самую распространенную наследственную мутацию (R849W) никогда не идентифицировали как спорадическую, следовательно, спорадические мутации, вероятно, приводят к летальности в зародышевой линии, а наследственные оказывают более слабое действие, которое требует дополнительных изменений.
ВМКС вызывается аминокислотными замещениями в гене TIE2. Такие гиперморфные мутации индуцируют фосфорилирование рецептора. ВГМ генетически связана с локусом на 1р21 и вызывается мутациями потери функции в гене гломулина. В настоящее время не установлено корреляции между расположением мутации в гене гломулина и характеристиками заболевания, в частности, количеством гломусных клеток в очаге, размерами очага и количеством очагов.
Более того, экспрессивность одной и той же мутации варьирует от пациента к пациенту. К настоящему моменту мутация в гломулине была обнаружена практически во всех тестированных семьях с ВГМ, что указывает на гомогенность локуса (Brouillard и соавт., неопубликованные данные). Среди обнаруженных 30 различных мутаций, восемь мутаций выявлены в нескольких семьях, что делает возможным установление генетического диагноза более чем у 75% пациентов. Несколько наблюдений указывают на парадоминантный тип наследования ВГМ вместо простой аутосомно-доминантной передачи.
Соматическая двунаправленная мутация была обнаружена в ВГМ, удаленной у пациента с известной наследственной мутацией глобулина (Aerts и соавт., готовится к печати).
Комбинация наследственной и соматической мутации в ткани указывает на необходимость полной потери глобулина для развития ВГМ. Этим объясняется вариабельность в размере и локализации венозных гломус-мальформаций в зависимости от времени возникновения постзиготных вторичных мутаций. В пользу этой модели свидетельствуют низкая частота экстенсивных очагов (>5 см) и высокая частота локализованных очагов (<5 см).

Б. Гистологически ВМ представляет собой расширенные веноподобные каналы с аномалиями в пристеночных клетках (окраска гематоксилин-эозином).
В. Поверхностная венозная гломус-мальформация внутренней поверхности бедра. Обратите внимание на наличие пристеночных гломусных клеток при гистологическом исследовании (окраска гематоксилин-эозином).
Г. ВМ слизистой оболочки с поражением нижней губы и дна полости рта.
г) Клиника венозных мальформаций (ВМ). Обычно ВМ единичные, но могут быть и множественными, что указывает на наследственный характер заболевания. Кожные ВМ представляют собой врожденные элементы светло-голубого или темно-синего цвета. Цвет кожных покровов над глубокими ВМ не изменен, и диагноз часто выставляется лишь в пубертатном или более позднем возрасте при присоединении болевого синдрома. Кожные ВМ выявляются рано, так как обычно они обращают на себя внимание при осмотре. Размер поражений варьирует от мелких рыхлых волдырей до крупных элементов, достигающих нескольких сантиметров в диаметре. ВМ с легкостью могут опорожняться при надавливании или при придании пораженному участку приподнятого положения.
Температура кожных покровов не изменена. Не отмечается дрожания или выслушивания шумов. В зависимости от размера и локализации ВМ могут вызывать болевой синдром, в особенности в утренние часы при пробуждении, приводить к анатомическим деформациям и даже провоцировать жизнеугрожающие состояния вследствие кровотечения, роста и распространения поражения или обструкции жизненно важных структур. Пальпация безболезненна до развития тромбоза.
Местный тромбоз является причиной острой боли, продолжительностью до 10 дней, приводящей к образованию флеболитов, которые можно обнаружить при пальпации или рентгенографическом исследовании. ВМ никогда не приводят к тромбоэмболии легочных артерий. Лицевые ВМ обычно односторонние, что вызывает асимметрию, прогрессирующую деформацию лица и в некоторых случаях смещение зубов из линии зубной дуги. При локализации ВМ в пределах височной мышцы типичным симптомом являются мигрени. Ротоглоточные ВМ могут приводить к нарушению речи, а ВМ с локализацией в глотке или гортани перекрывают дыхательные пути, вызывая храп и даже апноэ во сне.
Венозные мальформации (ВМ) на конечностях часто поражают мышцы и суставы. Это приводит к мышечной слабости, гипотрофии, иногда — к гипертрофии, что, в свою очередь, приводит к образованию разницы между двумя конечностями, которая в данном случае бывает менее выраженной, чем при СКТ. Внутрисуставные кровотечения при локализации мальформации в коленном суставе провоцируют раннее начало артроза. Генитальные ВМ часто сопутствуют ВМ конечностей и могут являться причиной болей во время полового акта. ВМ с поражением ЖКТ часто выявляются у пациентов при обследовании по поводу хронической анемии.

д) Список литературы:
- Brouillard Р, Vikkula М: Vascular malformations: Localized defects in vascular morphogenesis. Clin Genet 63(5):340-351, 2003
- Alomari AI: CLOVE(S) syndrome: Expanding the acronym. Am J Med Genet A 149A(2):294; author reply 295, 2009
- Enjolras O, Chapot R, Merland JJ: Vascular anomalies and the growth of limbs: A review. J Pediatr Orthop B13(6):349-357, 2004
- Boukobza M et al: [Sturge-Weber syndrome. The current neuroradiologic data], J Radiol 81 (7):765—771, 2000
- Boon LM et al: Glomuvenous malformation (glomangioma) and venous malformation: Distinct clinicopathologic and genetic entities. Arch Dermatol 140(8):971-976, 2004
- Dompmartin A, Vikkula M, Boon LM: Phlebology 25(5): 224-235, 2010
- Wassef M, Enjolras O: [Superficial vascular malformations: Classification and histopathology]. Ann Pathol 19(3):253—264,1999
- Limaye N et al: Somatic mutations in angiopoietin receptor gene ТЕК cause solitary and multiple sporadic venous malformations. Nat Genet 41 (1): 118-124, 2009
- Hein KD et al: Venous malformations of skeletal muscle. Plast Reconstr Surg 110(7): 1625-1635, 2002
- Sirvente J et al: Frequency and phenotypes of cutaneous vascular malformations in a consecutive series of 417 patients with familial cerebral cavernous malformations. J Eur Acad Dermatol Venereol 23(9):1066-1072, 2009
- Dompmartin A et al: Elevated D-dimer level is diagnostic for venous malformations. Arch Dermatol 145:1239-1244, 2009
- Konez O, Burrows PE: Magnetic resonance of vascular anomalies. Magn P.eson Imaging Clin N Am 10(2):363—388, VII, 2002
- Рекомендуем далее ознакомиться со статьей "Лимфатические мальформации кожи: причины, клиника, диагностика, лечение"
Редактор: Искандер Милевски. Дата публикации: 10.3.2019

