Прогноз и лечение атероматозной эмболии
а) Осложнения атероматозной эмболии. В зависимости от пораженного органа выделяется несколько ишемических осложнений. Обычно поражаются почки, мезентериальные сосуды и центральная нервная система. Атероэмболическая болезнь почек является следствием «забрасывания» эмболами сосудистых ветвей почечной паренхимы. В результате может развиваться интенсивный воспалительный процесс с формированием гломерулосклероза, атрофии канальцев и интерстициального фиброза. Хотя время, необходимое для начала заболевания, и длительность прогрессирования сильно варьируют, как правило, признаки нарушения функции почек проявляются через несколько недель после воздействия провоцирующего фактора.
В результате может развиваться артериальная гипертензия или почечная недостаточность. В редких случаях появляется макрогематурия или развивается истинный инфаркт почки. Развитие почечной недостаточности представляет собой наиболее неблагоприятное осложнение с высокой летальностью.
Еще одну угрозу атероматозная эмболия несет при поражении центральной нервной системы. Объективную опасность представляют такие ишемические проявления, как транзиторные приступы ишемии, инсульты и паралич. Кроме того, могут возникать и другие явные проявления, такие как спутанность сознания или прогрессирующая неврологическая симптоматика.
Желудочно-кишечный тракт является, наверное, третьей по частоте системой, поражаемой при атероматозной эмболии. Симптомы могут включать неспецифические жалобы, такие как боли в животе, тошнота, рвота или диарея. При желудочно-кишечном кровотечении или инфаркте кишечника могут наблюдаться более явные ишемические симптомы. Наиболее часто поражению подвержена толстая кишка. Диагностика может быть затруднена, так как симптомы, выявляемые при эндоскопии, часто неспецифичны, а классические симптомы, возникающие при выполнении биопсии, упускаются из виду. Зарегистрированы также случаи инфаркта селезенки, холецистита, гангрены желчного пузыря, панкреатита и панкреонекроза.
б) Прогноз и течение. При холестериновой эмболии прогноз обычно плохой, частично по причине тяжелого атеросклероза. Исход зависит от того, сосуды какого органа эмболизированы. Однолетняя летальность оценивается в диапазоне от 20% до 30%. Наиболее неблагоприятный исход, по некоторым данным, наблюдается при супраренальной локализации источника эмболии.
После успешного хирургического или медикаментозного лечения проявления заболевания обычно стихают, и в некоторых случаях может наблюдаться спонтанное разрешение очагов поражения. Рецидивирующая эмболия без проведения хирургического или другого лечебного вмешательства может приводить к утрате конечности. При «злокачественном полисистемном» течении заболевания в условиях неэффективности проводимой терапии большинство пациентов умирает в течение одного года. Прогноз чрезвычайно неблагоприятен при системных осложнениях, особенно — почечной недостаточности или инсульте. Развитие терминальной стадии хронической почечной недостаточности вследствие атероматозной эмболии указывает на высокую вероятность летального исхода.
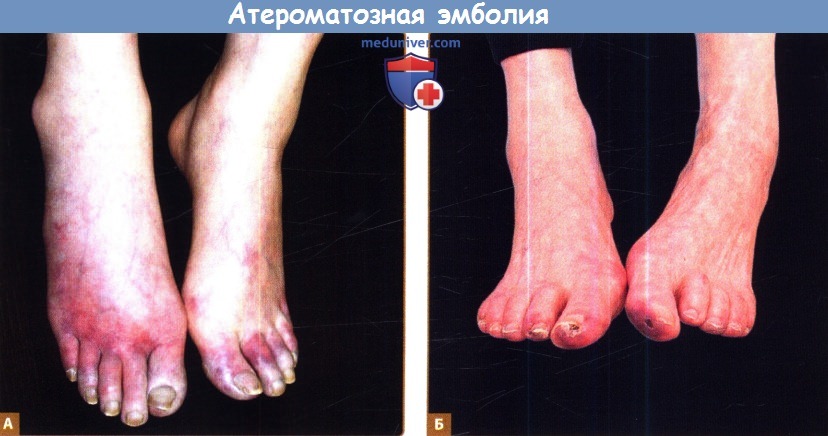
Б. Развитие изъязвлений на кончиках пальцев вследствие атероматозной эмболии со слабовыраженным сетчатым рисунком на передней поверхности стопы, типичным для древовидного ливедо.
в) Лечение атероматозной эмболии. Для минимизации риска терминальной органной недостаточности и улучшения клинического исхода необходима ранняя диагностика. Основными звеньями лечения должны служить профилактика развития ишемического инсульта, оказание вспомогательной поддерживающей медицинской помощи и удаление источника атероматоза. Источник эмболии часто удаляется при хирургическом шунтировании или эндартерэктомии, хотя у многих пациентов имеются противопоказания к проведению больших операций. Эндоваскулярные процедуры с установкой стентов также можно включить в арсенал возможных лечебных мероприятий, однако данные методы могут сопровождаться значительным риском провокации дальнейшей эмболии.
Медикаментозные методы исследования изучены недостаточно хорошо, и рекомендации основаны на результатах небольших исследований или редких сообщениях. Наиболее часто применяются антитромбоцитарные препараты, такие как аспирин и дипиридамол, которые, при наличии эффективности, должны приниматься длительное время. Антитромботическая терапия, заключающаяся в подкожном введении гепарина или низкомолекулярного гепарина, приводит к положительным результатам у некоторых пациентов, позволяя предположить, что данные препараты уменьшают распространенность вторичного тромбоза мелких сосудов. Применения варфарина, как правило, следует избегать вследствие возможной провокации процесса, однако данная точка зрения не обоснована.
Получены предварительные данные о положительном эффекте длительной антикоагулянтной терапии для предотвращения эпизодов эмболии у пациентов с обширными подвижными атеромами аорты. Применение статинов может способствовать стабилизации бляшек, а положительные результаты их применения для профилактики сердечно-сосудистых ишемических изменений у пациентов с сосудистыми заболеваниями были четко установлены. Данных за эффективность использования других препаратов, таких как илопрост и цилостазол, в настоящее время недостаточно, однако предпринимались попытки их применения при нарушениях функции почек и поражении кожи соответственно. Системные кортикостероиды при данном заболевании не рекомендуются.
Поскольку у большинства таких пациентов присутствует тяжелый атеросклероз, они должны получать агрессивную терапию по поводу вторичной профилактики сердечно-сосудистого заболевания с оптимизацией факторов риска.
г) Профилактика. Из-за редкости заболевания и трудностей в установлении диагноза необходимо в полной мере осознавать важность этой проблемы. Необходимо проведение первичной профилактики, направленной на предотвращение развития атеросклеротических бляшек у пациентов, находящихся в группе высокого риска. Если атеросклероз уже развился, рекомендуется избегать проведения инвазивных процедур, выполняя их только по строгим показаниям. Новые технологии с применением проводников с мягкими концами и эластичных катетеров помогают снизить риск ангиографии при ее необходимости. Кроме того, использовались такие защитные приспособления и методики, как фильтры, ловушки и баллонная окклюзия.
У пациентов с атероматозным заболеванием брюшного отдела аорты и подвздошных артерий часто рекомендуется ангиография через плечевую артерию. Минимизации риска развития данного патологического состояния также способствуют уменьшение объема манипуляций и временная остановка кровообращения при хирургическом вмешательстве на аорте.
- Рекомендуем далее ознакомиться со статьей "Облитерирующий тромбангиит (болезнь Бюргера): причины, клиника, диагностика, лечение"
Редактор: Искандер Милевски. Дата публикации: 10.3.2019

