Атероматозная эмболия: причины, патогенез, клиника
Атероматозная эмболия - краткий обзор:
- Атероматозная эмболия — это эмболия мелких артерий мелкими частицами атероматозных элементов, оторвавшихся из более проксимальных артерий.
- Синонимы данного заболевания—холестериновая эмболия, атероэмболия, синдром «синих пальцев» и даже псевдоваскулитный синдром.
- Чаще встречается с увеличением возраста и после инвазивных процедур.
- К симптомам относятся посинение или нарушение цвета пальцев ног, древовидное ливедо, гангрена, некроз, изъязвления и трещины.
- При системном вовлечении развивается почечная недостаточность и инсульты.
- Диагноз подтверждается при помощи выявления холестериновых «пустот» в биопсийном материале кожи или мышц.
- Лечение направлено на предотвращение данного состояния при проведении инвазивных процедур и элиминацию источников эмболии. Медикаментозная терапия может включать антитромбоцитарные препараты и статины, в то время как применение антикоагулятнтых средств является спорным.
а) Эпидемиология. Эпидемиология атероматозной эмболии точно не установлена вследствие ее заниженного выявления и трудностей в постановке клинического диагноза. Данные, полученные в результате аутопсий среди взрослых, позволяют предположить, что частота распространения атероматозной эмболии составляет 0,15-4%. Частота данного заболевания значительно повышается при наличии тяжелого атеросклеротического поражения.
Атероматозная эмболия была обнаружена более чем в 20% случаев летальных исходов после хирургического лечения или ангиографии. Так или иначе, следует подчеркнуть, что частота клинически выявленной атероматозной эмболии, по-видимому, является достаточно низкой (менее 1%). Атероматозная эмболия чаще встречается у мужчин, чем у женщин; согласно сообщениям, соотношение полов составляет 3,4:1. Заболевание тесно связано с пожилым возрастом, средний возраст больных составляет от 66 до 72 лет.
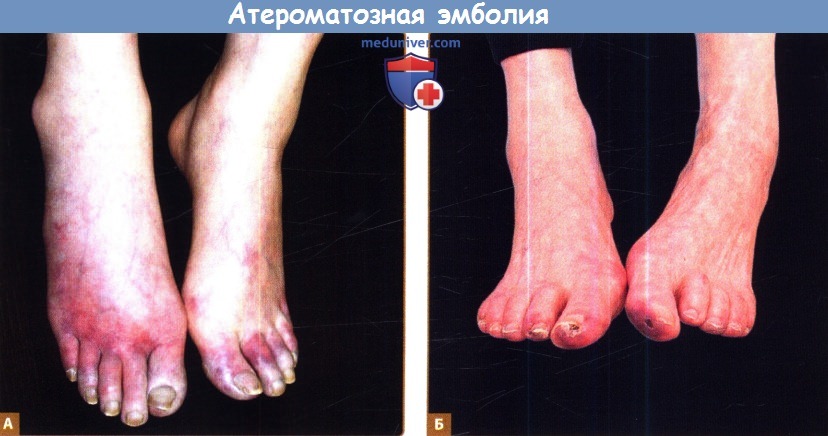
Б. Развитие изъязвлений на кончиках пальцев вследствие атероматозной эмболии со слабовыраженным сетчатым рисунком на передней поверхности стопы, типичным для древовидного ливедо.
б) Этиология и патогенез. Патогенез атероматозной эмболии включает окклюзию мелких артерий и артериол (диаметром 50-900 мкм) атероматозными частицами (или так называемыми кристаллами холестерина), которые смещаются из проксимальнее расположенных атеросклеротических бляшек, что приводит к развитию каскада воспалительных реакций, характеризуемых сначала лейкоцитарной, а затем моноритарной инфильтрацией. Этот воспалительный процесс ведет к дальнейшей окклюзии с образованием тромбов, эндотелиальной клеточной пролиферации и фиброзу интимы, что может вызывать ишемию, инфаркт и некроз ткани.
Клиническая картина характеризуется нарушением перфузии кожи и мышц вследствие окклюзии мелких сосудов, хотя могут поражаться любые органы.
Основным фактором риска развития атероматозной эмболии является атеросклеротическое поражение грудного или брюшного отдела аорты. Риск тем выше, чем обширнее атеросклероз (что определяется утолщением более 4 мм) или при неблагоприятных особенностях бляшки, таких как выступающая в просвет сосуда и мобильная бляшка. К факторам риска относят сопутствующие сосудистые заболевания, включая поражение коронарных артерий, ПАБ и даже аневризму брюшной аорты.
Общепринятые факторы риска атеросклероза также повышают риск развития атероматозной эмболии, при этом основным из них является более старший возраст (более 60 лет).
Атероматозная эмболия часто развивается после проведения инвазивных процедур. Ангиография, эндоваскулярные процедуры, а также операции на сердце и сосудах могут провоцировать механическую травму сосудов и дестабилизировать атеросклеротическую бляшку. Антикоагулянтная терапия, преимущественно с применением Кумадина, и даже тромболитическая терапия относятся к потенциальным факторам риска. Считается, что антикоагуляция может задерживать заживление бляшек с неровными краями или изъязвлениями. Эмболия может разрешаться спонтанно, однако провоцировать это состояние могут даже минимальные стрессорные факторы, такие как кашель или напряжение.
в) Клиника атероматозной эмболии:
1. Анамнез. Клиническая картина атероматозной эмболии, хотя может возникать спонтанно, обычно развивается после инвазивной процедуры, в частности инвазивной ангиографии или хирургической операции на сосудах. Клинические манифестации могут проявиться немедленно или с задержкой на несколько дней после инициирующего события. Четкость проявления клинического синдрома зависит от локализации источника эмболии, типа и распределения кровотока на нижних участках. Синдром может проявляться в диапазоне от слабо выраженных клинических признаков до катастрофических системных осложнений эмболии. В патологический процесс могут вовлекаться практически все органы.
Локализация источника эмболии в восходящей части аорты может приводить к системным осложнениям, в том числе транзиторным приступам ишемии, инсультам или симптомам поражения сетчатки, в то время как при локализации его в нисходящей аорте может развиваться почечная недостаточность, мезентериальная ишемия или геморрагический панкреатит. Поскольку чаще всего участки тяжелого атероматозного заболевания локализуется в абдоминальной аорте и подвздошных артериях, признаки и симптомы вследствие эмболии обычно возникают в нижней части тела. Поражение нижних конечностей типично проявляется изменением цвета, болью или изъязвлениями пальцев стоп, а также болезненностью икроножных мышц.
Кроме того, вследствие повышения метаболизма, связанного с воспалительным процессом, могут встречаться такие общие симптомы, как лихорадка и потеря веса.

2. Кожные проявления. Кожные симптомы часто бывают основной жалобой, с которой пациенты обращаются к врачу. Наиболее типичные из таких симптомов связаны с тканевой ишемией (или, в частности, ишемией пальцев) и включают цианоз, некроз, гангрену, изъязвления и трещины. Часто встречается болезненность, похолодание, посинение или появление пурпурного оттенка пальцев ног при сохранении нормальной пульсации, обнаруживаемые при синдроме «синих пальцев».
Примерно 50% пациентов будут иметь симптомы древовидного ливедо, обычно поражающего стопу и ногу, но в некоторых случаях распространяющегося на туловище или ягодицы. Эритематозные элементы часто наблюдаются на латеральной поверхности стопы и пяточной области. Несмотря на наличие выраженных симптомов ишемии, таких как язвы и гангрена, перфузия в окружающих тканях остается нормальной. Могут встречаться и другие кожные проявления, часто геморрагического характера, в том числе петехии, экхимозы, пурпура и кровоизлияния в ногтевое ложе. Могут выявляться возвышенные болезненные эритематозные узлы, которые, скорее всего, имеют воспалительную этиологию.
3. Физикальные данные. При исследовании сосудистой системы пульсация на стопе и проксимальная пульсация часто не изменены, однако при аускультации над аортой или общими бедренными артериями может выслушиваться систолический шум. Может выявляться болезненность скелетной мускулатуры, в особенности икроножных мышц. Бляшки Холленхорста, обнаруживаемые при исследовании глазного дна (фундоскопии), представляют специфический, но нечувствительный признак, так как большинство атероматозных эмболов возникают из источника, расположенного дистальнее дуги аорты. Также может отмечаться лихорадка.
- Рекомендуем далее ознакомиться со статьей "Анализы и методы обследования при атероматозной эмболии"
Редактор: Искандер Милевски. Дата публикации: 10.3.2019

