Прогноз и современное лечение витилиго
Клиническое течение любого конкретного случая генерализованного витилиго (ГВ) непредсказуемо, но обычно заболевание постепенно прогрессирует и трудно поддается терапевтическому контролю. Иногда очаги со временем распространяются, в других случаях активность заболевания прекращается, и оно персистирует в стабильном статусе в течение длительного периода.
Некоторые клинические параметры, такие как большая продолжительность заболевания, наличие изоморфного феномена Кебнера, лейкотрихия и поражение слизистых оболочек, считаются индикаторами относительно плохого прогноза.
а) Основы лечения витилиго - репопуляция меланоцитов. Ключевым принципом терапии витилиго является содействие репопуляции депигментированных участков межфолликулярного эпидермиса активными меланоцитами, способными мигрировать, выживать и вновь «заселять» лишенную пигмента кожу, осуществляя биосинтез меланина. Репигментация может происходить спонтанно или индуцируется терапией.
Спонтанная репигментация непредсказуема, часто клинически незначительна и обычно косметически неприемлема. Она наблюдается менее чем у 50% пациентов, чаще всего молодого возраста, и на открытых солнцу участках, где роль способствующего фактора может играть естественный солнечный свет. В клинической практике чаще всего встречается картина перифолликулярной репигментации, хотя возможна также репигментация маргинальная, диффузная или комбинированная. Основным источником меланоцитов, участвующих в репопуляции пораженной витилиго кожи, вероятнее всего, являются прекурсоры меланоцитов в наружном корневом влагалище (НКВ) или в области выпуклости волосяного фолликула. Второй потенциальный резервуар может быть расположен вблизи границ очага.
В средней и нижней частях НКВ находятся амеланотические меланоциты, негативные по 1-3,4-дигидроксифенилаланину (ВОРА), которые рекрутируются из НКВ волосяного фолликула в ответ на воздействие ультрафиолета (УФ), кортикостероидов или других стимулов. В результате, количество меланоцитов в НКВ волосяных фолликулов значительно возрастает, и отдельные меланоциты активизируются, что указывает на пролиферацию прекурсоров меланоцитов, причем, как минимум, некоторые их них достигают зрелости.
Активированные меланоциты НКВ, приобретают все структурные и ферментные белки, необходимые для меланогенеза, пролиферации и созревания по мере того, как они мигрируют вверх по волосяному фолликулу в ближайший эпидермис, где меланоциты центробежно распространяются и образуют перифолликулярные островки пигмента. Затем они становятся более крупными клетками с выраженной активностью DOPA-оксидазы.
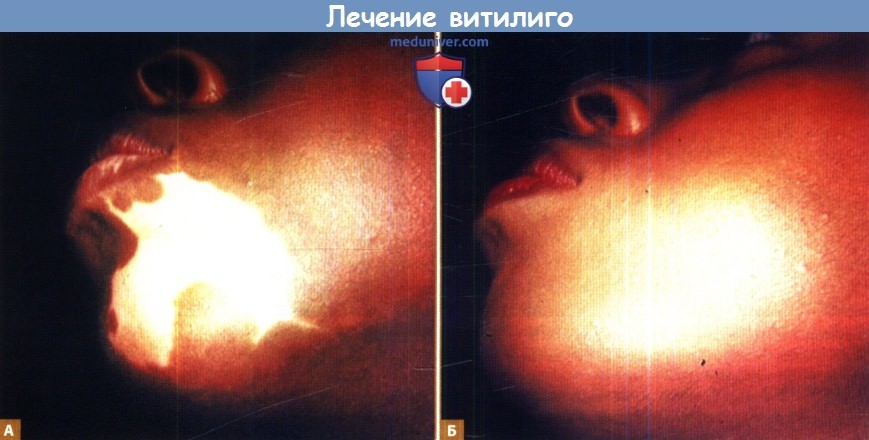
Репигментация витилиго оценивается, исходя из процента пациентов, у которых была достигнута определенная степень репигментации; в зависимости от исследования хорошим ответом на терапию может считаться репигментация более 50% или более 75%. Полезным методом для контроля ответа на терапию является осмотр с помощью лампы Вуда (УФА). В отсутствие меланина в эпидермисе, который обычно поглощает большую часть УФА-излучения, больше протонов достигает дермы, где они поглощаются коллагеном, который затем флуоресцирует ярким видимым светом.
В отличие от этого, видимые длины волн комнатного освещения хуже, чем УФА-изучение, поглощаются меланином эпидермиса с нормальной пигментацией и не вызывают свечения в дерме. Следовательно, под лампой Вуда участок витилиго выглядит ярче, а нормальная кожа темнее, чем при комнатном освещении.

б) Поддерживающее лечение при витилиго. Были разработаны различные терапевтические стратегии для блокировки иммунного ответа при витилиго с целью уменьшения деструкции меланоцитов и содействия меланоцитарной репопуляции эпидермиса как путем восстановления поврежденных меланоцитов in situ, так и путем реактивации остаточных меланоцитов или стимуляцией притока меланоцитов с соседних участков кожи или из волосяных фолликулов. Однако пока остается неясным, в каком соотношении терапевтические мероприятия должны подавлять аутоиммунный процесс по сравнению со стимуляцией меланоцитарной репопуляции эпидермиса, чтобы обеспечить максимальную эффективность.
Терапия УФ-облучением включает фототерапию узкополосным УФВ (311 nm) или широкополосным УФВ (290-320 nm), а также фотохимиотерапию. Считается, что УФ-терапия, действуя как иммуномодулятор кожи, регулирует активность воспалительных цитокинов, уничтожает клетки Лангерганса, модулирует активность регуляторных Т-клеток, поляризует иммунный ответ в направлении профиля Th2 и таким образом уменьшает или стабилизирует процесс депигментации при витилиго. Кроме того, УФ-облучение координирует некоторые механизмы, посредством которых меланогенные цитокины стимулируют меланогенез.
Вдобавок, УФ может также индуцировать высвобождение эпидермальных факторов, которые стимулируют пролиферацию и миграцию меланоцитов, хотя это предположение не подтвердилось при репигментации очагов витилиго. Считается что высвобождение некоторых регулирующих меланоцитарную функцию паракринных факторов, которые синтезируются кератиноцитами под воздействием УФ, регулируется белком р53, однако необходимы дальнейшие исследования.
1. Узкополосный ультрафиолет при витилиго. Узкополосный УФВ (УП-УФВ) с пиком эмиссии при 311 нм считается наиболее эффективной и безопасной современной терапией витилиго и является в настоящее время терапией выбора для пациентов с ГВ умеренной и тяжелой степени. Недавние сравнительные исследования ПУВА-терапии (псорален плюс УФА) и УП-УФВ показывают, что при УП-УФВ достигается более высокий процент репигментации и лучшее совпадение по цветовому оттенку. При УП-УФВ отмечается меньше кратковременных побочных реакций, таких как болезненная эритема, и меньше отдаленных побочных эффектов, таких как утолщение эпидермиса, атрофия и фотокарциногенез, чем ПУВА.
В нескольких клинических исследованиях сообщалось о высокой степени репигментации (>75%) как минимум у 40% пациентов, получавших терапию УП-УФВ.
Наиболее часто при назначении УП-УФВ применяется следующий протокол: два раза в неделю назначается фиксированная стартовая доза 0,21 Дж/см2, которая повышается на каждом сеансе до достижения минимальной эритемной дозы (самой низкой дозы при которой в течение суток на лишенной пигмента коже образуется видимая эритема). Для достижения максимальной репигментации терапия должна продолжаться около 9 месяцев; необходимо, как минимум, 3 месяца терапии, прежде чем состояние пациента можно было оценить, как не отвечающее на этот метод лечения.
К наиболее чувствительным участкам относятся лицо, туловище и конечности, наименьший ответ характерен для кистей и стоп.
2. Фотохимиотерапия (ПУВА) в лечении витилиго. До недавнего времени ПУВА считалась основной терапией для пациентов с распространенным витилиго. ПУВА-терапия включает комбинацию топического или системного 8-метоксипсоралена с УФА-облучением (320-400 нм). Псорален выбора — метоксален — назначается внутрь в дозе 0,4 мг/кг веса тела за 1 -2 часа до воздействия УФА. Для местной ПУВА-терапии метоксален 0,1% наносится на участки витилиго за 30-60 минут до УФ-облучения. Местная ПУВА-терапия показана пациентам, у которых витилиго занимает менее 20% площади поверхности тела, к сожалению, избежать болезненных ожогов (реакций фототоксичности) удается с трудом. Системные псоралены применяются у пациентов с более обширным поражением или при отсутствии ответа на местную ПУВА.
После системной терапии пациенты должны носить блокирующие УФА очки, им рекомендуется также применять солнцезащитные препараты широкого спектра действия и но сить защитную одежду. Пациенты с темным цветом кожи лучше реагируют на ПУВА-терапию, поскольку, вероятно, переносят более высокие дозы воздействия ПУВА. ПУВА не рекомендуется детям младше 12 лет по причине отдаленных рисков образования катаракты и рака кожи.
в) Гормоны в лечении витилиго:
1. Топические кортикостероиды. Топические кортикостероиды являются терапией первого выбора для локализованного витилиго и особенно рекомендуются в случае очагов на лице или очагов малого размера, а также педиатрическим пациентам. К их преимуществам относятся удобство в применении, высокая степень комплаентности и низкая стоимость. По сравнению с ПУВА, которая способствует преимущественно перифолликулярной репигментации, топические кортикостероиды приводят к более диффузной репигментации, которая развивается быстрее, но является менее стабильной.
Световая и электронная микроскопия кожных биопсий, взятых с контрольных и пролеченных стероидами участков, показала выраженную репопуляцию функциональными меланоцитами участков репигментированной кожи. В участках вызванной стероидами репигментации меланоциты были дендритными и DOPA-положительными и, в отличие от меланоцитов, сохранившихся в пигментированных краях не получавших лечения очагов, содержали много меланосом нормального размера и формы. В настоящее время, на основании результатов обширного мета-анализа 29 серий рандомизированных и контролируемых испытаний, выявлена тенденция наибольшей эффективности для терапии локализованного витилиго кортикостероидов 3 и 4 класса. Следовательно, для локализованных очагов можно применять высокоактивные фторированные кортикостероиды (например, мазь клобетазола пропионата, 0,05%) в течение 1-2 месяцев.
Терапию можно постепенно переводить на кортикостероид меньшей фармакологической активности (например, крем гидрокортизона бутирата, 0,1%). При применении топических стероидов необходимо соблюдать осторожность в области вокруг век, поскольку их применение может повышать внутриглазное давление и обострять глаукому. Факторами, ограничивающими этот метод терапии, являются рецидивы витилиго после прекращения лечения и вызываемые кортикостероидами побочные эффекты (например, атрофия кожи, телеангиоэктазии, полосы натяжения и, редко, контактный дерматит) В некоторых случаях благоприятный эффект оказывает комбинированная терапия (кортикостероиды + УФВ, кортикостероиды + ингибиторы кальциневрина, кортикостероиды + аналоги витамина D), поскольку два средства вместе могут оказывать синергическое действие на восстановление пигмента и на иммуносупрессию в более низких индивидуальных дозах, минимизируя таким образом общие потенциальных побочные действия.
2. Системные кортикостероиды. Системные кортикостероиды применялись методом пульс-терапии в течение коротких периодов времени, чтобы остановить быстро распространяющуюся депигметацию в некоторых случаях ГВ.
г) Ингибиторы кальциневрина - такролимус в лечении витилиго. Эффективность ингибиторов кальциневрина в терапии витилиго может быть связана с их способностью восстанавливать поврежденную сеть цитокинов. Было показано, что такролимус блокирует активацию Т-клеток, подавляя транскрипцию генов, кодирующих провоспалительные цитокины ИЛ-2, ИЛ-3, ИЛ-4, интерферон-у (ИФН-у), фактор некроза опухоли-а (ФНО-а) и колониестимулирующий фактор гранулоцитов-макрофагов (GM-CSF) в Т-клетках. Кроме того, сообщалось о прямом воздействии такролимуса на рост и миграцию меланоцитов в ходе репигментации. Топические ингибиторы кальциневрина (например, мазь такролимус 0,03-0,1%, крем пимекролимус 1%) обычно предпочитают для терапии очагов локализованного витилиго на лице и шее, причем они более эффективны в комбинации с УФ-облучением при применении УФВ-излучателей высокой интенсивности.
Хотя в нескольких сообщениях подчеркивается преимущество ингибиторов кальциневрина (избирательное действие, отсутствие атрофии кожи и системной абсорбции), необходимы дальнейшие исследования эффективности этих препаратов, а также получение более подробной информации о возможных рисках развития кожных и внекожных злокачественных опухолей.
д) Местные производные витамина Д в лечении витилиго. Аналоги витамина D — мазь кальципотриол (0,005%) и мазь такальцитол (20 рг/г) —восстанавливают пигментацию при витилиго, вызывая иммуносупрессию кожи и останавливая локальный аутоиммунный процесс, а также путем непосредственной активации прекурсоров меланоцитов и меланогенных механизмов. В некоторых исследованиях сообщалось о более эффективной репигментации, если аналоги витамина D применяются в комбинационной терапии, вероятно, вследствие комплексной стимуляции процесса репопуляции, направленной как на рост меланоцитов (кортикостероидная терапия или УФ) так и на их дифференцировку (аналог витамина D). Производные витамина D показаны при локализованном заболевании; к преимуществам относятся отсутствие атрофии кожи и удобство в применении. Однако роль этих препаратов в терапии витилиго остается неоднозначной; в то время как в одних исследованиях сообщается о значительной пользе, в других применение аналогов витамина D оказалось неэффективным.
е) Псевдокаталаза в лечении витилиго. Псевдокаталаза применялась для восстановления дефицитной активности каталазы в эпидермисе очагов путем разложения избытка Н2O2 и восстановления активности фермента в коже, пораженной витилиго. Псевдокаталаза в качестве монотерапии или в комбинации с УП-УФВ приводила к эффективной репигментации и препятствовала распространению заболевания в испытаниях без групп контроля, однако в других исследованиях существенной пользы не выявлено. Таким образом, эффективность препарата при витилиго нуждается в дальнейшей валидизации.
ж) Лечение витилиго лазером. В настоящее время для терапии локализованного витилиго применяются эксимерный лазер с узкополосным УФВ (ХеС1) и лазерный источник монохромного эксимерного света (MEL). Их действие сходно с действием классической УФВ-фототерапии с преимуществом меньшего количества побочных действий, поскольку в один момент времени облучается только один участок. Эти методы терапии позволяют добиться оптимальных эстетических результатов с незначительным контрастом между нормальной и пораженной кожей. Аппарат ХеС1 генерирует лазерное когерентное излучение монохроматических лучей, а аппарат MEL может генерировать и выборочно обрабатывать пораженные зоны УФВ-лучами с длиной волны 308 нм. Данные о риске рака и других отдаленных побочных действиях отсутствуют; поэтому в настоящее время рекомендуется соблюдать осторожность.
з) Операция для лечения витилиго. Аутологичные кожные трансплантаты являются вариантом репигментации только для пациентов со стабильным витилиго, устойчивым или лишь частично отвечающим на медикаментозную терапию и, как правило, ограниченно распространенным (занимающим менее 3% площади поверхности тела). Самые распространенные побочные эффекты — инфекция, поствоспалительная гиперпигментация, неэстетическая репигментация, неровности по типу «булыжной мостовой» и рубцевание. При комбинации хирургических методов с УФ-фототерапией, последняя обычно ускоряет и улучшает репигментацию.
Аутологичные трансплантаты кожи подразделяются на пять основных групп. Следует отметить, что в США любая процедура, включающая манипуляции с клетками (например, культивирование), должна проводиться в отвечающем стандарту GMP учреждении.
и) Некультуральные эпидермальные суспензии. Этот метод выполняется путем трансплантации некультуральных суспензий, содержащих и кератиноиты, и ме-ланоциты; суспензии получают путем биологической переработки 0,25% трипсином тонкого кусочка донорской кожи и вводят в пузыри, образованные при заморозке жидким азотом, или высеивают на реципиентные участки, оголенные поверхностной дермабразией. Преимуществом этого метода является отсутствие рубцов при аккуратных манипуляциях на донорском и реципиентном участках.
к) Тонкие дермо-эпидермальные трансплантаты кожи. Трансплантаты толщиной 0,1-0,3 мм помещают непосредственно на подготовленные абразией реципиентные участки рядом друг с другом и закрепляют хирургическими повязками, оставляя под легким давлением на 1 неделю. Репигментация происходит в течение последующих недель. Сообщалось о хороших результатах на дорсальных поверхностях кистей и пальцев.
л) Минитрансплантация кожи при витилиго. Минитрансплантация является в настоящее время самым распространенным хирургическим методом для репигментации витилиго. На реципиентном участке выполняется множество проколов перфораторами диаметром 1,0-1,2 мм на расстоянии 3-4 мм друг от друга. Затем с донорского участка таким же перфоратором получают мини-трансплантаты и переносят их на реципиентные участки тонким пинцетом или гиподермической иглой. Репигментация до 2-5 мм развивается вокруг каждого мини-трансплантата путем слияния распространяющегося пигмента. Хорошие результаты достигаются у пациентов со стойкой лейкодермой губ, хотя риск неровностей типа «булыжной мостовой» остается высоким. Преимущество этого метода заключается в его простоте.
м) Трансплантация эпидермиса при витилиго. Трансплантаты получают под негативным давлением с использованием различных, специально изготовленных аспирационных устройств, предпочтительным донорским участком является внутренняя поверхность бедра и сгибательная поверхность предплечья. Реципиентные участки готовят, удаляя эпидермис либо методом заморозки жидким азотом, либо поверхностной дермабразией, либо лазерной абляцией. Эпидермальные трансплантаты успешно применялись при витилиго губ. Основным преимуществом является отсутствие рубцевания на донорском и реципиентом участках.
н) Культивированный in vitro эпидермис с меланоцитами и меланоцитарные суспензии в лечении витилиго:
1. Эпидермис с меланоцитами. Готовят эпидермальную суспензию из небольшого образца донорской кожи путем биологической переработки 0,25%-ным трипсином и высевают в культуральные колбы. Через три недели из колбы вынимают слои эпидермиса и трансплантируют на лишенные пигментации реципиентные участки, предварительно оголенные заморозкой жидким азотом, поверхностной дермабразией, лазером или методом диатермохирургии. Для выращивания кератиноцитов и меланоцитов успешно применялся также гиалуроновый искусственный матрикс.
2. Меланоцитарные суспензии. Культивированные in vitro меланоцитарные суспензии получают таким же образом с применением специфических или заданных сред, таких как Ham F12. Во время субкультивирования количество пигментных клеток возрастает, и их можно трансплантировать на подготовленные участки с плотностью до 100000 меланоцитов/см
о) Микропигментация. Микропигментация полезна в случае очагов витилиго на слизистых и слизисто-кожных поверхностях. Она выполняется методом татуировки, а именно введением гранул инертного пигмента в дерму, в область пучков коллагена, а также внеклеточно на глубину 1-2 мм; в качестве инструмента используются электроиглы. Применяются комбинации белого, желтого, черного, красного и коричневого пигментов.
п) Депигментация в лечении витилиго. Некоторые взрослые пациенты с обширным витилиго предпочитают подвергнуть депигментации оставшиеся пигментные пятна на лице и открытых участках тела. Для депигментации применяется 20% монобензил-эфир гидрохинона (МВЕН; монобензон), который приводит к утрате меланоцитов вследствие некротической гибели без активации каскада каспазы или фрагментации ДНК. МВЕН вначале применяют в накожном аппликационном тесте на 48 часов для исключения гиперчувствительности. Затем препарат применяют два раза в день в течение, как минимум, одного года, после чего происходит необратимая депигментация. Для профилактики немеланомного рака кожи существенное значение имеют солнцезащитные мероприятия.
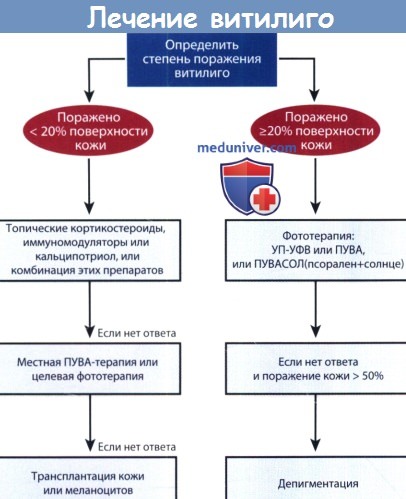
С учетом приведенных выше терапевтических стратегий мы предлагаем алгоритм терапии витилиго.
р) Грим, загар и психологическая поддержка при витилиго. Применение косметического грима на лицо и другие открытые участки тела, а также ношение одежды, скрывающей пораженные зоны, может улучшить качество жизни пациентов с витилиго. Современные гримирующие краски и кремы водоустойчивые, а имеющаяся широкая палитра цветов и оттенков помогает выбрать из них наиболее подходящие к цвету кожи пациента.
Следует избегать загара, поскольку он усиливает контраст между очагами витилиго и нормально пигментированной кожей. Более того, необходимо применять солнцезащитные средства, чтобы предупредить солнечный ожог на незащищенной, лишенной пигмента коже. Однако это иногда проблематично, поскольку умеренное воздействие солнца (гелиотерапия) во многих случаях может индуцировать репопуляцию эпидермиса меланоцитами. Кроме того, предполагается, что растирание кожи при многократном применении солнцезащитных средств может ухудшить заболевание, хотя свидетельства в пользу этой гипотезы отсутствуют. Депигментированная кожа при витилиго со временем демонстрирует повышенную переносимость УФВ-облучения (фотоадаптацию), при этом степень адаптации частично зависит от фототипа кожи, вероятно вследствие как пигментных, так и непигментных факторов, хотя специфический механизм остается неизвестным.
На некоторых пациентов благотворно воздействует психологическая поддержка. Внимание к жалобам и тревогам, ободрение и рекомендации по поводу возможных методов лечения и возможностей улучшения обычно помогает многим из них. Пациентам с крайне заниженной самооценкой и депрессией рекомендуется консультация психиатра.
с) Нетрадиционные методы лечения витилиго. Для лечения витилиго предлагается широкий спектр нетрадиционных методов терапии, некоторые из них могут считаться альтернативными подходами, если вышеперечисленные традиционные методы не показаны пациентам или не дают эффекта. Наиболее часто применяются витаминные и пищевые добавки, иммуномодуляторы, экстракты плаценты, келлин, местный и системный фенилаланин и многие другие. Убедительные данные в пользу эффективности какой-либо из этих нетрадиционных терапий отсутствуют.
т) Профилактика витилиго. Пациенты, группы поддержки пациентов и поставщики альтернативных медикаментов разработали подробные и разнообразные гипотезы относительно причин витилиго и мер профилактики заболевания. В настоящее время отсутствуют убедительные свидетельства того, что какой-либо подход к профилактике витилиго является эффективным. Более того, пока нет и подходящих критериев для идентификации индивидуумов с повышенным риском развития витилиго.
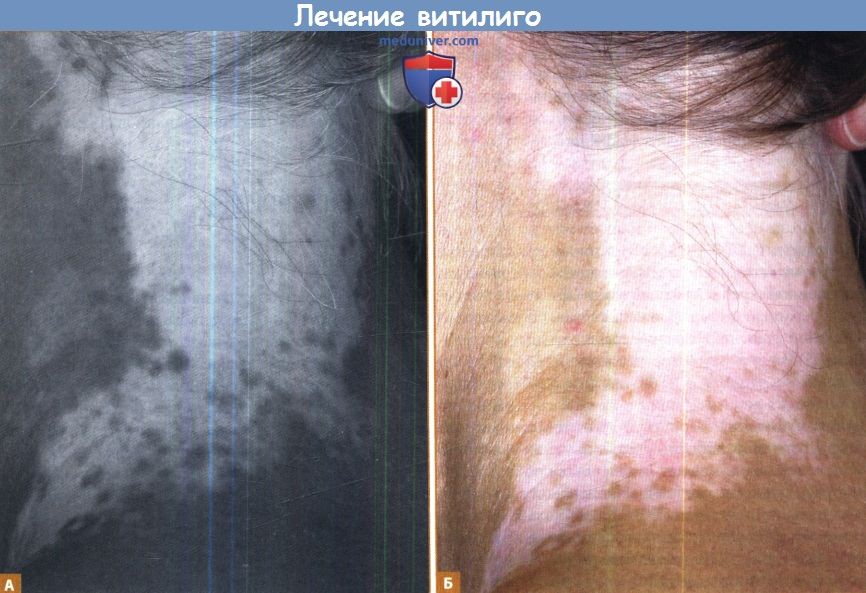
и проявляются детали промежуточных оттенков пигментации (А), по сравнению с комнатным освещением (Б).
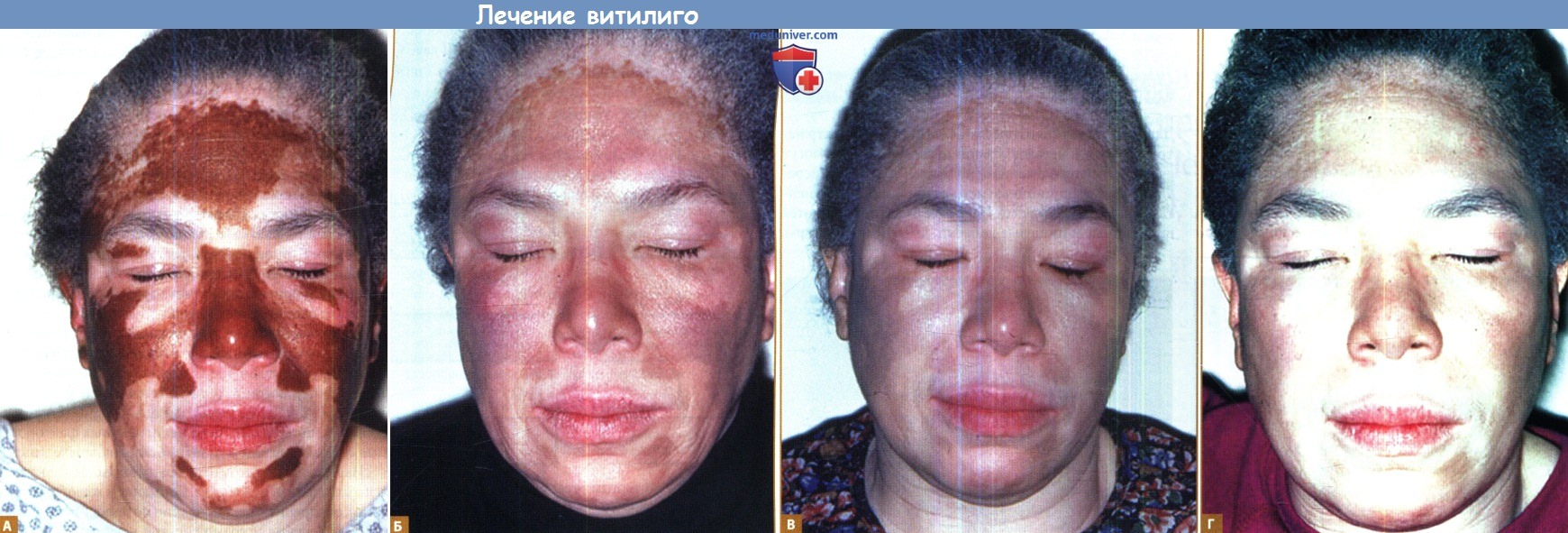
Ответ неэстетичного витилиго на лице на терапию с применением МВЕН (А) до,
(Б) спустя 4 месяца, (В) через 6 месяцев и (Г) через 8 месяцев.
Ответ неэстетичного витилиго на лице на терапию с применением МВЕН (А) до,
(Б) спустя 4 месяца, (В) через 6 месяцев и (Г) через 8 месяцев.
- Рекомендуем далее ознакомиться со статьей "Виды врожденных гипомеланозов - белых пятен кожи"
Оглавление темы "Витилиго.":
