Современное лечение кожной красной волчанки
Первоначальное ведение пациентов с любой формой кожной красной волчанки (ККВ) должно включать оценку, направленную на выявление лежащей в основе активности СКВ. Все пациенты с ККВ должны получить указания о защите от солнечного света и искусственных источников УФИ, необходимо посоветовать им избегать использования потенциально фотосенсибилизирующих лекарств, таких как гидрохлоротиазид, тетрациклин, гризеофульвин и пироксикам.
Что касается специальной лекарственной терапии, то при длительной значительной местной активности болезни или присоединении системной активности необходимы интенсификация местного лечения и использование системных средств.
Острая кожная красная волчанка (ККВ) обычно отвечает на системную иммуносупрессивную терапию, требующуюся для лечения лежащей в основе активности СКВ, которая так часто сопутствует этой форме ККВ (например, системные глюкокортикоиды, азатиоприн, циклофосфамид). Накапливающиеся данные показывают, что антималярийные препараты аминохинолинового ряда, такие как гидроксихлорохин, могут оказывать стероид-сберегающий эффект на СКВ, и эти лекарства могут быть ценными при острой ККВ.
Локальные меры и средства, которые обсуждаются ниже в разделе «Местное лечение», могут также иметь значение при лечении острой ККВ. Очаги при подострой и хронической ККВ часто находят у пациентов с небольшой системной активностью болезни или без нее, в отличие от очагов при острой ККВ. Поэтому при подострой и хронической кожной волчанке предпочтительны неиммуносупрессивные методы лечения. В большей степени очаги при подострой и хронической ККВ отвечают на эти средства одинаково.
а) Местное лечение кожной красной волчанки:
1. Защита от солнца. Следует советовать пациентам избегать воздействия прямого солнечного света, носить облегающую трикотажную одежду и широкополые шляпы и регулярно использовать широкий спектр влагоустойчивых солнцезащитных средств (солнцезащитный фильтр >30) с эффективными УФ A-блокирующими агентами, такими как фотостабилизированная форма авобензона, микронизированный диоксид титана, микронизированный оксид цинка. УФ-блокирующая пленка должна быть нанесена на окна дома и автомобиля, на пути флуоресцентного освещения должен быть помещен акриловый рассеивающий экран.
Корректирующая маскирующая косметика, такая как Dermablend® и Covermark®, приносит двойную пользу, являясь как высокоэффективным физическим солнцезащитным средством, так и эстетичным косметическим маскирующим средством. Углубленная дискуссия о практической и теоретической защите от УФ-излучения и местной терапии аутоиммунных кожных заболеваний соединительной ткани, таких как сахарный диабет, приведена в отдельной статье на сайте, написанной Ting и Sontheimer.
2. Глюкокортикоиды для местного применения. Хотя некоторые авторы отдают предпочтение препаратам средней силы действия, таким как триамцинолона ацетонид 0,1%, для чувствительных участков тела, сильнодействующие локальные средства I класса, такие как клобетазола пропионат 0,05% или бетаметазона дипропионат 0,05%, дают большее преимущество при ККВ. Аппликация сильнодействующих препаратов на пораженную кожу два раза в день в течение двух недель с последующим двухнедельным перерывом может минимизировать риск местных осложнений, таких как стероидная атрофия и телангиоэктазия.
Мази более эффективны, чем кремы для кератотических очагов при гипертрофической ДКВ. Окклюзионная терапия лентами, импрегнированными глюкокортикоидами (например, флюрандренолид) или глюкокортикоидами в пластиковой упаковке для еды (например, Saran or Glad Press-N-Seal) может потенцировать положительный эффект местного применения глюкокортикоидов, но также несет повышенный риск проявления местных побочных эффектов. Глюкокортикоиды для местного применения класса I или II в форме растворов или гелей лучше всего подходят для лечения волосистой части кожи головы. К сожалению, даже наиболее агрессивный режим применения местных глюкокортикоидов сам по себе не дает адекватного улучшения состояния у большинства пациентов с подострой ККВ и хронической ККВ.
3. Локальные ингибиторы кальцинейрина. Пимекролимус 1% в форме крема и такролимус 0,1% в форме мази показали различную эффективность в лечении острой ККВ, ДКВ и подострой ККВ. Двойное слепое плацебо-контролируемое пилотное исследование показало, что 1% крем пимекролимуса и 0,1% крем валерата бетаметазона одинаково эффективны в лечении лицевой формы ДКВ. В другом исследовании была продемонстрирована эффективность топической формы 0,3% такролимуса в сочетании с 0,05% клобетазолом пропионатом в случае резистентной к терапии ККВ.
4. Глюкокортикоиды для введения внутрь очага. Глюкокортикоиды, вводимые внутрь очагов (например, суспензия триамцинолона ацетонида в дозе 2,5-5,0 мг/мл для лица и большая концентрация для менее чувствительных участков кожи), более эффективны при лечении дискоидной волчанки, чем при лечении подострой ККВ. Глюкокортикоиды для введения внутрь очагов сами по себе могут вызывать атрофию кожи и подкожной клетчатки (глубокие инъекции в подкожную ткань увеличивают этот риск). Предпочтительна игла 30G, введение которой доставляет лишь легкий дискомфорт. Активные края очагов должны быть тщательно инфильтрированы.
Такая терапия показана при частично гиперкератизированных очагах или очагах, не отвечающих на местное применение глюкокортикоидов, однако большинство пациентов с ККВ имеют слишком много очагов, чтобы лечить их исключительно внутриочаговыми инъекциями глюкокортикоидов.
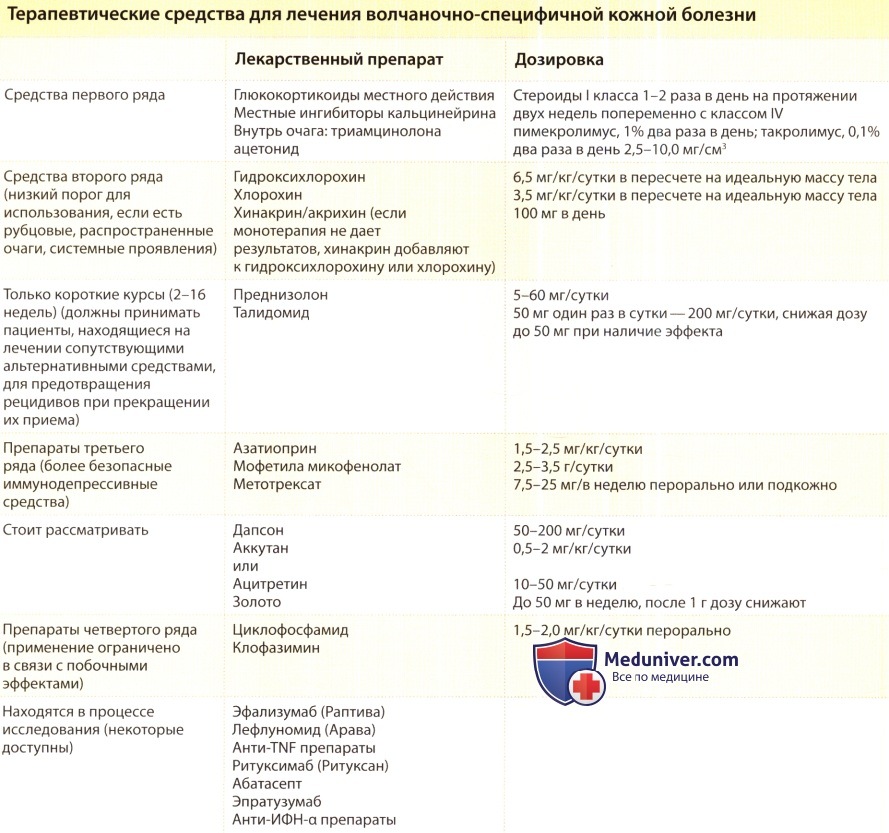
б) Системное лечение кожной красной волчанки (ККВ):
1. Антималярийные препараты. Один препарат или комбинация аминохинолиновых противомалярийных препаратов могут быть эффективны приблизительно у 75% пациентов с ККВ, у которых не удалось достигнуть адекватных показателей по локальным критериям, описанным в разделе «местное лечение». С пациентом необходимо обсудить риск токсичности для сетчатки и перед лечением провести офтальмологический осмотр. Риск ретинопатии, обусловленной приемом антималярийных препаратов, очень мал, если не превышать рекомендуемые максимальные уровни суточной дозы этих веществ (гидроксихлорохин, 6,5 мг/кг/сутки в пересчете не идеальную массу тела; хлорохин, 4 мг/кг/сутки). Пациенты должны проходить офтальмологический осмотр каждые 6-12 месяцев, пока они находятся на таком лечении.
Гидроксихлорохин сульфат (плаквенил), 6-6,5 мг/кг, принимается ежедневно раз в день или с разделением суточной дозы для профилактики желудочно-кишечных побочных эффектов. Пациенты должны быть проинформированы об отсроченном появлении терапевтического эффекта через 2-3 месяца. Если через 4-6 недель не удается достичь адекватного клинического контроля состояния, необходимо принять решение о замене гидроксихлорохина на хлорохин дифосфат (арален), дозировкой 3 мг/кг для предотвращения ретинопатии. Может потребоваться корректировка доз у пациентов со сниженной функцией почек или печени. В Европе хлорохин обычно считается более эффективным, чем гидроксихлорохин при лечении ККВ, возможно, в связи с более ранним терапевтическим эффектом в результате более короткого времени достижения хлорохином равновесного уровня в крови по сравнению с гидроксихлорохином.
Гидроксихлорохин и хлорохин не должны использоваться одновременно из-за увеличения риска токсического эффекта для сетчатки. Имеются доказательства большей ретинотоксичности хлорохина по сравнению с гидроксихлорохином.
С использованием антималярийных средств помимо ретинотоксичности связаны многочисленные побочные эффекты. С использованием хинакрина связана более высокая по сравнению с гидроксихлорохином или хлорохином встречаемость побочных эффектов, таких как головная боль, желудочно-кишечная непереносимость, гематологическая токсичность, зуд, лихеноидные лекарственные высыпания и слизистые или кожные отложения пигментов. Хинакрин обычно вызывает пожелтение всей кожи и склер у людей со светлой кожей, что полностью обратимо при отмене лекарства. Хинакрин может вызывать значительный гемолиз у пациентов с недостаточностью глюкозо-6-фосфатдегидрогеназы (этот побочный эффект очень редко встречается при применении гидроксихлорохина и хлорохина).
Любой из антималярийных препаратов аминохинолонового ряда может подавлять функцию костного мозга, включая апластическую анемию, хотя этот эффект при правильной дозировке проявляется крайне редко. В прошлом при приеме высоких доз этих лекарств наблюдались токсический психоз, большие эпилептические припадки, нейромиопатия и сердечные аритмии; при более низкой суточной дозе, используемой сейчас, эти реакции не характерны.
Перед тем как начать лечение гидроксихлорохином и хлорохином, необходимо провести общий анализ крови, а также печеночные и почечные функциональные тесты, которые нужно повторить через 4-6 недель после начала лечения и потом каждые 4-6 месяцев. При применении хинакрина скрининг гематологической токсичности рекомендуется проводить чаще. Риск развития острой гепатотоксичности, которая часто симулирует острый живот, при лечении ККВ терапевтическими дозами антималярийных препаратов особенно высок у пациентов с открытой или субклинической формой поздней кожной порфирии. Также рекомендуется проверять уровень бета-субъединицы человеческого хорионического гонадотропина у женщин детородного возраста, хотя недавние данные показывают, что риск приема рекомендуемой дозы антималярийных препаратов при беременности минимален.
2. Неиммуносупрессивные средства лечения заболевания, устойчивого к антималярийным препаратам. Некоторые пациенты с резистентной ККВ (чаще с подострой ККВ, чем с ДКВ) отвечают на диаминодифенилсульфон. Если необходимо, начальная доза 25 мг перорально два раза в сутки может быть увеличена до 200-400 мг/сутки. Результатом применения диаминодифенилсульфона могут быть значительный дозозависимый гемолиз и/или метгемоглобинемия, особенно у людей с недостаточностью глюкозо-6-фосфатдегидрогеназы, поэтому необходимо регулярно назначать общий анализ крови и печеночные функциональные пробы. В такой ситуации также использовались изотретиноин (0,5-2,0 мг/кг/сутки) и ацитретин (10-50 мг/сутки), но их эффективность ограничена побочными эффектами (тератогенность, сухость кожи и слизистых, гиперлипидемия). Кроме того, проблемой длительного использования ретиноидов был взрыв активности ККВ.
Талидомид (50-200 мг/сутки) поразительно эффективен при ККВ, которая резистентна к другим лекарствам. В многочисленных исследованиях показана эффективность, достигающая 85-100% с наступлением полной ремиссии у многих пациентов. Однако строгая регуляция назначений, установленная в США в 1998 г. из-за тяжелой тератогенности препарата, сделала талидомид рискованным для назначения женщинам детородного возраста. Другим проявлением токсичности талидомида является сенсорная нейропатия, и 20-75% пациентов с ККВ во время приема лекарства страдают периферической нейропатией.
В большинстве случаев она обратима при отмене препарата. Вероятно, развитие нейропатии коррелирует с общим временем приема талидомида, поэтому предпочтительнее короткие курсы. После прекращения лечения часто наблюдается возврат болезни. Использование этого препарата иногда ограничивают сильная сонливость, также как констипация и другие малые побочные эффекты, однако при снижении суточной дозы они обычно ослабевают. Тромбоэмболия является серьезным осложнением у пациентов с предсуществующим гиперкоагуляционным состоянием (например, присутствие антифосфолипидных антител). Онкологи, которые используют талидомид для лечения множественной миеломы, для предотвращения этого побочного эффекта часто назначают сопутствующую терапию антикоагулятнами.
Леналидомид (Ревламид, Celgene) — это более эффективный аналог талидомида, но с таким же риском тератогенности, периферической нейропатии, тромбоэмболии, а также с возможностью развития глубокой лейкопении.
К другим препаратам, о которых сообщалось, что они имеют ценность при лечении резистентной ККВ, относятся препараты золота и клофазимин; однако эффективность варьирует от случая к случаю, и с применением обоих этих веществ связан риск значительных побочных эффектов. Витамин Е, фенитоин, сульфосалазин, даназол, ДГЭА и фототерапия (УФ AI фототерапия, фотофорез) также, по некоторым данным, имели эффект при ККВ в неконтролируемых исследованиях.
3. Системное лечение глюкокортикоидами. У пациентов с КВ, поражающей только кожу, должны быть предприняты все возможные попытки избежать назначения системных глюкокортикоидов. Однако в отдельных случаях у пациентов с особенно тяжелой кожной болезнью используется внутривенная пульс-терапия метилпреднизолоном. В менее острых случаях, как дополнительное средство в течение нагрузочной фазы терапии антималярийными препаратами, могут быть использованы мягкие суточные дозы пероральных глюкокортикоидов (преднизон, 20-40 мг/сутки, один раз в сутки утром). Доза должна быть снижена по возможности в наиболее ранние сроки из-за осложнений длительного лечения глюкокортикоидами, особенно аваскулярного (асептического) костного некроза, побочного эффекта, к которому пациенты с КВ особенно предрасположены.
Из-за того что разрежение костной ткани, вызванное стероидами, развивается более быстро в первые шесть месяцев применения стероидов, все пациенты, у которых нет противопоказаний, должны начать принимать препараты, предотвращающие развитие остеопороза сразу после терапии стероидами. Был опубликован замечательный обзор, описывающий текущие рекомендации по предотвращению разрежения костной ткани и других побочных эффектов системного применения глюкокортикоидов. После достижения контроля над активностью заболевания суточная доза должна быть уменьшена с шагом по 5-10 мг до тех пор, пока активность снова не возрастет или пока не будет достигнута суточная доза 20 мг/сутки. После этого суточная доза должна быть уменьшена с шагом 2,5 мг (некоторые врачи предпочитают снижать дозу на 1 мг при суточной дозе менее 10 мг).
Терапия глюкокортикоидами через день не была эффективна в подавлении активности болезни у большинства пациентов с кожной или СКВ. У пациентов с серьезным заболеванием печени преднизолон должен использоваться вместо преднизона, потому что для биологической активности преднизона требуется его гидроксилирование в печени. Любое количество преднизона, при однократном приеме внутрь по утрам, обладает меньшей супрессивной активностью в отношении надпочечников, чем такое же количество препарата, принимаемое несколькими дозами в течение дня. Однако любое количество этого препарата, принятое в дробных дозах, обладает большей супрессивной активностью в отношении КВ, чем такие же количества, данные как одна утренняя доза.
в) Профилактика кожной красной волчанки (ККВ). Прогнозирование и профилактика начальных клинических проявлений КВ, как кожной, так и системной, в настоящее время невозможны. Однако поскольку многие пациенты с КВ испытывают усиление активности кожной болезни при воздействии УФ света, должна быть рекомендована физическая защита от солнечного света и искусственных источников УФ-излучения, а также использование широкого спектра солнцезащитных средств с солнцезащитным фактором 30 и более.
г) Список литературы:
1. Tan ЕМ et al: The 1982 revised criteria for the classification of systemic lupus erythematosus. Arthritis Rheum 25( 11): 1271 -1277,1982.
2. Watanabe T, Tsuchida T: Classification of lupus erythematosus based upon cutaneous manifestations. Dermatological, systemic and laboratory findings in 191 patients. Dermatology 190(4):277-283,1995.
3. Lin JH et al: Pathophysiology of cutaneous lupus erythematosus. Clin Rev Allergy Immunol 33( 1—2):85-106,2007.
4. Pascual V, Banchereau J, Palucka AK: The central role of dendritic cells and interferon-alpha in SLE. Curr Opin Rheumatol 15(5):548—556, 2003.
5. Zecevic RD et al: Skin lesions-an indicator of disease activity in systemic lupus erythematosus? Lupus 10(5):364—367, 2001. 6. Costner MI, Sontheimer RD, Provost TT: Lupus Erythematosus. In: Cutaneous Manifestations of Rheumatic Diseases, 2nd edition, edited by RD Sontheimer, TT Provost. Philadephia: Lippincott Williams & Wilkins, 2004, pp. 15-64.
Видео этиология, патогенез системной красной волчанки (СКВ)
- Вернуться в оглавление раздела "дерматология."
Редактор: Искандер Милевски. Дата публикации: 7.2.2019

