Симптомы и клиника реактивного артрита
Хотя реактивный артрит вызывается несколькими различными этиологическими агентами и имеет существенные различия в этиологии в зависимости от провоцирующего заболевание микроорганизма, клинические проявления реактивного артрита сходны вне зависимости от провоцирующего микроорганизма. Клинический синдром, характерный для реактивного артрита, может вовлекать различные системы органов, хотя чаще всего поражаются синовиальные оболочки, глаза, уретра и кожа.
Симптомы начинаются в течение 1-4 недель с момента заражения инициирующей инфекцией. Однако как это было описано выше в отношении хламидий, инициирующая инфекция может быть асимптоматичной, усложняя установление диагноза. Традиционно считалось, что обычно реактивный артрит разрешается в течение недель или месяцев, однако по современным данным 30-50% случаев хронифицируются.
В одном из исследований серии случаев реактивного артрита был показан переход заболевания в хроническую форму у 63% больных. В общем, если симптомы наблюдаются у пациента более 6 месяцев, считается, что развился хронический артрит. Типичным является наличие более выраженных симптомов в острую фазу. Они могут в таких случаях включать чувство недомогания, усталость и лихорадку.
Если проявления реактивного артрита персистируют, они обычно становятся менее выраженными. В случае хронического артрита нередко бывает волнообразная смена обострений и ремиссий.
Реактивный артрит часто не диагностируется или диагностируется неправильно. Причины этого различны, однако чаще всего к неправильному диагнозу ведет излишняя опора на классическую триаду симптомов. Некоторые из ранних описаний реактивного артрита включали пациентов с полной триадой. В течение многих лет клиницисты считали, что вся триада необходима для диагноза до тех пор, пока в 1976 году не была сформирована концепция «неполного синдрома Рейтера» после описания серии из 13 пациентов, которые были преимущественно позитивными по HLA-B27, и страдали от олигоартрита, боли в пяточной кости, периостита, дактилита и высыпаний на коже и слизистых, но не от уретрита и конъюнктивита. На данный момент очевидно, что при большинстве случаев поражаются не все три системы.

а) Суставные проявления реактивного артрита. При реактивном артрите почти всегда происходит воспалительное поражение суставов. Не ясно, можно ли считать больных с другими проявлениями реактивного артрита, такими как повторяющийся увеит или энтезит без собственно симптомов артрита, больными обсуждаемой нозологией в истинном смысле этого слова. У пациентов с реактивным артритом развивается воспалительное поражение суставов, которое вовлекает осевой скелет и\или периферические суставы.
Поражение суставов осевого скелета у больных с реактивным артритом проявляется болью и скованностью в нижней части спины и тазобедренных суставах. Классическим признаком является усиление боли и скованности утром или после периодов отдыха и неподвижности. Облегчение наступает после физической активности или упражнений. Причиной боли является воспаление синовиальной части крестцово-подвздошных суставов и энтезит тех же суставов, а также суставов таза и поясничного отдела позвоночника.
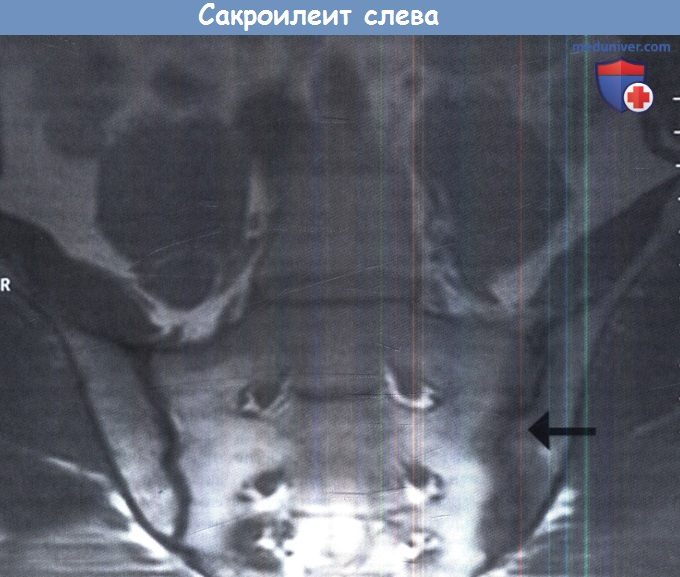
Сочетание синовита и энтезита крестцово-подвздошных суставов приводит к одному из классических проявлений реактивного артрита — сакроилеиту. Эти симптомы в большинстве случаев являются наиболее выраженными во время острой фазы заболевания. Важно понимать, что хотя сакроилеит может быть часто определен на рентгеновском снимке, этот метод является менее полезным во время острой фазы, так как могут потребоваться недели и месяцы для формирования радиографической картины сакроилеита. Пациенты, у которых высока вероятность заболевания в острой фазе, но без рентгенологических признаков патологических изменений, возможно, нуждаются в выполнении МРТ.
Подобные продвинутые методы нейровизуализации помогают обнаружить ранние признаки воспалительного сакроилеита, которые не фиксируются более примитивными методиками, хотя обзорная рентгенография остается предпочтительным методом визуализации при большинстве хронических заболеваний. Больные с реактивным артритом при рентгенографии обычно обнаруживают унилатеральные или билатеральные ассиметричные признаки сакроилеита.
Осевой воспалительный артрит поражает шейный и грудные отделы позвоночника реже, чем поясничный. Если же это происходит, симптомы будут сходны и представлены болями и скованностью, усиливающимися утром и ослабевающими после физической активности. В дополнение к сакроилеиту также появляются изменения позвоночника, видимые на обзорной рентгенограмме. Наиболее типичными рентгенографическими находками являются некраевые синдесмофиты. Они выглядят как толстые, соединяющие позвонки друг с другом образования в форме запятой. Чаще всего они наблюдаются у больных с хронической стадией заболевания. Кроме того, поражение осевого скелета также может включать воспаление хрящевых суставов, таких как лобковый симфиз и грудинно-ключичные суставы с соответствующими рентгенографическими изменениями.
Поражение периферических суставов при реактивном артрите чаще всего представлено воспалительным олигоартритом с преимущественным вовлечением крупных суставов нижних конечностей. Тем не менее, может также встречаться полиартрит или даже моноартрит. Клиническая картина с поражением одного или нескольких суставов, в частности нижних конечностей, контрастирует с другими видами воспалительных артритов, таких как ревматоидный, для которых характерно симметричное поражение множества суставов (симметричный полиартрит). Как и в случае с симптомами со стороны осевого скелета, проявления периферического артрита более выражены во время острой фазы, а затем могут ослабевать и вновь усиливаться. У пациентов с более тяжелым или хронифицировав-шимся течением могут вовлекаться также суставы кистей и стоп.
Радиографические признаки поражения периферических суставов у пациентов с хроническим течением артрита включают эрозивные изменения, периостит и вероятно, деформацию типа «ручки в стакане», которая чаще всего ассоциируется с псориатическим артритом.
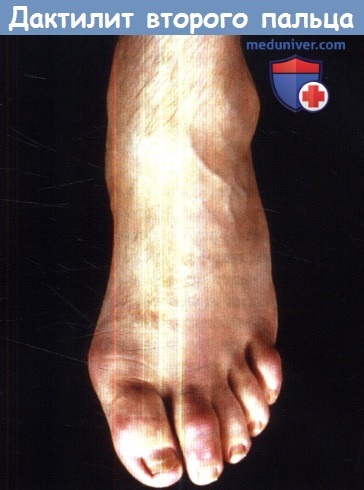
Дактилит (сосискообразные пальцы) — это важный диагностический признак реактивного артрита. Дактилит представляет собой диффузное воспаление всего пальца руки или ноги. Хотя это состояние не является специфичным именно для реактивного артрита, его наличие является существенным аргументом в пользу спондилоартропатии. Кроме спондилоартропатий, лишь несколько заболеваний, в частности саркоидоз и подагра, способны вызывать дактилит. В исследовании серии клинических случаев было показано, что реактивный артрит выступает в качестве наиболее частого диагноза, который выставляется больным с дактилитом, при этом данный симптом присутствовует в клинической картине 28% больных реактивным артритом.

б) Энтезит при реактивном артрите. Энтезит или фиброзно-хрящевой энтезит представляет собой воспаление переходной зоны, где коллагеновые структуры, такие как сухожилия, связки и капсулы суставов соединяются с костью. Наличие энтезита является характерной чертой реактивного артрита (равно как и других типов спондилоартритов). Существует две основные фазы развития этого процесса — (1) субхондральный остеит и (2) репаративная оссификация. Воспаление начинается во внутрикостной части энтезиса и со временем приводит к деструкции кости и эпифизарного хряща. Образующийся дефект быстро заполняется новообразующейся костью, которая распространяется в сторону терминальной части сухожилия, образуя энтезофит.
Наиболее частыми формами энтезитов при реактивном артрите являются тендинит ахиллова сухожилия и плантарный фасциит, однако воспаление может наблюдаться в любом энтезисе.
Сакроилеит представляет собой сочетание синовита и энтезита. Недавнее исследование более 6 тысяч случаев подтвержденной культуральными исследованиями кишечной инфекции показало, что энтезит является наиболее частым симптомом у больных реактивным артритом.
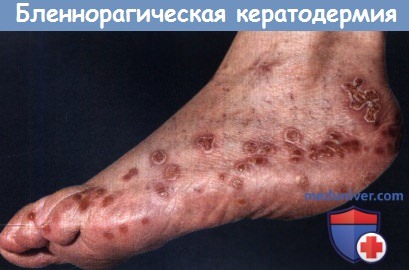
в) Кожные проявления реактивного артрита. Дерматологические проявления реактивного артрита представлены несколькими видами. Двумя наиболее частыми являются бленнорагическая кератодермия и кольцевидный баланит. Бленнорагическая кератодермия представляют собой пустулёзную или бляшковидную сыпь, чаще всего расположенную на ладонях и стопах. Данная сыпь в типичных случаях начинается как эритематозные пятна или пузырьки. Пузырьки часто бывают пустулезными, но также могут быть и геморрагическими. Со временем они могут утолщаться или приобретать форму папул, образуя роговой нарост. Эти хронифицировавшиеся высыпания гиперпигментируются или сливаются. Генерализованное поражение кожи с тотальным поражением тела является редким.
Считается, что такой вариант более характерен для группы пациентов, зараженных ВИЧ. Любопытно, что бленнорагическая кератодермия клинически и гистологически не отличима от пустулёзного псориаза. Гистологическое исследование обнаруживает гиперкератоз и паракератоз, элонгацию и гипертрофию эпидермальных гребней, общую эпидермальную гиперплазию и выраженную инфильтрацию нейтрофилами с формированием микроабсцессов и спонгиозных пустул. В недавнем исследовании было показано, что эти высыпания являются ПЦР-позитивными в отношении Chlamydia trachomatis у пациентов, реактивный артрит которых спровоцирован именно этим микроорганизмом.
Кольцевидный баланит — это кожное проявление реактивного артрита, поражающее пенис. Он представлен эритематозными, пустулезными или бляшковидными высыпаниями, чаще на головке полового члена, однако возможно поражение также и тела полового члена или в редких случаях мошонки. Считается, что для баланита характерны различные клинические проявления в зависимости от того, обрезан пациент или нет. Для обрезанных пациентов наиболее типичны гиперкератические бляшки, а для необрезанных — везикулы или пустулы, имеющие склонность к сливанию в единый круговой очаг. У женщин с реактивным артритом в некоторых случаях может развиться язвенный вульвит, с клинической картиной, похожей на кольцевидный баланит.
У пациентов с реактивным артритом также возможно вовлечение в патологический процесс ногтей. Поражение ногтей напоминает псориатическое и представлено онихолизисом, ороговением подногтевого ложа, образованием поперечных гребней, околоногте-выми шелушащимися высыпаниями и вдавлениями на пластинке ногтя. Эти проявления наблюдаются примерно у 20-30% больных реактивным артритом. Связь между артритом дистальных межфаланговых суставов и поражением ногтей при псориатическом артрите хорошо известна. Подобная связь вполне возможна и для реактивного артрита, однако достоверных данный по данному вопросу еще недостаточно. Истинная распространенность бленнорагической кератодермии и кольцевидного баланита остается в точности неизвестной.
В ранних исследованиях была показана распространенность 10% и 50% соответственно, по-видимому, оба симптома чаще наблюдались у HLA-B27 позитивных пациентов. Однако в случае реактивных артритов в целом не ясно, увеличивает ли этот генетический маркер частоту кожных проявлений или представляет собой просто систематическую ошибку диагностики. Более поздние исследования свидетельствуют, что кольцевидный баланит более стойко коррелирует с предшествующей хламидийной инфекцией, чем считалось ранее. В том же исследовании не было выявлено ассоциации с HLA-B27, а большинство пациентов не обнаруживали симптомов реактивного артрита. Тот факт, что высыпания клинически и гистологически неотличимы от пустулезного псориаза, дополнительно усложняет диагностику.
г) Глазные проявления реактивного артрита. Хотя оригинальная «классическая триада» симптомов реактивного артрита включала поражение глаз, наличие конъюнктивита подчеркивалось особо. Пациенты с реактивным артритом страдают не только от конъюнктивита, но и от ирита/переднего увеита. Хотя все эти состояния могут иметь место на любом этапе развития заболевания, традиционно считается, что конъюнктивит наблюдается чаще на ранних этапах заболевания и значительно реже при хронификации, в то время как ирит/передний увеит может быть как острым, так и хроническим (интермиттирующим) состоянием.
Однако долговременное наблюдение за больными реактивным артритом, обнаруживающих вовлечение глаз на момент установления диагноза, показало, что долговременное поражение глаз было представлено конъюнктивитом и передним увеитом у 96% и 92% пациентов соответственно. Другие долговременные офтальмологические симптомы были представлены задним увеитом (64%), кератитом (64%), катарактой (56%), средним увеитом (40%), склеритом (28%), кистозным макулярным отеком (28%), паппилитом (16%) и глаукомой (16%). Данное исследование свидетельствует в пользу того, что поражение глаз на момент установления диагноза является фактором риска многочисленных долговременных осложнений со стороны глаз. Возможно, этот риск значительно выше, чем считалось раньше.
д) Слизистые оболочки при реактивном артрите. Поражение слизистых оболочек ротовой полости, языка и глоточно-пищеводного отдела пищевода возможно при реактивном артрите, однако встречается нечасто. Если оно все же наблюдаются, то обычно представлено диффузной эритемой, пятнами и бляшками. Эти высыпания часто безболезненны, и пациенты могут не жаловаться на них. В некоторых случаях поражение слизистых проявляется кровотечением. Высыпания на языке имеют кольцевидную или округлую форму. Чаще встречаются воспалительные поражения слизистой кишечника, которые напоминают проявления неспецифического язвенного колита или болезни Крона. В одном исследовании было показано, что у 67% больных реактивным артритом имеются гистологические свидетельства илеоколита, обнаруживаемые даже в отсутствие гастроинтестинальных симптомов.
Процент таких больных может быть даже выше в группе пациентов с постэнтеритическим реактивным артритом. Наконец, было достоверно доказано развитие стерильной дизурии у больных реактивным артритом. Любопытно, что дизурия представлена примерно в равной пропорции у больных реактивным артритом после кишечной и венерической инфекции. Такая стерильная дизурия может стать хронической интермиттирующей патологией у некоторых больных реактивным артритом. Также приводятся описания простатита, цистита и воспалительных поражений органов малого таза.
е) Сердце при реактивном артрите. Поражение сердца при реактивном артрите встречается редко. Существуют единичные описания пациентов с реактивным артритом, у которых развился перикардит, аортальная регургитация или патология клапанов сердца. Если поражение сердца и возникает, то оно более характерно для хронических стадий заболевания. Сердечные симптомы в острую фазу реактивного артрита столь редки, что рутинная эхокардиография не считается показанной. Электрокардиографические аномалии могут наблюдаться в острой стадии артрита, притом клинически значимые аритмии характерны примерно для 5% пациентов.

- Рекомендуем далее ознакомиться со статьей "Алгоритм диагностики реактивного артрита"
Оглавление темы "Реактивный артрит.":
