Клиника и проявления лейшманиоза
Клинический спектр включает скрытую инфекцию, LCL и другие формы. В том числе диссеминированную инфекцию [DCL, MCL, VL, VTL (висцеротропный лейшманиоз), PKDL, лейшманид].
а) Скрытый лейшманиоз. Как кожная,так и висцеральная инфекции могут оставаться субклиническими или проявляться легкими, неспецифичными и транзиторными симптомами.
б) Локализованный кожный лейшманиоз. LCL составляет 50-75% случаев. Это самая легкая форма лейшманиозов, превалирующая в Старом Свете. В большинстве случаев проходит самостоятельно в течение года и считается острой формой. Если заболевание длится более года, то оно считается хроническим LCL.
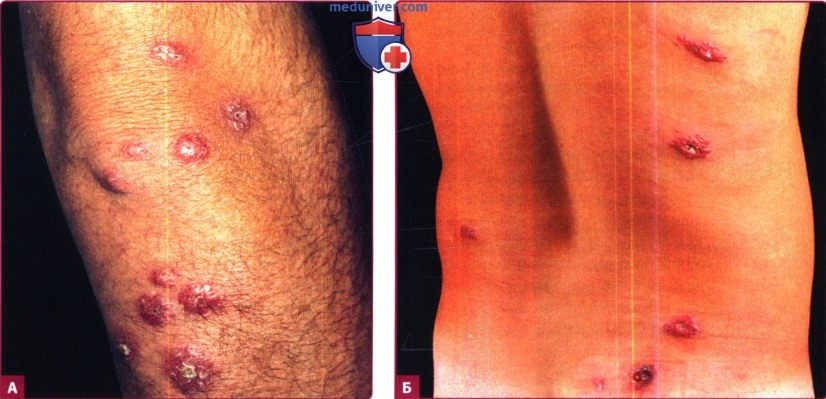
Б. Множественные изъязвленные узлы на туловище в местах укуса москита. Вид узлов напоминает кратер вулкана.

в) Острый LCL:
1. Локализованный кожный лейшманиоз Старого Света. Идентифицированы два основных типа: (1) влажный (вызывается L. major) и (2) сухой (вызывается L. tropica). Оба типа могут наблюдаться у одного и того же пациента.
L. aethiopica может вызывать кожное заболевание, похожее на заболевание, вызванное L. tropica, но с более высоким риском развития DCL у 20% пораженных индивидуумов. L. infantum, вызывающий Средиземноморский висцеральный лейшманиоз у детей, может вызвать у взрослого ограниченное кожное поражение. Определить вид возбудителя клинически невозможно, необходимо применение специальных биохимических/молекулярных технологий.
При кожном лейшманиозе Старого Света отмечаются морфологически разнообразные кожные поражения. Сперва появляются эритематозные папулы. В течение нескольких недель папулы увеличиваются, превращаясь в узлы/бляшки, которые затем часто изъязвляются и покрываются коркой. «Вулканоподобные» изъязвленные узлы представляют собой безболезненные язвы в форме кратера с закругленным краем и некротизированным основанием, покрытые плотно прилегающей коркой.
Также возможно образование узлов в форме «айсберга» и других разнообразных поражений: экземовидных, псориазоформных, эризипелоидных, герпетиформных, паранихиальных, шанкроподобных, кольцевидных, ладонно-подошвенных, бородавчатых, келоидных. Возможно также образование сателлитов, региональная лимфаденопатия, лимфаденит, споротрихоидное распространение по лимфатическим путям с образованием подкожных узлов и местной гипостезией. Зрелые патологические элементы располагаются вдоль и параллельно кожным складкам. Часто присоединяется вторичная инфекция.
2. Локализованный кожный лейшманиоз Нового Света (NW-LCL). NW-LCL (долинная лихорадка, болезнь Анд, белая проказа, язва чиклеро, ута, фрамбезия лесная, мексиканский кожный лейшманиоз) вызывается в основном L. mexicana и комплексом Leishmania (Viannia) braziliensis. Заражение L. mexicana и L. guyanensis вызывают только кожную форму, в то время как заражение L. b. Braziliensis и L. b. Panamensis в 40-80% случаев приводят к развитию висцеральной формы. Чисто кожная форма близка к кожному лейшманиозу Старого Света, чаще всего проявляется одиночными язвами.
Примерно 50% очагов, вызванных L. Mexicana, заживают в течение 3 месяцев, в то время как очаги, вызванные L. braziliensis, персистируют гораздо дольше и часто ассоциируются с лимфаденопатией. Однако L. техкапа вызывает язву Чиклеро — хроническое, наносящее увечье поражение ушной раковины, встречающееся у лесорубов в Мексике и Центральной Америке. Основной возбудитель — L.flaviscutellata. В Бразилии обычно поражаются нижние конечности с образованием типичных язв Бауру. Встречающаяся в Андах кожная форма лейшманиоза (ута) вызывается L. braziliensis и преимущественно поражает открытые участки тела у детей. Его основной переносчик L. peruensis. Атипичная узловая форма кожного лейшманиоза Нового Света, вызываемая L. d. chagasi, встречается в Гондурасе и Никарагуа. Сообщалось о необычных клинических картинах, особенно у пациентов с иммуносупрессией.
3. Осложнения LCL. К типичным осложнениям относятся перманентное рубцевание, обезображивание внешности и социальные стигмы. Сообщалось об аутоинокуляции или феномене Кебнера после травмы, нанесения татуировки или хирургических процедур. К серьезным осложнениям LCL относятся хронический LCL, DCL и MCL (в случае LCL Нового Света). СПИД и другие состояния иммуносупрессии повышают риск развития кожно-слизистой формы или висцеральной диссеминации и рецидива после проведения лечения. Диссеминированный кожный лейшманиоз, который определяется как наличие более десяти плеоморфных очагов на не соприкасающихся участках тела, все чаще наблюдается в качестве осложнения LCL Нового Света и LCL Старого света на фоне ВИЧ-инфекции.
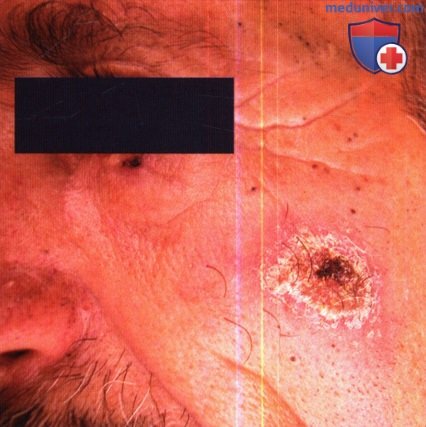
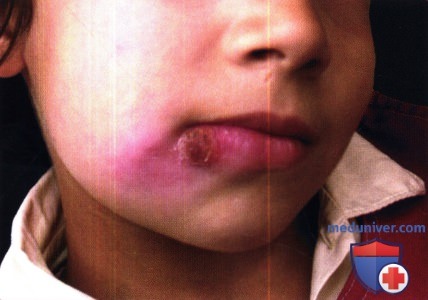
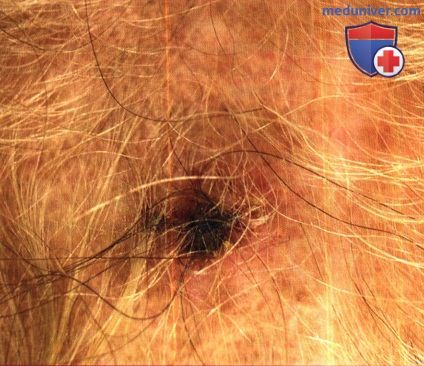

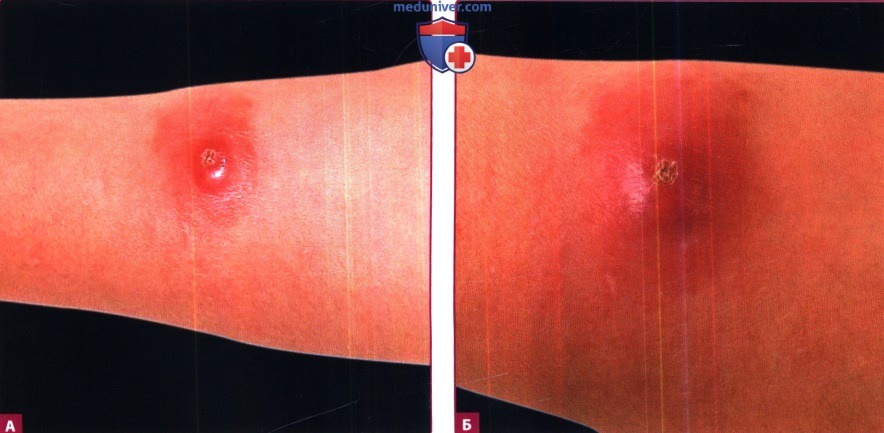

г) Хронический LCL. В типичных случаях очаги развиваются из папул в хронические, уплотненные, обезображивающие узлы/бляшки, более крупные, чем средние очаги острого LCL с различной степенью шелушения, изъязвлений, бородавчатости и рубцевания. Диагностика может быть затруднительна из-за малой численности возбудителей в гистологических препаратах.
1. Рецидивирующий лейшманиоз. Рецидивирующий лейшманиоз (LR), редкая форма хронического LCL, развивается в 3-10% всех случаев LCL. Он вызывается в основном видом L. tropica в Старом Свете и реже L. (V) brasiliensis В Новом Свете, а также Leishmaniasis amazonensis, L. (V) panamensis и L. (V) guyanensis. Характерны эритематозные, чешуйчатые папулы, красно-коричневый цвет заживших поражений (симптом яблочного желе). Иногда возникает как осложнение вакцинации живым штаммом лейшманий, что обычно случается при гиперактивности Т-клеточного иммунитета и низком титре антител.
Считается, что большинство случаев развиваются в результате реактивации латентной инфекции (происходящей в период до 15 лет после очевидного разрешения) под действием неизвестного стимула, например травмы или местных кортикостероидов, а не вследствие реинфекции другими штаммами лейшманий. Фактически, несколько исследований показали наличие внутриклеточной персистенции живых организмов в «заживших» очагах лейшманиоза, что более вероятно, если терапия была неполной или недостаточной.
2. Люпоидный лейшманиоз. Этиология и клиническая картина люпоидного лейшманиоза такие же как у LR; однако он не является рецидивирующим очагом. Люпоидный очаг развивается на лице и клинически может напоминать обыкновенную волчанку или дискоидную красную волчанку. При отсутствии молекулярной идентификации паразитов диагноз может запаздывать на несколько лет, что приводит к мутиляции.


д) Другие формы лейшманиоза:
1. Диффузный кожный лейшманиоз (DCL). DCL, называемый также псевдолепроматозным лейшманиозом, является редкой энергической формой кожного лейшманиоза, которая развивается на фоне дефицита клеточного иммунитета, клинически и гистологически имитируя лепроматозную лепру. В Старом Свете заболевание обычно вызывает L. aethiopica, а в Новом Свете L. атаzonensis и L. техкапа. У пациентов с иммуносупрессией, особенно у ВИЧ-инфицированных, может развиться тяжелая форма DCL (>200 очагов) независимо от вида возбудителя. После развития классического очага LCL происходит диссеминация (немедленная в 30% случаев и с задержкой до 11 лет у остальных пораженных лиц) форме не изъязвленных, заполненных паразитами узлов с предпочтительной локализацией на открытых участках тела, таких как лицо, где очаги могут сливаться, образуя картину «львиной морды».
Внутренние органы не поражаются. Классически характеризуется прогрессирующим/хроническим течением с рецидивами после терапии.
2. Кожно-слизистый лейшманиоз. MCL может осложнять течение LCL у 10% пациентов и характеризуется хроническим и прогрессирующим распространением очагов на слизистые оболочки носа, глотки и щек; очаги появляются через 1-5 лет после разрешения первичных высыпаний или в редких случаях, еще при их наличии. Эта форма часто выступает как осложнение кожной формы лейшманиоза Нового Света, вызываемой L. b. braziliensis и L. b. panamensis, встречается в Центральной и Южной Америке. 90% случаев зарегистрированы в Боливии, Бразилии, или Перу. В Старом Свете встречаются подобные поражения слизистой, вызываемые L. aethiopica, но имеют более благоприятный прогноз.
Поражение слизистых происходит прямым распространением инфекции либо гематогенной/лимфогенной диссеминацией в верхние дыхательные пути, реже на слизистую глаз, половых органов, в печень. Костные структуры не поражаются. Заложенность носа, эпистаксис, острый ринит, гиперемия, изъязвления и корки на носовой перегородке являются частыми клиническими симптомами и признаками. В запущенных случаях происходит перфорация перегородки, провал переносицы, нос приобретает свободносвисающий вид (нос тапира, клюв попугая), либо происходит парциальное/тотальиое калечащее изъязвление полости носа и ротоглотки (эспундия). В редких случаях поражаются губы, щеки, мягкое небо или гортань. При заболевании, вызванном L. braziliensis, часто отмечается лимфаденопатия, иногда в сочетании с гепатомегалией и системными симптомами.
Основные причины смертности — вторичная инфекция, обструкция глотки и респираторная недостаточность. Процент излечения уменьшается на прогрессирующих поздних стадиях заболевания.
3. Висцеральный лейшманиоз VL (болезнь Сикари, бурдванская лизорадка, болезъ Сахиб, тропическая спленомегалия, кала-азар, лихорадка смерти, лихорадка дум-дум) является эндемичным в тропических и субтропических регионах мира. 90% случаев приходится на Бангладеш, Эфиопию, Индию, Непал, Бразилию и Судан. Возбудителем является комплекс I. donovani (L. d. donovani, L. d. infantum, и L. d. archibaldi в Старом Свете, L. d. chagasi в Новом Свете). L. d. donovani распространена в Индии и Судане, является антропонозом (резервуаром является человек) и высоко эндемична. Переносчиком служит Phlebotomus argentipes Другие инфекции относятся к зоонозам, основным резервуаром возбудителя являются собаки. L. infantum поражает в основном детей с плохим пищевым рационом в Китае, Африке, на Ближнем Востоке и в странах средиземно-морского бассейна.
Вслед за чрескожным заражением происходит гематогенная диссеминация. Однако возможна также врожденная (трансплацентарная) передача. Чаще всего заболевание протекает субклинически. Инкубационный период и длительность заболевания варьируют. Основными симптомами висцерального лейшманиоза являются высокая персистирующая ундулирующая температура, лейкопения, анемия, спленомегалия, гипергаммаглобулинемия. Заболевание может приводить к кахексии, ощущению жжения в стопах (периферическая нейропатия), нарушению работы печени и ЖКТ, носовому кровотечению, тромбоцитопении, лимфаденопатии. В течении заболевания развиваются кожные повреждения в виде очагов гиперпигментации пепельного цвета на висках, вокруг рта, на животе, руках и подошвах у светлокожих людей, что породило название кала-азар (на хинди «черная болезнь»).
Кроме того, происходит депигментация волос и кожи (у кенийцев), образуются кожные узлы и изъязвления слизистой (у суданцев), трихомегалия, петехии, желтуха.
Без лечения смертность в течение двух лет достигает 100% от основных осложнений — кахексии и вторичной инфекции. Реже заболевание приводит к гемолитической анемии, острой почечной недостаточности, тяжелому кровотечению из слизистых. Для диагностики возбудитель берется из селезенки (наиболее чувствительный метод), костного мозга грудины, лимфатических узлов, крови, печени, носоглотки или кожи (даже непораженной).
VL/HIV Коинфекция. В большинстве случаев заражение происходит при внутривенном введении наркотических веществ. При диагностике и выборе терапевтической тактики в случае коинфекции встречается ряд затруднений, связанных с взаимопотенциированием: висцеральный лейшманиоз способствует скорейшему развитию СПИДа, а ВИЧ создает риск развития лейшманиоза. Наиболее исследована эта проблема в Испании, Италии, Франции, Португалии. Основным возбудителем является L. infantum; однако были выделены и другие виды лейшманий В зависимости от степени иммуносупрессии выявляются амастиготы атипичной локализации. При сочетании обоих заболеваний больные имеют худший прогноз, более короткий период выживаемости, более высокую степень рецидивов и хуже отвечают на терапию по сравнению с ВИЧ-отрицательными пациентами.
Сейчас предлагается включить VL в определенную Центром по контролю и профилактике заболеваний (CDC) клиническую категорию С как СПИД-определяющее заболевание.

4. Поражение кожи после перенесенного висцерального лейшманиоза (кожный лейшманоид)(PKDL) чрезвычайно редко встречается в Новом Свете, в основном в Судане и Индии. Как видно из названия, это кожное проявление VL обычно развивается через месяцы и годы после разрешения VL и редко во время терапии заболевания. В Индии это наиболее распространенное кожное проявление лейшманиоза. Пораженные люди становятся основными резервуарами инфекции. Высокая концентрация интерлейкина-10 в крови у больных висцеральным лейшманиозом считается предиктором развития кожного лейшманоида. Количество паразитов незначительное, и определить возбудителя не всегда возможно.
Однако методом полимеразной цепной реакции (ПЦР) лейшмании обнаруживаются в кожных очагах в 83% и 94% случаев суданского и индийского PKDL соответственно. Развитие кожных очагов при PKDL тесно связано со специфичной для лейшманиоза лимфоцитарной реактивностью или, у пациентов с ВИЧ, с иммунной реконституцией во время ВААРТ-терапии. Причина двух основных клинических форм PKDL остается во многом неясной.
5. Висцеротропный лейшманиоз. Вызываемый L. tropica, висцеротропный лейшманиоз был описан американскими ветеранами операции «Буря в пустыне». Висцеральная инфекция манифестирует жаром, недомоганием, различными гематологическими и гастроинтестинальными симптомами. Классические признаки VL отсутствуют, и кожа обычно не поражается; однако в недавнем сообщении о заболевании у молодого афганского беженца, проживающего в США, указывалось на наличие кожных очагов. Характерны высеваемость из пунктата костного мозга, хороший ответ на терапию препаратами сурьмы.
6. Лейшманид. Этот термин относится к id-реакции в форме диффузных, бессимптомных и симметричных папулезных высыпаний на фоне острого LCL или LR. Он обычно разрешается в течение восьми недель после появления. Лейшманид может развиться во время лечения и не является показанием к его прекращению.
- Рекомендуем далее ознакомиться со статьей "Анализы для диагностики лейшманиоза"
Редактор: Искандер Милевски. Дата публикации: 30.5.2019

