Симптомы и клиника болезни Кавасаки
а) Классические диагностические критерии болезни Кавасаки (БК). Диагноз классической болезни Кавасаки устанавливается в присутствии длительной лихорадки (> 5 дней) при наличии четырех из следующих пяти клинических признаков и отсутствии другого объяснения причины заболевания: (1) негнойная конъюнктивальная инъекция глазного яблока; (2) красные, отечные, сухие губы, которые могут растрескиваться и кровоточить; (3) краснота и отечность кистей и стоп; (4) кожные высыпания и (5) увеличенные шейные лимфоузлы > 1,5 см в диаметре. Опытные врачи могут установить диагноз болезни Кавасаки до наступления пятого дня лихорадки у детей с классическими признаками заболевания.
Пациенту с длительной лихорадкой и наличием менее четырех других признаков заболевания диагноз болезни Кавасаки может быть установлен, если развиваются аномалии коронарных артерий. Неполная (или атипичная) болезнь Кавасаки наблюдается у детей с длительной лихорадкой и наличием менее четырех других признаков заболевания, но с профилем лабораторных показателей, характерных для болезни Кавасаки. Таким пациентам показана электрокардиография и рекомендуется лечение ВВИГ, поскольку у многих пациентов с болезнью Кавасаки, особенно младенческого возраста, не всегда присутствуют классические диагностические критерии в период острой лихорадочной фазы заболевания, но могут развиться аномалии коронарных артерий.

б) Анамнез. Болезнь Кавасаки (БК) должна включаться в дифференциальный диагноз любого ребенка с длительной лихорадкой без иного объяснения причины. При болезни Кавасаки все клинические признаки могут не присутствовать одновременно. Поэтому важно расспросить родителей и врачей, наблюдавших ребенка в течение длительного периода лихорадочного состояния, по поводу наличия других пяти клинических признаков заболевания: (1) инъекции конъюнктив, (2) изменений слизистой полости рта, (3) изменений в области кистей и стоп, (4) кожных высыпаний и (5) увеличения шейных лимфатических узлов.
У детей с болезнью Кавасаки нередко наблюдается значительный отек и дискомфорт в области кистей и стоп, так что они отказываются брать предметы в руки или ходить. Это редко отмечается у детей при большинстве других включенных в дифференциальный диагноз болезни Кавасаки заболеваний и может дать важный ключ к истинному диагнозу. Аналогичным образом при болезни Кавасаки часто наблюдается крайняя раздражительность ребенка, которая не так часто встречается при других заболеваниях дифференциального диагноза. Без проведения специфической терапии лихорадка при КД регистрируется ежедневно; с резкими скачками температуры и перемежающаяся, она продолжается от одной до двух недель.
Заболевание часто разделяют на три стадии: (1) острая фебрильная фаза, (2) подострая фаза (которая начинается и продолжается, пока не нормализуются все клинические признаки) и (3) фаза выздоровления (которая следует за подострой фазой и продолжается пока не нормализуется скорость оседания эритроцитов [СОЭ], обычно через 6-8 недель после начала лихорадки).
в) Кожные признаки болезни Кавасаки. Высыпания на коже часто наблюдаются при болезни Кавасаки, они наиболее выражены на туловище и конечностях и обычно проявляются в одной из трех форм: (1) эритематозной пятнисто-папулезной экзантемы, (2) многоформной эритемы с типичными мишеневидными очагами или (3) скарлатиноподобной экзантемы. Пузыри, везикулы и изъязвления не наблюдаются, но мелкие микропустулезные высыпания, особенно на разгибательных поверхностях, иногда присутствуют. Высыпания могут быть зудящими. В острой фебрильной фазе заболевания часто наблюдаются паховая эритема и десквамация, которые можно ошибочно принять за кандидозный пеленочный дерматит или даже синдром стафилококковой обожженной кожи.
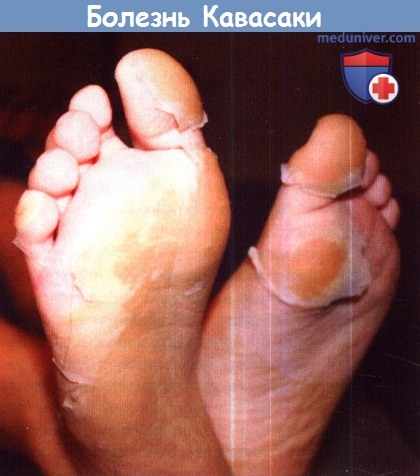
Кожные изменения в паху могут наблюдаться как у детей, которым еще надевают подгузники, так и у детей, приученных самостоятельно совершать туалет. Классическая околоногтевая десквамация на пальцах кистей и стоп развивается не раньше второй-третьей недели после начала лихорадки и может прогрессировать, охватывая всю поверхность кисти или стопы; лечение должно быть назначено задолго до появления такой десквамации. Чрез 3-6 недель после заболевания часто наблюдаются поперечные линии на ногтевых пластинках пальцев кисти (линии Бо). Они перемещаются кнаружи вместе с ростом ногтя.
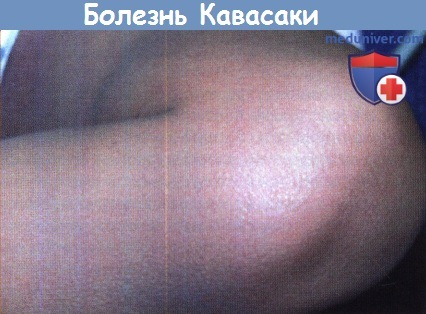
В странах, где рутинно применяется вакцина БЦЖ, как, например, в Японии, типичным признаком у детей с БК является эритема и отек на месте введения БЦЖ-вакцины; механизм этого явления неизвестен, но процесс разрешается по мере лечение БК. Хотя БК приводит к васкулиту, поражающему все артерии и вены организма, поражение кровеносных сосудов кожи выражено незначительно, и биопсия кожи не помогает при диагностике, поскольку патологические признаки не являются специфическими.
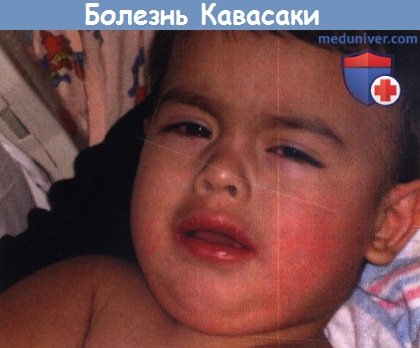

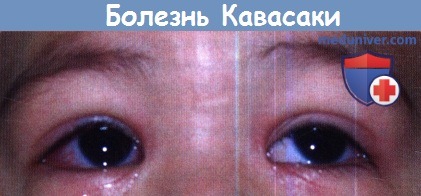
г) Сопутствующие клинические признаки болезни Кавасаки. Конъюнктивальная инъекция при болезни Кавасаки двухсторонняя и не экссудативная. Поражение не захватывает лимб роговицы. Фотофобия — типичный сопутствующий признак. Изменения в полости рта включают красные, отечные, сухие, растрескавшиеся губы, которые иногда кровоточат, «земляничный» язык и эритему рта и горла.
Язвы в полости рта к признакам болезни Кавасаки не относятся. Типичной характеристикой является ладонная и подошвенная эритема, причем переход от выраженной эритемы к нормальной коже на запястьях и лодыжках может быть резким. Кисти и стопы бывают отечными и болезненными. Такой клинический признак, как увеличение шейных лимфатических узлов, встречается реже всех остальных признаков (только у 75% детей с классической болезни Кавасаки), но может быть наиболее выраженным признаком в группе пациентов, которых часто лечили многочисленными курсами различных антибиотиков без улучшения, прежде чем был установлен верный диагноз. Шейная лимфаденопатия обычно односторонняя, иногда может ассоциироваться с поверхностной эритемой и/или болезненностью при пальпации и не является флуктуирующей.
Поскольку болезнь Кавасаки — это полисистемный воспалительный процесс, в воспаление вовлечены многие органы и ткани, что приводит к ряду сопутствующих клинических признаков. В частности, во время острой фазы может наблюдаться артрит мелких межфаланговых и более крупных суставов, или же артрит развивается в подострую фазу болезни с поражением более крупных сосудов, в частности коленей и лодыжек. Асептический менингит является распространенным признаком у пациентов, которым проводится люмбальная пункция.


- Рекомендуем далее ознакомиться со статьей "Анализы для диагностики болезни Кавасаки и его дифференциации"
Редактор: Искандер Милевски. Дата публикации: 24.2.2019

