Фето-фетальный трансфузионный синдром. Диагностика фето-фетального трансфузионного синдрома.
Фето-фетальный трансфузионный синдром (ФФТС) является осложнением монохориальной многоплодной беременности и встречается с частотой 10-15%. Несмотря на относительно небольшую частоту, ФФТС характеризуется высокой перинатальной смертностью - 15-17% всех случаев перинатальной смертности при многоплодной беременности. Развитие ФФТС обусловлено наличием сосудистых анастомозов, приводящих к патологическому шунтированию крови от одного плода к другому. В итоге один плод становится донором, у него наблюдается анемия, задержка развития, маловодие. У плода-реципиента развивается эритремия, кардиомегалия, неиммунная водянка, многоводие.
Сосудистые анастомозы обнаруживаются при монохориальной беременности в 49-100% случаев. Они бывают двух типов: поверхностные и глубокие. Поверхностные анастомозы располагаются на хориальной пластинке и могут быть артерио-артериальные и вено-венозные. Они функционируют в двух направлениях. При глубоких анастомозах в котиледон поступает артериальная кровь от одного плода, а венозный дренаж осуществляется в систему циркуляции другого плода. ФФТС развивается вследствие нарушения сосудистого баланса между системами кровообращения близнецов.
Диагноз фето-фетального трансфузионного синдрома обычно устанавливается в ходе ультразвукового исследования во второй половине беременности, хотя уже при первом скрининговом обследовании в ранние сроки можно выделить группу риска по ФФТС при обнаружении следующих признаков:
- монохориальная беременность; -расширение воротникового пространства > 3 мм в сроки 10-14 нед; -уменьшение (отставание роста) КТР одного из плодов;
- образование складок амниотической мембраны в 11-13нед.
По мнению некоторых исследователей, визуализация в 14-17 нед при монохориальной беременности складки амниотической перегородки, вследствие разного количества вод в амниотических полостях, является одним из наиболее раннихэхографических признаков ФФТС. Тесное прилегание («прилипание») одного плода к стенке матки в ранние сроки беременности выявляется в 92% случаев ФФТС.
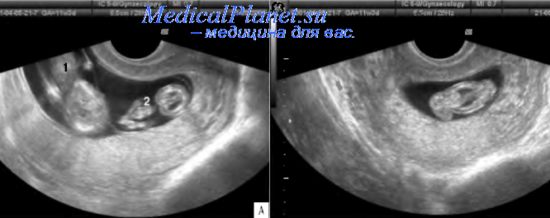
Среди эхографических критериев, характерных для II и III триместров беременности, следует выделить 5 типов.
1. Монохориальный тип гестации:
- плоды имеют одинаковый пол;
- одна плацента;
- тонкая амниотическая перегородка;
- отсутствие лямбдообразной формы перегородки в области ее прикрпеления к плаценте.
2. Различие количества околоплодных вод:
- многоводие у одного плода (глубина наибольшего кармана вод: до 20 нед > 60 мм, от 20 до 22 нед > 80 мм, от 23 до 25 нед > 120 мм);
- маловодие у второго плода (глубина наибольшего кармана вод > 2 см).
3. Различие размеров мочевого пузыря (динамический ультразвуковой контроль):
- маленькие размеры или отсутствие эхотени мочевого пузыря у плода с маловодием (плод-донор);
- большие размеры мочевого пузыря у плода с многоводием (плод-реципиент).
4. Различие в массе плодов > 20%.
5. Водянка плода-реципиента и задержка развития плода-донора.
При обнаружении фето-фетального трансфузионного синдрома показано проведение допплерометрического и эхокардиографического исследования. Разница систолодиастолического отношения артерий пуповины плодов при ФФТС обычно превышает 0,4. Неблагоприятным прогностическим признаком является обнаружение нулевого или реверного конечно-диастолического кровотока в артерии пуповины донора и аномальный венозный кровоток у плода-реципиента. В ходе эхокардиографии у плода-реципиента могут быть обнаружены: кардиомегалия, гипертрофия правого желудочка, уменьшение выброса правого желудочка, трикуспидальная регургитация, повышение скорости кровотока в легочной артерии.
ФФТС характеризуется высоким уровнем перинатальной смертности, которая в основном обусловлена высокой частотой преждевременных родов из-за многоводия. Причинами постнатальной смертности у реципиентов являются легочная гипертензия, обструкция выходного тракта правого желудочка и почечная недостаточность, у доноров - осложнения, связанные с тяжелой формой задержки внутриутробного развития.
В настоящее время для лечения фето-фетального трансфузионного синдрома используются следующие основные методы: консервативное лечение, амниоредукция, фетоскопическая лазерная коагуляция сосудистых анастомозов, септостомия, селективная эвтаназия.
При любом способе лечения критериями успешной терапии являются:
- визуализация мочевого пузыряуобоихплодов;
- нормализация количества околоплодных вод;
- исчезновение признаков сердечной недостаточности.
- Читать далее "Переплетение пуповин. Диагностика переплетения пуповин."
Оглавление темы "Оперативная тактика при многоплодной беременности. Трехмерная эхография.":1. Плод в плоде. Диагностика плода в плоде.
2. Обратная артериальная перфузия. Диагностика обратной артериальной перфузии.
3. Фето-фетальный трансфузионный синдром. Диагностика фето-фетального трансфузионного синдрома.
4. Переплетение пуповин. Диагностика переплетения пуповин.
5. Инвазивные вмешательства при многоплодной беременности. Оперативная тактика при многоплодной беременности.
6. Редукция многоплодной беременности. Техника редукции многоплодной беременности.
7. Гибель одного из близнецов. Что делать при гибели одного из близнецов?
8. Трехмерная эхография. Методика трехмерной эхографии.
9. Трехмерная эхография черепа и лица. Как проводить трехмерное исследование черепа и лица?
10. Трехмерное исследование позвоночника и конечностей. Трехмерное УЗИ плода.

