УЗИ при периферическом венозном доступе у постели больного (на месте, point-of-care)
Ключевые моменты:
• Применение ультразвукового контроля для введения периферических венозных катетеров повышает успешность проведения процедуры по сравнению с использованием традиционных техник и снижает вероятность необходимости установки ЦБК.
• Проведение предпроцедурной ультразвуковой оценки позволяет выбрать периферическую вену, в которую можно с высокой степенью вероятности успешно установить внутривенный катетер.
• Для введения периферических венозных катетеров можно использовать как поперечный, так и продольный подход, однако поперечный подход быстрее и проще в освоении.
Несмотря на то что введение периферических венозных (ПВ) катетеров является наиболее популярной процедурой, проводимой в отделениях неотложной медицинской помощи в США, специалисты часто сталкиваются с трудностями при обеспечении периферического венозного доступа, при этом частота неудачной катетеризации с первой и второй попыток достигает 39 и 22% соответственно.
В одном исследовании, проведенном в отделениях неотложной медицинской помощи, было показано, что трудности при обеспечении периферического венозного доступа, то есть необходимость проведения более трех попыток или необходимость вмешательства врача для выполнения венозного доступа, наблюдались в 12% случае.
С трудным периферическим венозным доступом связано несколько факторов: телосложение (наличие ожирения, избыточной массы тела), анатомические вариации (мелкие, невидимые, непальпируемые вены), наличие подкожного отека, многочисленные неудачные попытки катетеризации, злоупотребление инъекционными наркотиками, гиповолемия и отдельные хронические заболевания (диабет, серповидно-клеточная анемия).
Преимущества установки ПВ-катетеров с использованием ультразвукового контроля были продемонстрированы в большом количестве исследований. Обычно в данных исследованиях было показано снижение количества требуемых попуток установки, снижение времени до катетеризации и увеличение общей частоты успешного проведения процедур; тем не менее ограничения данных исследований включали небольшой размер выборок, различные популяции пациентов и различную степень подготовки медицинских работников.
В двух метаанализах, объединивших данные проведенных исследований, был сделан вывод о том, что применение ультразвукового контроля для введения ПВ-катетеров ведет к увеличению общей частоты успешного проведения процедуры в сравнении с использованием традиционных техник, однако не было отмечено значимых различий в количестве попыток проведения процедуры и времени до катетеризации.
Еще одно преимущество введения ПВ-катетеров под ультразвуковым контролем состоит в отсутствии необходимости введения ЦВК. В отделениях неотложной медицинской помощи введение ПВ-катетеров под ультразвуковым контролем снижало потребность в установке ЦВД на 85%. Кроме того, установка ПВ-катетеров под ультразвуковым контролем чаще завершалась успешно, чем установка вслепую.
Установку ПВ-катетеров под ультразвуковым контролем можно проводить всем пациентам, но данная техника особенно ценна для пациентов с непальпируемыми или невидимыми периферическими венами. Медицинские сестры, врачи и другой медицинский персонал успешно осваивают установку ПВ-катетеров под ультразвуковым контролем после прохождения целевых обучающих курсов.
В настоящее время отсутствуют рекомендации, содержащие какие-либо конкретные показания для введения ПВ-катетеров под ультразвуковым контролем. Медицинские работники должны учитывать возможность такого введения пациентам с заведомо трудным венозным доступом или после неудачных попыток с использованием традиционных техник.
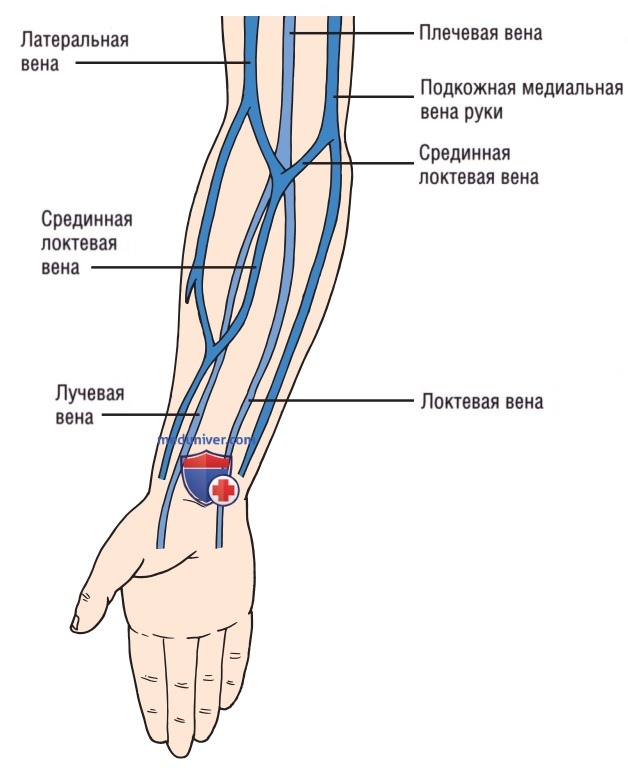
а) Анатомия. Передняя часть предплечья и медиальная часть плеча — зоны, в которые чаще всего проводят установку ПВ-катетера под ультразвуковым контролем (рис. 1). Плечевая, латеральная и медиальная вены руки являются самыми крупными венами верхних конечностей, и именно их чаще всего выбирают для установки таких катетеров (рис. 2).
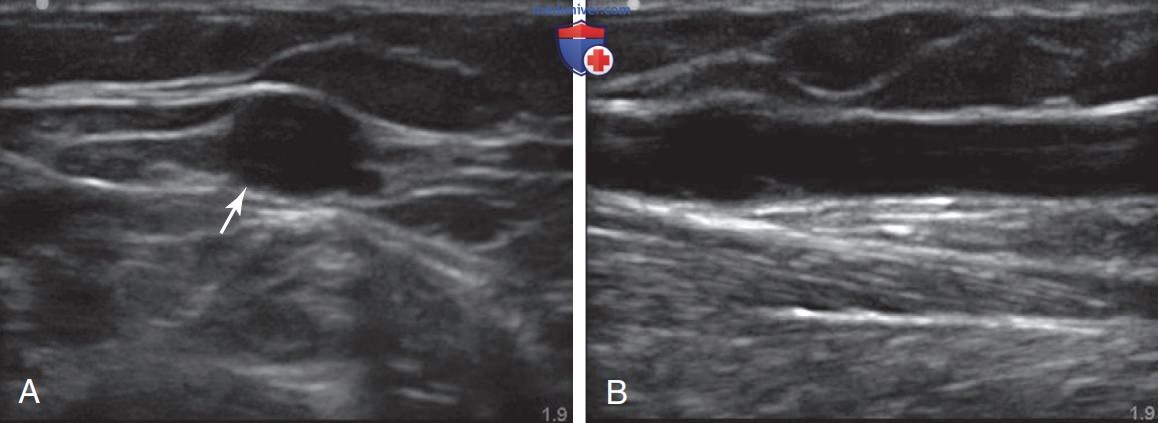
При выборе вены для введения ПВ катетера под ультразвуковым контролем важно учитывать глубину залегания целевого сосуда, при этом максимальная частота успешного проведения процедуры катетеризации отмечалась для сосудов, располагающихся на глубине от 0,3 до 1,5 см, а минимальная — для сосудов, пролегающих на глубине более 1,6 см от поверхности кожи. Кроме того, успешное введение ПВ-катетера более вероятно, если диаметр целевого сосуда составляет не менее 0,4 см. Предпочтительнее выбирать вены с прямой траекторией, поскольку их проще катетеризировать, чем извитые сосуды.
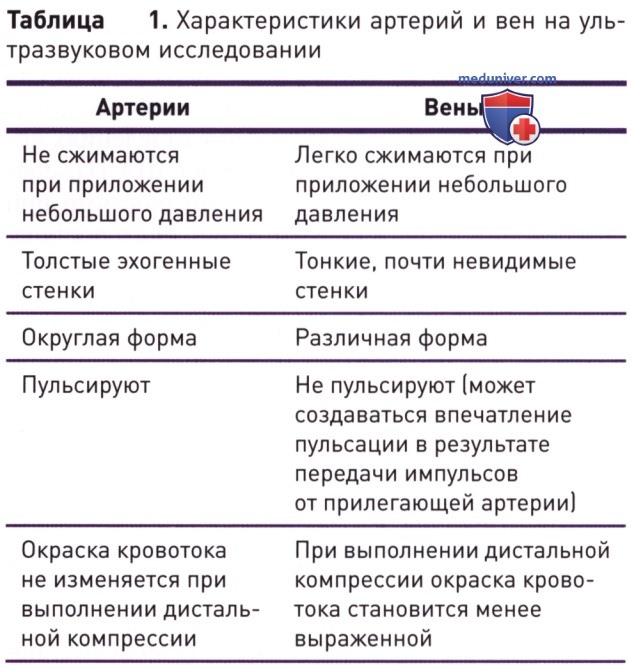
Чтобы отличить артерии от вен, важно обратить внимание на пульсацию, сжимаемость, толщину стенок и внешний вид при проведении допплерографии. Артерии можно отличить от вен по пульсации, сжимаемости, толщине стенок и допплерографическим характеристикам. Артериальные стенки толще, более эхогенны и менее сжимаемы, а стенки периферических вен тоньше, менее эхогенны и полностью сжимаемы при минимальном давлении. Если невозможно точно отличить артерии от вен, используют цветовое допплеровское картирование потока или спектральный допплер. Если парные артерия и вена визуализируются вместе, то для сжимания вены требуется небольшое давление, а для сжимания артерии — значительно большее (табл. 1).
б) Методика. Для данной процедуры применяют высокочастотный линейный датчик (5—12 МГц), поскольку с его помощью можно получить высокое разрешение при исследовании поверхностных структур. При возможности лучше использовать узкий линейный датчик, или «хоккейную клюшку», так как с его помощью легко выполнять тонкие манипуляции.
Расположите пациента сидя или лежа на спине, обеспечив максимальное удобство оператору и пациенту. УЗ-аппарат должен располагаться в прямом поле зрения оператора, чтобы беспрепятственно и легко видеть экран. Рука пациента должна быть полностью вытянута и повернута наружу, ладонь направлена вверх.
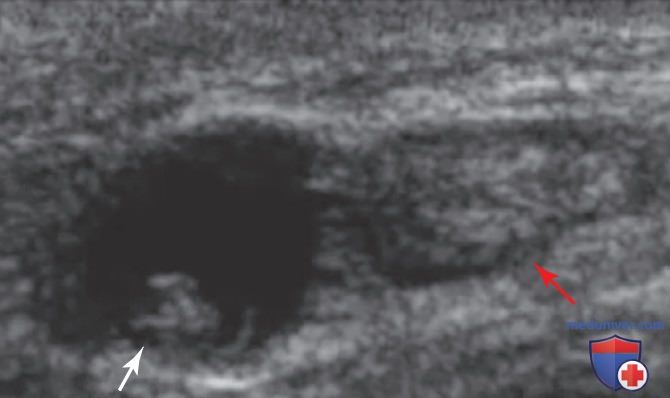
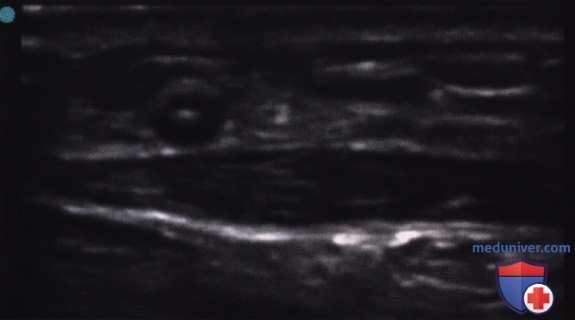
Исследуйте руку в поперечной плоскости, чтобы найти возможные участки для введения ПВ-катетера. Глубина визуализации должна быть задана на уровне 2—2,5 см, чтобы не отвлекаться на более глубоко залегающие сосуды, поскольку вероятность их успешной катетеризации ниже. Оцените размер, глубину залегания вены, близость к артериям/нервам и ее сжимаемость, чтобы исключить тромбоз (рис. 3). Выберите наиболее доступную вену — самую дистальную, расположенную ближе всего к поверхности.
После выбора участка введения необходимо подготовиться к катетеризации. Большинство стандартных внутривенных катетеров слишком короткие, чтобы достичь глубоких периферических вен. Длинные внутривенные катетеры характеризуются меньшим риском раннего отказа, связанного со смещением в сравнении с короткими, особенно в случае пациентов с ожирением и отеками. Обычно специалисты предпочитают использовать катетеры длиной 48 мм (1,88 дюйма), но простое правило гласит, что в сосуде длина катетера должна в 2 раза превышать расстояние до сосуда. Артериальный катетер можно рассматривать в качестве альтернативы периферическому венозному катетеру.
После выбора целевой вены для того, чтобы увеличить диаметр сосуда, наложите жгут проксимальнее места введения. Мы рекомендуем накладывать жгут на максимальной возможной высоте, в идеале вблизи подмышечной впадины.
Стерилизацию кожи и подготовку стерильной зоны следует выполнять в соответствии с местными локальными протоколами. Мы рекомендуем стерилизовать кожу хлоргексидином и очищать лицевую и боковые поверхности датчика антисептическими салфетками. Можно использовать стерильный чехол на датчик и стерильный гель для проведения УЗИ. Мы рекомендуем проводить процедуру в строгих условиях стерильности, как минимум, датчик следует накрыть стерильной прозрачной водонепроницаемой пленкой. При возможности мы рекомендуем проводить катетеризацию глубоких вен под местным обезболиванием, чтобы свести к минимуму дискомфорт для пациента и облегчить проведение процедуры.
1. Сравнение поперечного и продольного доступов. Аналогично центральным венам периферические вены можно катетеризировать с использованием поперечного или продольного подхода. В одном небольшом исследовании было показано, что различия в частоте успешного проведения процедуры с использованием поперечного и продольного подходов отсутствуют, однако катетеризация в поперечной плоскости была признана более быстрой. Операторам, не имеющим опыта введения катетеров, мы рекомендуем сначала освоить поперечный подход. Более опытные операторы, практикующие проведение процедур под ультразвуковым контролем в реальном времени, могут предпочесть использование продольного доступа.
2. Поперечный доступ. Удерживайте датчик в недоминирующей руке, маркер ориентации датчика направлен к левому боку оператора, расположите целевую вену по центру экрана (рис. 4). Оператор должен вводить иглу по центру датчика под углом около 45°. Медленно вводите иглу, одновременно немного отклоняя датчик, чтобы постоянно следить за кончиком иглы. Как только игла достигнет вены, будет видно надавливание на переднюю стенку вены. В этой точке необходимо ускорить движение иглы, чтобы проколоть стенку вены. После возникновения всплеска крови кончик иглы должен появиться в просвете сосуда в виде яркой, гиперэхогенной точки.
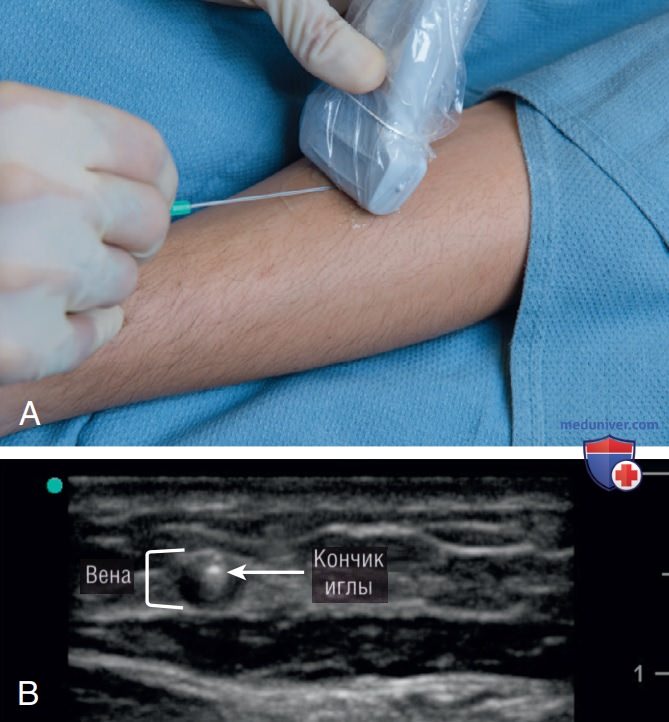
Затем уменьшите угол введения иглы до 20—30°, выровняйте траекторию иглы с траекторией залегания сосуда и введите катетер в вену. При работе с длинными катетерами и глубокими венами перед введением катетера мы рекомендуем ввести иглу еще на несколько миллиметров вглубь вены, визуализируя кончик иглы в каждый момент времени. Это позволит пройти через задние клапаны вены, которые могут привести к сгибанию катетера, а также подтвердить, что в просвете находится достаточно длинная часть иглы с катетером, и предотвратить экстравазацию.
3. Продольный доступ. Начните с центрирования датчика поверх целевого сосуда, как в описании поперечного доступа. Поверните датчик на 90°, чтобы визуализировать сосуд в продольной плоскости (рис. 5). Маркер ориентации датчика должен быть направлен к оператору. Если стенки сосуда не видны, значит, датчик не находится непосредственно над веной или он полностью сжимает ее. При использовании продольного подхода иглу следует вводить в центре торцевой стороны датчика. В отличие от поперечного подхода, при котором оператор следит за введением кончика иглы в целевой сосуд, применение продольного подхода позволяет оператору визуализировать введение в целевой сосуд всей иглы.
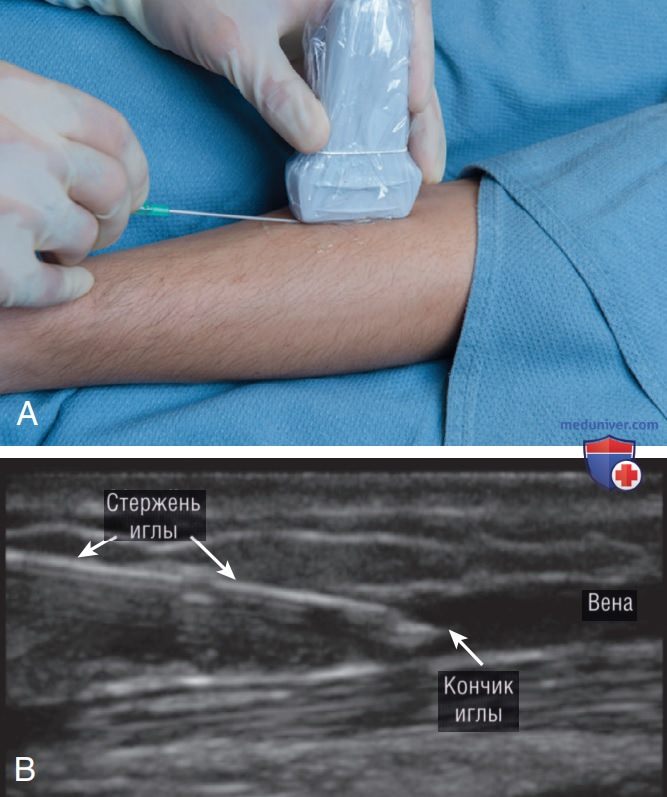
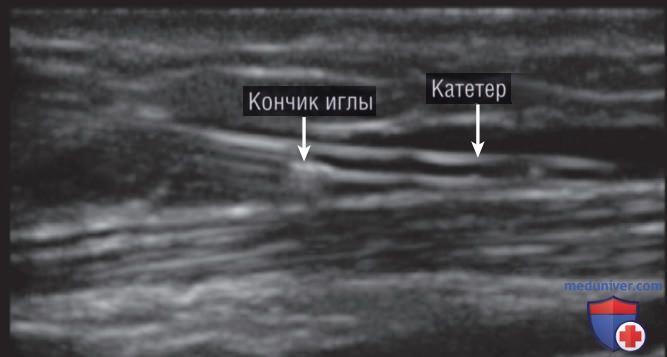
При наличии прилегающих структур, которые можно повредить, например артерий или нервов, сначала следует вводить иглу с использованием поперечного подхода, а затем повернуть на 90°, чтобы использовать продольный подход для визуализации продвижения иглы к целевому сосуду. Введение как иглы, так и катетера необходимо выполнять при визуализации в режиме реального времени. Основным преимуществом продольного подхода является возможность прослеживать продвижение катетера на протяжении всей процедуры и оценивать длину части катетера, введенного в сосуд (рис. 6).
в) Осложнения. Потенциальные осложнения включают пункцию артерии, повреждение нерва, экстравазацию, гематому, инфекцию и тромбофлебит. Частота развития осложнений при введении ПВ-катетеров с использованием и без использования ультразвукового контроля была изучена в нескольких исследованиях. В одном исследовании был отмечен один случай артериальной пункции (4%), связанной с катетеризацией ПВ-катетером под ультразвуковым контролем, что соответствовало опубликованной ранее частоте пункции плечевой артерии 2%. Для сравнения: без применения ультразвука частота пункции плечевой артерии составляет 25%.
г) Тонкости и ловушки:
• Перед началом процедуры обеспечьте удобство пациенту и оператору, а также убедитесь, что экран УЗ-аппарата располагается по прямой линии в поле зрения оператора. При катетеризации любых глубоких вен выполните местное обезболивание, чтобы свести к минимуму дискомфорт для пациента.
• Убедитесь в том, что в венозном просвете находится не менее 2/3 длины катетера. Для катетеризации большинства периферических вен под ультразвуковым контролем рекомендуется использовать катетер длиной не менее 48 мм 11,88 дюйма). Не вводите иглу под малым углом, поскольку в этом случае длины катетера может быть недостаточно для его введения в вену.
• Кончик иглы должен находиться в плоскости сканирования ультразвукового луча, немного наклоняйте датчик или скользите им для непрерывного наблюдения за кончиком иглы.
• Для предотвращения развития осложнений необходимо контролировать продвижение иглы во время процедуры катетеризации. Если во время введения кончик иглы пропадает из виду, прекратите введение, пока кончик не станет виден или пока не появится «кольцевой артефакт».
• Применение ультразвукового контроля характеризуется низкой частотой развития осложнений, таких как пункция артерии, повреждение нерва и образование гематомы, при этом можно предотвратить развитие осложнений путем непрерывной визуализации кончика иглы во время введения периферического внутривенного катетера.
д) Контрольные вопросы:
1. Что из перечисленного является преимуществом применения ультразвукового контроля при введении периферического внутривенного катетера, согласно данным метаанализов?
A. Снижение времени до проведения катетеризации вен.
Б. Снижение количества необходимых попыток катетеризации.
B. Увеличение показателей удовлетворенности пациентов.
Г. Увеличение общей частоты успешного проведения процедуры.
Ответ: Г. Несмотря на то что в нескольких отдельных исследованиях было показано снижение времени на катетеризацию вен и снижение количества необходимых попыток проведения процедуры, увеличение успешности проведения процедуры является единственным преимуществом, которое было продемонстрировано в двух метаанализах, объединивших данные ранее проведенных исследований. Аналогичным образом в метаанализах не было продемонстрировано увеличение показателей удовлетворенности пациентов, хотя данное преимущество было отмечено в некоторых отдельных исследованиях.
2. Какой из перечисленных типов датчиков можно использовать для контроля введения периферических венозных катетеров?
A. Линейный датчик длиной 2 см.
Б. Линейный датчик типа «хоккейной клюшки» длиной 2 см.
B. Линейный датчик длиной 4 см.
Г. Все вышеперечисленное.
Ответ: Г. В целом для введения периферических внутривенных катетеров предпочтительно использовать узкие линейные датчики шириной около 2 см. Высокая частота звуковых волн, генерируемых линейными датчиками, позволяет получить изображения с максимальным разрешением и проследить продвижение кончика иглы до целевого сосуда, а также визуализировать поверхностные структуры (например, артерии и нервы), которых следует избегать.
3. Какое из приведенных утверждений о выборе вены для введения периферического венозного катетера под ультразвуковым контролем ВЕРНО?
A. Высокой частотой успешного проведения характеризуются процедуры введения в вены, расположенные на глубине 1,5—2,3 см.
Б. Обычно диаметр латеральной подкожной вены руки больше диаметра других вен плеча.
B. Предпочтительно выполнять введение в вены, диаметр которых превышает 0,4 см.
Г. Венозные катетеры должны быть достаточно длинными, чтобы одна треть катетера была введена в вену.
Ответ: В. Согласно результатам одного исследования, одним из основных прогностических факторов успешного проведения процедуры является использование вен диаметром >0,4 см. Даже при использовании ультразвукового контроля частота успешного катетеризации глубоких вен (> 1,6 см) ниже, максимальная частота успешного проведения процедуры наблюдается при использовании вен, залегающих на глубине 0,3—1,5 см.
Хотя можно выполнить доступ через латеральную подкожную вену руки, плечевая, плечеголовная и медиальная вены руки являются самыми крупными венами верхних конечностей, и через них чаще всего выполняют доступ для установки ПВ-катетеров под ультразвуковым контролем. Обычно предпочтительно использовать катетеры длиной 48 мм (1,88 дюйма), особенно при выполнении доступа через глубокие сосуды, когда не менее 2/3 длины катетера вводят в вену.
4. Какой метод введения периферических венозных катетеров под ультразвуковым контролем продемонстрирован на каждом из приведенных рисунков (рис. 7, 8)?
A. Поперечный.
Б. Продольный.
B. Косой.
Г. Ничего из вышеперечисленного.
Ответы: рис. 7 — Б; рис. 8 — А. На рис. 7 показан продольный подход к введению периферических венозных катетеров под ультразвуковым контролем. Видна вся игла; после того как игла прокалывает вену, катетер вводят в просвет сосуда. На рис. 37.8 показан поперечный подход к введению периферических венозных катетеров под ультразвуковым контролем. Виден только кончик иглы, продвигающийся в сторону вены и входящий в нее.
5. Какое из приведенных утверждений о сравнении поперечного и продольного подходов к введению периферических венозных катетеров под ультразвуковым контролем ВЕРНО?
A. Частота успешного проведения процедуры с использованием поперечного подхода выше, чем с использованием продольного подхода.
Б. Преимуществом продольного подхода является возможность непрерывной визуализации всей иглы.
B. Операторам, не имеющим опыта, рекомендуется сначала освоить продольный подход, а затем поперечный.
Г. Выполнение процедуры с использованием продольного подхода быстрее, чем с использованием поперечного подхода.
Ответ: Б. В одном небольшом исследовании было показано, что различия в частоте успешного проведения процедуры с использованием поперечного и продольного подходов отсутствуют, однако процедура с использованием поперечного подхода была признана более быстрой. Продольный доступ позволяет непрерывно визуализировать всю иглу; однако он считается более сложным, и для его освоения необходимо достаточное количество практики. Операторам, не имеющим опыта, рекомендуется сначала освоить поперечный доступ, а уже затем продольный.
- Вернуться в оглавление раздела "Ультразвуковое исследование (УЗИ)"
Редактор: Искандер Милевски. Дата публикации: 24.1.2024

