Оценка результатов УЗИ легких
Ключевые моменты:
• Нормальная воздушность легких на эхограмме определяется скольжением плевры, наличием A-линий по всей площади легких и возможным наличием ультразвукового признака «занавеса» у основания легких. Несмотря на название «нормальная воздушность», данный рисунок может наблюдаться при наличии таких заболеваний, как астма, обструктивная болезнь легких и легочная эмболия.
• Наличие скольжения легкого исключает пневмоторакс в исследуемой точке, но отсутствие может быть вызвано другими причинами, помимо пневмоторакса.
• При наличии рисунка альвеолярной консолидации различить ателектаз и пневмонию можно посредством визуальной оценки увеличения и снижения объема объединенной доли легкого, а также посредством анализа дополнительных клинических данных.
Проведение УЗИ в отдельных точках грудной стенки позволяет медицинским работникам провести полную точную оценку присутствующей патологии легкого. Для интерпретации рисунка на эхограмме необходимы знания и понимание уникальных взаимодействий ультразвуковых волн с поверхностями контакта воздуха и жидкости в норме и при патологии.
В данной статье на сайте рассмотрено описание отдельных рисунков эхограмм легких, которые могут немедленно применяться в условиях клиники для ведения и диагностики пациентов.
В нормальном состоянии легкие преимущественно заполнены воздухом. Паренхима легких имеет тонкую организацию и формирует легочные дольки и окружающие их дыхательные бронхиолы. Пространство между висцеральной и париетальной паренхимой смазано небольшим количеством серозной жидкости. В нормальном легком воздух, располагающийся непосредственно под висцеральной плеврой, служит акустическим барьером для проникновения ультразвуковых волн.
Размер нормальных междольковых и внутридольковых перегородок меньше разрешающей способности традиционно используемых ультразвуковых частот, и ультразвуковые волны не могут проникать в заполненные воздухом «сухие» легкие, перегородки которых измеряются в микрометрах. Неспособность ультразвуковых волн проникатьв нормальные легкие является ключевой характеристикой, определяющей применимость метода УЗИ легких.
В случае расширения или раздувания перегородки при поступлении интерстициальной жидкости вследствие нарушения проницаемости или увеличения гидростатического давления ультразвуковые волны начинают проникать в легкое, и начальные стадии накопления жидкости в легких проявляются в виде В-линий. По мере дальнейшего накопления жидкости в интерстиции, альвеолах и в конечном итоге плевре патологические изменения прогрессируют с изменением соотношения воздух/жидкость от В-линий к альвеолярной консолидации и плевральному выпоту (рис. 1).
а) Интерпретация изображения:
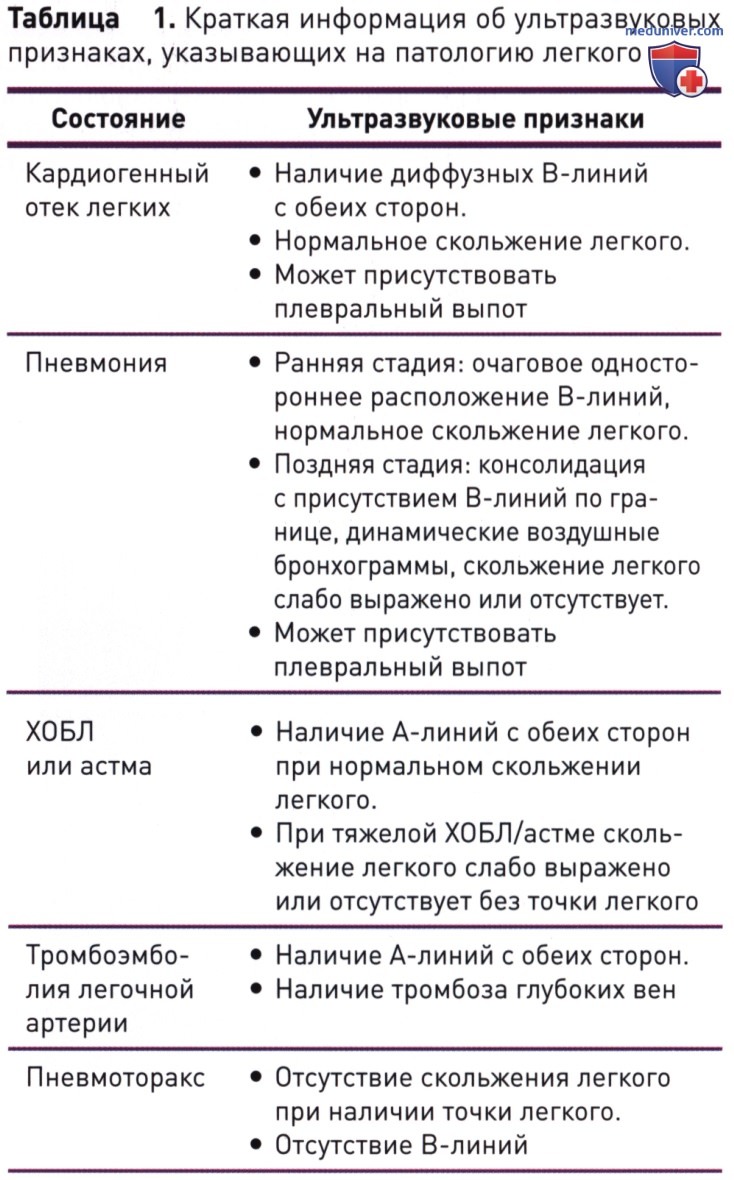
1. Нормальное легкое. Нормальное легкое на эхограмме характеризуют три особенности: наличие A-линий, скольжение легкого и рисунок «занавеса» в области основания легкого.
А-линии — горизонтальные, простирающиеся вплоть до плевральной линии. Они возникают вследствие ревербераций от звуковых волн, захваченных между границей контакта кожи с датчиком и плеврой. Расстояние между двумя близлежащими A-линиями равно расстоянию между датчиком и плевральной линией (рис. 2). Плотная фибринозная структура плевры придает ей высокую отражающую способность. Нормальная аэрированная легочная паренхима не визуализируется ультразвуком по двум причинам:
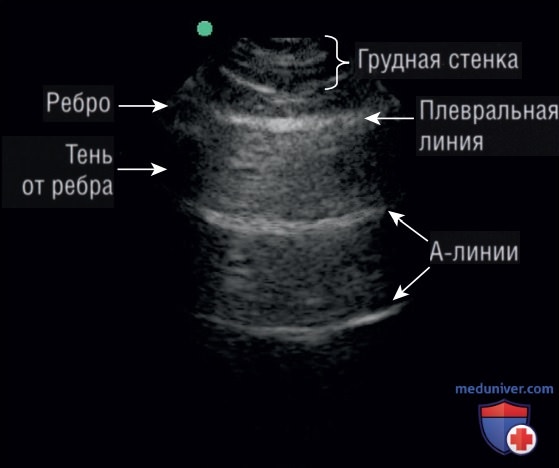
1) воздух под плевральной линией рассеивает все звуковые волны, проникающие через плевру;
2) нормальные субплевральные междольковые перегородки настолько тонкие, что они не видны при разрешении УЗИ.
Таким образом, А-линии — горизонтальные линии под плеврой, расположенные на равном расстоянии друг от друга, обозначают, что под плевральной линией находится воздух, наличие линий на эхограмме соответствует нормальной, заполненной воздухом легочной паренхиме.
Скольжение легкого — это наблюдаемое в здоровых легких динамическое изменение, при котором висцеральная плевральная поверхность, примыкающая к париетальной, свободно двигается при дыхании. Это динамическое движение плевральной линии выглядит как поблескивание. Выявление менее выраженных движений легких затруднено, например это может быть движение в области верхушки легкого или если пациент дышит поверхностно. Для подтверждения скольжения легкого, особенно если оно не выражено на двумерной эхограмме, медицинские работники проводят УЗИ в М-режиме.
При сканировании в М-режиме отображаются движения во времени всех тканей, располагающихся вдоль одной линии сканирования. Нормальное дыхательное движение висцеральной плевры в М-режиме отображается в виде рисунка «морской берег» (рис. 3). Грудная стенка менее подвижна и выглядит как серия горизонтальных линий, в то время как паренхима легких более подвижна; паренхима двигается вперед и назад, создавая зернистость на эхограмме, полученной в М-режиме.
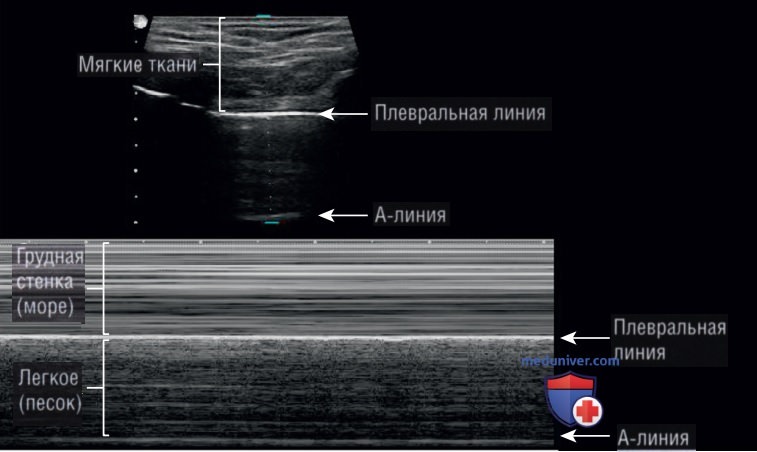
Грудная стенка соответствует «спокойному морю», а легочная паренхима — «грубому песку» на изображении «морской берег». Кроме того, в норме плевра должна быть однородно тонкой (<0,3 мм) и без неровностей. При масштабировании плевры можно лучше рассмотреть неровности.
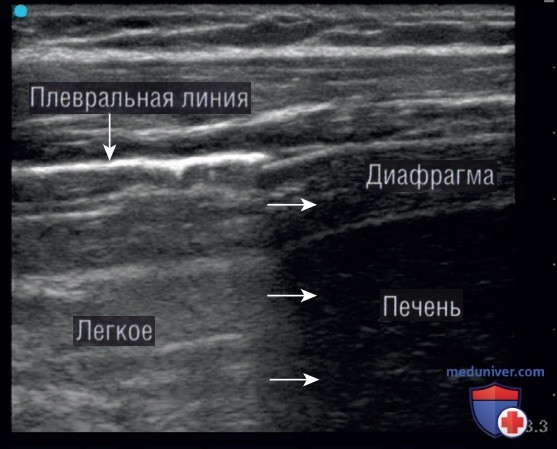
Прилегающие к диафрагме основания нормально аэрированных легких выглядят как непроницаемый «занавес», который затеняет ту зону, где до опускания диафрагмы при дыхании были видны диафрагма и поддиафрагмальные структуры (например, печень/селезенка) (рис. 4).
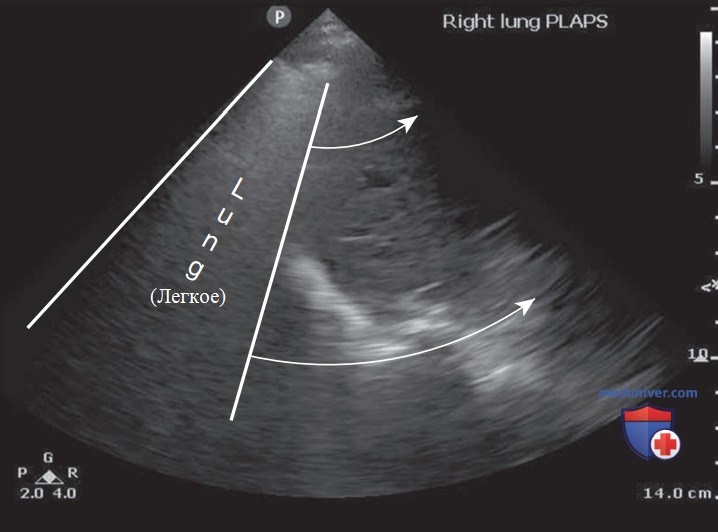
На эхограмме нормального легкого должны быть видны тонкая плевральная линия, скольжение легкого, А-линии в обеих половинах грудной клетки и признак «занавеса» в области оснований легких.
Данная картина позволяет медицинскому работнику сделать вывод о том, что легочная паренхима нормально аэрирована или «сухая». Если у пациента с одышкой в обоих легких наблюдаются ультразвуковые признаки, соответствующие норме, то дифференциальный диагноз аналогичен таковому у пациентов с одышкой и нормальной рентгенограммой грудной клетки:
1) обструктивные заболевания дыхательных путей, например, хроническая обструктивная болезнь легких (ХОБЛ) или астма;
2) легочная эмболия;
3) причина не связана с легкими (неврологическая, нервно-мышечная, нарушение обмена кислот и оснований или сниженная емкость для кислорода).
Основной целью определения диффузного рисунка нормальных легких на эхограмме является эффективное исключение наличия выраженного отека легких, пневмонии и пневмоторакса. При более тщательной оценке пациента с недифференцированной одышкой УЗИ может включать поиск тромбоза глубоких вен (ТГВ), оценку нижней полой вены (НПВ) и оценку систолической функции левого желудочка (СФЛЖ). Наличие на эхограмме признаков ТГВ у пациентов с острой дыхательной недостаточностью, но нормальным
УЗИ легких, говорит о наличии легочной эмболии со специфичностью 99% и положительной прогностической значимостью 94%.
2. Патологическое легкое. Патологические легкие можно описать, опираясь на три аномальных ультразвуковых признака: отсутствие скольжения легкого, наличие В-линий и консолидации (табл. 1).
3. Отсутствие скольжения легкого. Как уже обсуждалось ранее, скольжение легкого вызвано независимыми движениями поверхности висцеральной плевры при ее непосредственном прилегании к париетальной плевре. Отсутствие скольжения легкого — патология, указывающая на возможное наличие пневмоторакса.
Накопление воздуха в пространстве между висцеральной и париетальной плеврой препятствует визуализации висцеральной плевры, которая оттесняется воздухом от париетальной плевры. Тем не менее пневмоторакс — не единственная причина отсутствия скольжения легких, к нему также могут привести такие состояния, как плевродез (химический плевродез, инфекция или воспаление либо фиброзирующие болезни легких), потеря объема легких (полный ателектаз, закупорка слизью, пневмонэктомия) и снижение или прекращение вентиляции легких (апноэ, интубация главного бронха).
Таким образом, отсутствие скольжения легкого неспецифично указывает на пневмоторакс, но наличие скольжения легкого точно исключает наличие пневмоторакса в исследуемом участке со специфичностью 100%.
Если отсутствие скольжения легкого не связано с пневмотораксом, а вызвано другими причинами, то оно действительно отсутствует — висцеральная плевра действительно не двигается, даже несмотря на то что висцеральная и париетальная плевры прилегают друг к другу. Однако при пневмотораксе висцеральная плевра двигается, но это движение невозможно визуализировать из-за наличия в плевральной полости воздуха, рассеивающего ультразвуковые волны и препятствующего их проникновению на достаточную глубину, чтобы отражаться от висцеральной плевры.
Таким образом, видна только неподвижная париетальная плевра, что ведет к отсутствию скольжения легкого на эхограмме. Отсутствие движения на уровне париетальной плевры можно подтвердить с использованием М-режима. На статичной эхограмме, полученной с использованием М-режима, над и под плевральной линией виден рисунок, который обычно называют «рисунок штрихкода» или «рисунок стратосферы» (рис. 5).
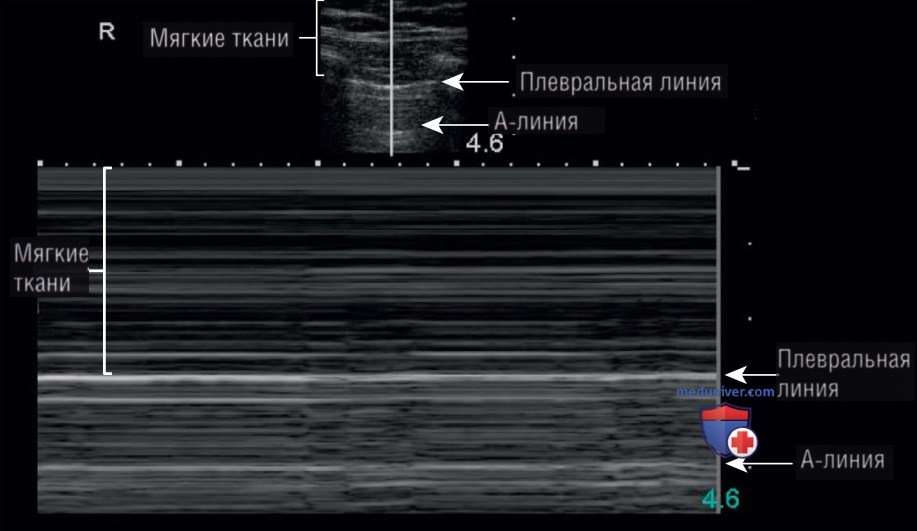
К счастью, существует знак, который с относительной специфичностью указывает на наличие пневмоторакса — это так называемая точка легкого. Данный динамический знак связан со скольжением края нормально аэрированного легкого в поле зрения в пространстве, где отсутствует скольжение легкого и видны A-линии. По мере расширения висцеральной плевры и ее скольжения в исследуемом пространстве плевральный воздух из пневмоторакса вытесняется нормальным легким, в результате чего можно наблюдать скольжение висцеральной плевры (рис. 6).
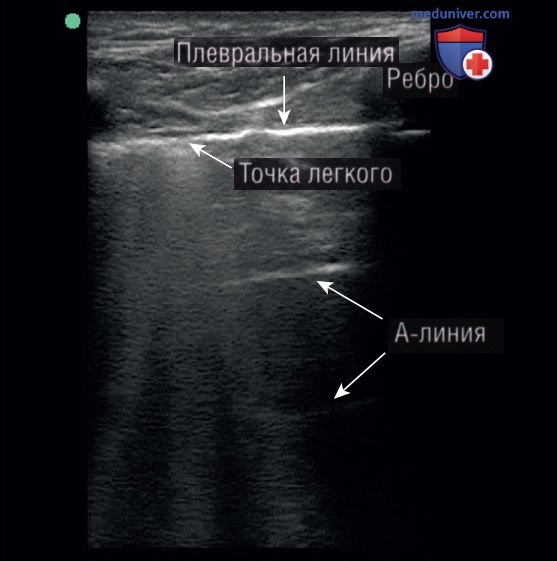
Точка легкого определяется как внезапное возникновение скольжения легкого, и ее не следует путать со скольжением нижнего края легкого в поле зрения вдоль границы сердца или в области оснований легких, где наблюдается признак «занавеса» (рис. 7). Точка легкого со 100% специфичностью указывает на наличие пневмоторакса, обнаружить ее можно, проведя датчиком в сторону. Величину пневмоторакса можно оценить, измерив расстояние от грудины вбок до точки легкого. При наличии массивного пневмоторакса точка легкого сильнее сдвинута вбок.
Несмотря на то что только один признак (точки легкого) специфично указывает на наличие пневмоторакса, ряд признаков исключает наличие пневмоторакса в участке, в котором проводится УЗИ; среди этих признаков: скольжение легкого, наличие В-линий (см. ниже) и легочный пульс. Легочный пульс представляет собой ритмичную пульсацию плевры, вызванную передачей на нее сокращений сердца. Наличие легочного пульса указывает на прилегание висцеральной и париетальной плевр друг к другу.
Характеристики плевры могут дать подсказку к определению этиологии отсутствия скольжения легкого. Если плевра утолщена, содержит рубцы и неровности, то следует подозревать наличие в легких хронических процессов; напротив, очень тонкая и однородно гладкая плевра указывает на наличие острого процесса, например спонтанного пневмоторакса. Кроме того, наличие исходящих от плевральной линии вертикальных артефактов реверберации, или артефактов «хвост кометы», наблюдается только в том случае, когда висцеральная и париетальная плевры прилегают друг к другу.
Таким образом, отсутствие скольжения легкого при наличии артефактов «хвост кометы» указывает на то, что поверхности плевр слипаются друг с другом, чаще всего в связи с плевродезом или рубцеванием.
4. В-линии. В норме субплевральные междольковые перегородки соответствуют разрешению, используемому при проведении УЗИ. Тем не менее при развитии некоторых заболеваний междольковые перегородки могут утолщаться. Их утолщение бывает связано с накоплением жидкости вследствие повышенного гидростатического давления, например, при отеке легких; с увеличением проницаемости капилляров, вызванным инфекционными состояниями, например пневмонией, острым повреждением легкого или кровотечением в легком; а также может быть связано с отложением коллагена, волокнистой соединительной ткани или клеток, например при лимфогенном карциноматозе легких, интерстициальных заболеваниях легких, саркоидозе или других воспалительных заболеваниях.
При развитии перечисленных состояний расширенные междольковые перегородки пропускают ультразвуковые волны, что ведет к возникновению артефактов «хвост кометы», известных как В-линии (рис. 8). Известно, что В-линии похожи на В-линии Керли, наблюдающиеся при проведении традиционной рентгенографии грудной клетки. Отдельные В-линии могут присутствовать в области оснований легких, поскольку жидкость расширяет перегородки легких под действием силы тяжести. Отдельные В-линии могут также стать результатом наличия щелей в легких. На наличие патологии указывает присутствие не менее трех В-линий в одном межреберном пространстве.
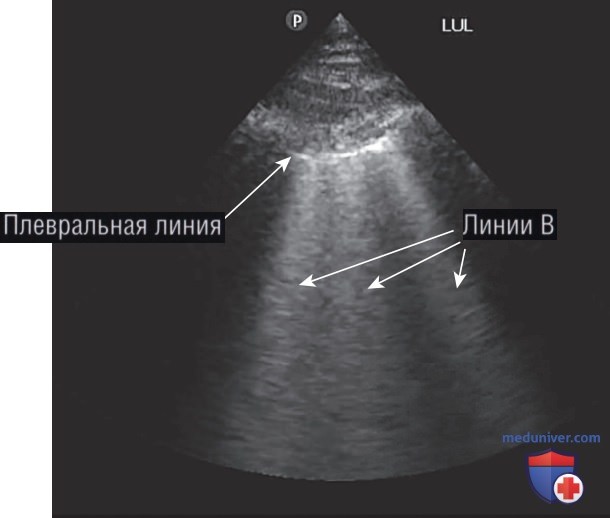
Картирование распределения В-линий может способствовать сужению дифференциальной диагностики аналогично интерпретации двустороннего и одностороннего затемнения на рентгенографии грудной клетки. С двух сторон В-линии наблюдаются при таких состояниях, как отек легких, диффузный интерстициальный пневмонит/инфекции, острый респираторный дистресс-синдром и интерстициальное заболевание легких. Односторонние или очаговые В-линии обычно наблюдаются при таких состояниях, как очаговая пневмония, ателектаз, ушиб легочной паренхимы, инфаркт легкого или при наличии в легких злокачественных новообразований.
В-линии часто путают с другими вертикальными артефактами. Они характеризуются наличием следующих отличительных черт, которые следует учитывать при интерпретации:
• В-линии являются лучевидными, гиперэхогенными, вертикальными и дискретными;
• В-линии отходят от плевральной линии, но никогда не отходят от области над плевральной линией;
• при скольжении легкого В-линии двигаются;
• В-линии распространяются на экране до края дальнего поля.
Иногда с В-линиями путают такие артефакты, как Е- и Z-линии. По внешнему виду Е-линии сходны с В-линиями, за исключением того, что они не отходят от плевральной линии. Е-линии, наблюдаемые при развитии подкожной эмфиземы, представляют собой артефакты, вызванные присутствием воздуха в подкожных тканях. Z-линии отходят от плевральной линии, однако они характеризуются рядом черт, позволяющих отличить их от В-линий:
• Z-линии не доходят до нижней части экрана и обычно затухают на расстоянии от 2 до 4 см;
• Z-линии менее эхогенные, чем плевральная линия;
• Z-линии не такие дискретные, как В-линии, и не двигаются вместе с плевральной линией;
• наличие Z-линий не указывает на наличие патологии, они часто наблюдаются у здоровых пациентов.
5. Консолидация. Если альвеолы заполняются жидкостью (пневмония) или схлопываются (ателектаз), отсутствие воздуха в легочной паренхиме облегчает проникновение ультразвуковых волн, что позволяет визуализировать легкое. Легочная паренхима становится хорошо различимой, сходной по эхогенности с печенью — этот процесс называется гепатизацией (рис. 9). Большие базилярные консолидации вблизи печени, селезенки и купола диафрагмы можно легко обнаружить при проведении УЗИ, однако при проведении рентгенографии грудной клетки с использованием портативного аппарата они часто остаются незамеченными.
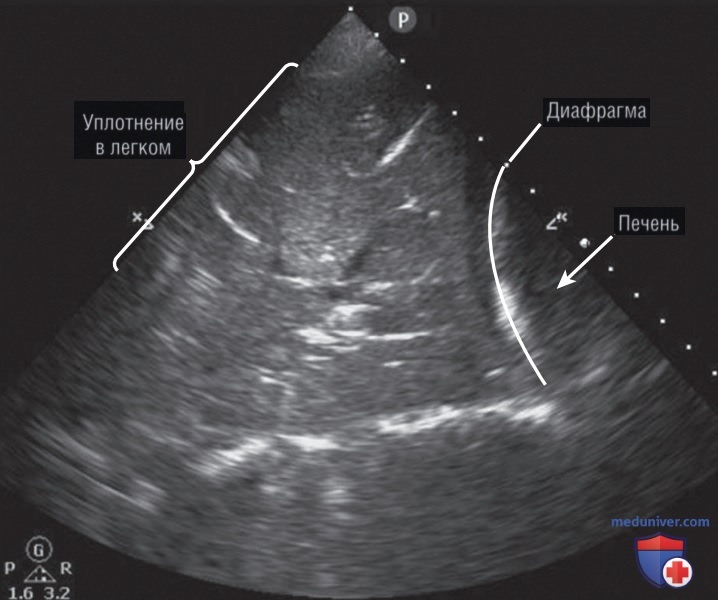
Важно понимать, что «изображение альвеолярной консолидации» является описательным, но не диагностическим, поскольку его этиология бывает различной. Опираясь на дополнительные клинические признаки, можно различить консолидации, связанные с пневмонией, и консолидации, вызванные компрессионным или обтурационным ателектазом.
- ПНЕВМОНИЯ. В сравнении с рентгенографией грудной клетки УЗИ легких характеризуется более высокой чувствительностью для диагностики пневмонии. Согласно данным систематического обзора, объединенная чувствительность УЗИ легких для диагностики пневмонии составила 93% в сравнении с чувствительностью рентгенографии грудной клетки 54% при использовании КТ в качестве «золотого стандарта».
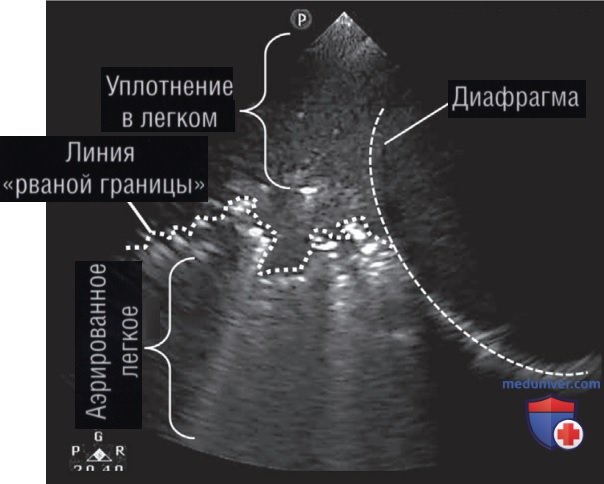
Развитие крупозной пневмонии ведет к образованию тканеподобных консолидаций легкого («гепатизации») без потери объема. При консолидации, которая не является транслобарной, может наблюдаться признак «рваной границы», он выглядит как зубчатый край в консолидированной доле. Признак «рваной границы» появляется в пространстве между частично аэрированными альвеолами и совсем не содержащими воздуха или заполненными жидкостью в результате пневмонии альвеолами (рис. 10).
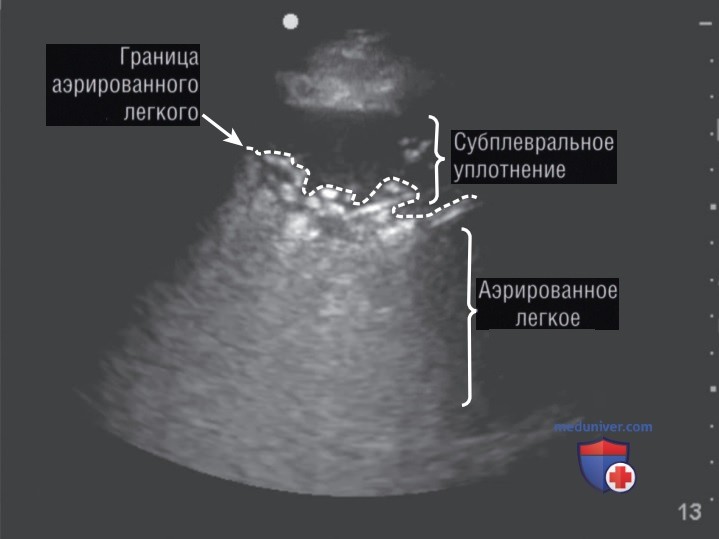
При пневмонии могут наблюдаться еще две дополнительных особенности. Во-первых, в связи с воспалением или инфекцией могут наблюдаться утолщение и неровность плевральной линии. Во-вторых, могут наблюдаться динамические воздушные бронхограммы. Динамические воздушные бронхограммы проявляются в виде подвижных гиперэхогенных точковидных частиц (пузырьков воздуха) внутри бронхиол, которые при дыхании сдвигаются к периферии легкого.
Хотя динамические воздушные бронхограммы могут присутствовать у 6% пациентов с ателектазом, чаще они наблюдаются при пневмонии. Может присутствовать субплевральная консолидация (рис. 11).
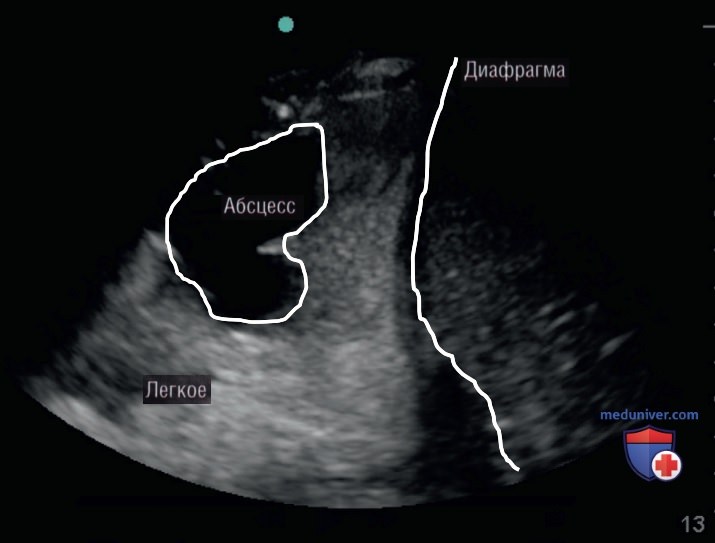
При наличии плеврального выпота необходимо описать характер плевральной жидкости. На парапневмонический выпот указывают плавающие сгустки или пузырьки воздуха («рисунок планктона») при большом количестве ультразвуковых сигналов, отражающихся в жидкости и полостях (рис. 12). Хорошо различимая гиперэхогенная зона в доле легкого при наличии пневмонии указывает на развитие некроза или абсцесса (рис. 13).
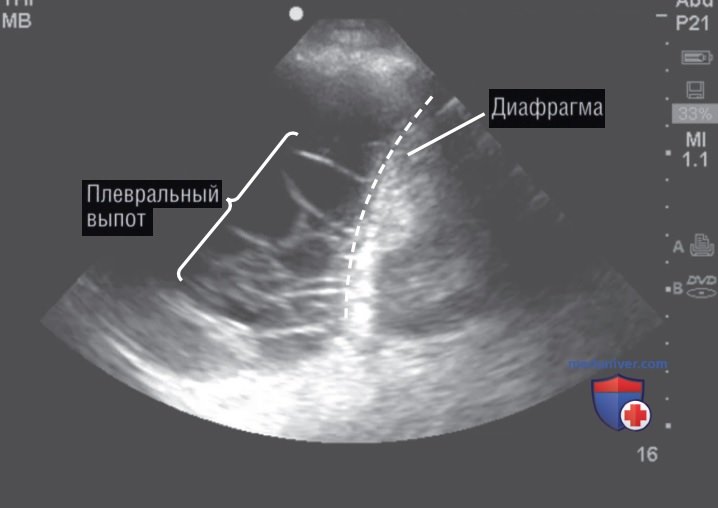
- АТЕЛЕКТАЗ. Развитие базилярного обтурационного ателектаза часто наблюдается у пациентов, находящихся на искусственной вентиляции легких (ИВЛ), в связи с недостаточно эффективным раздуванием легких или у пациентов с проксимальной бронхиальной обструкцией. Ателектаз характеризуется потерей объема легкого и «статичными» воздушными бронхограммами. Статичные воздушные бронхограммы соответствуют пузырькам воздуха, застрявшим в бронхиолах, и могут наблюдаться у 40% пациентов с пневмонией. Таким образом, при интерпретации результатов УЗИ необходимо учитывать этот клинический контекст.
Компрессионный ателектаз, вызванный наличием плеврального выпота, ведет к потере объема легкого, при этом легкие плавают в выпоте, а верхушка легкого при дыхании двигается синусоидально (рис. 14). Наличие такого движения указывает на простой плевральный выпот, поскольку при значительно более вязком парапневмоническом выпоте синусоидальные движения прекращаются.
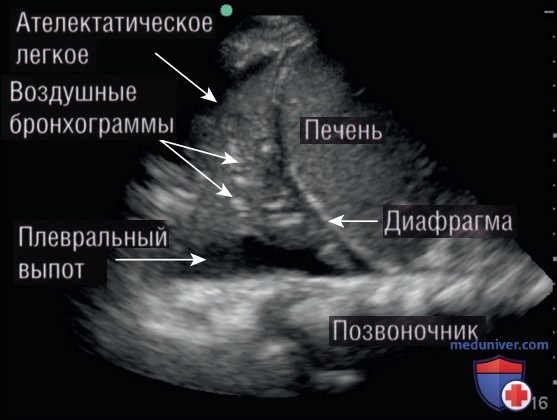
Над диафрагмой может наблюдаться зеркальное изображение печени или селезенки из-за задержки звуковых волн при их возвращении к датчику после отражения от диафрагмы. Положительный признак «занавеса», отрицательный признак позвоночника и зеркальное изображение печени/селезенки над диафрагмой — все это нормальные признаки, которые подтверждают, что воздушное легкое прилегает к диафрагме. Однако при наличии пневмонии или плеврального выпота в нижней доле над диафрагмой можно визуализировать тела позвонков (положительный признак позвоночника).
6. Подход к диагностике острой одышки. Чаще всего острая одышка, приводящая к дыхательной недостаточности, вызвана одним из следующих четырех процессов:
1) ХОБЛ/астма;
2) пневмония;
3) отек легких;
4) легочная эмболия.
К счастью, обсуждавшиеся ранее признаки УЗИ легких позволяют с высокой точностью (>90%) диагностировать эти состояния у пациентов с острой одышкой. Учитывая высокую чувствительность УЗИ легких к причинам развития острой одышки, а также во избежание проведения не являющихся необходимыми и дорогостоящих анализов после составления анамнеза и проведения физикального обследования рекомендовано проведение УЗИ грудной клетки. Для таких распространенных состояний, как застойная сердечная недостаточность, наличие положительных В-линий с обеих сторон не менее чем в двух зонах легких с двух сторон с высоким отношением правдоподобности положительного результата исследования (>7) связано с острой сердечной недостаточностью.
Помимо проведения ультразвукового исследования легких, медицинский работник должен уметь связать наблюдаемые находки с соответствующими им патологиями легких (рис. 15). В отдельной статье на сайте (просим вас пользоваться формой поиска по сайту выше) проиллюстрированы случаи использования УЗИ легких при оценке острой одышки.
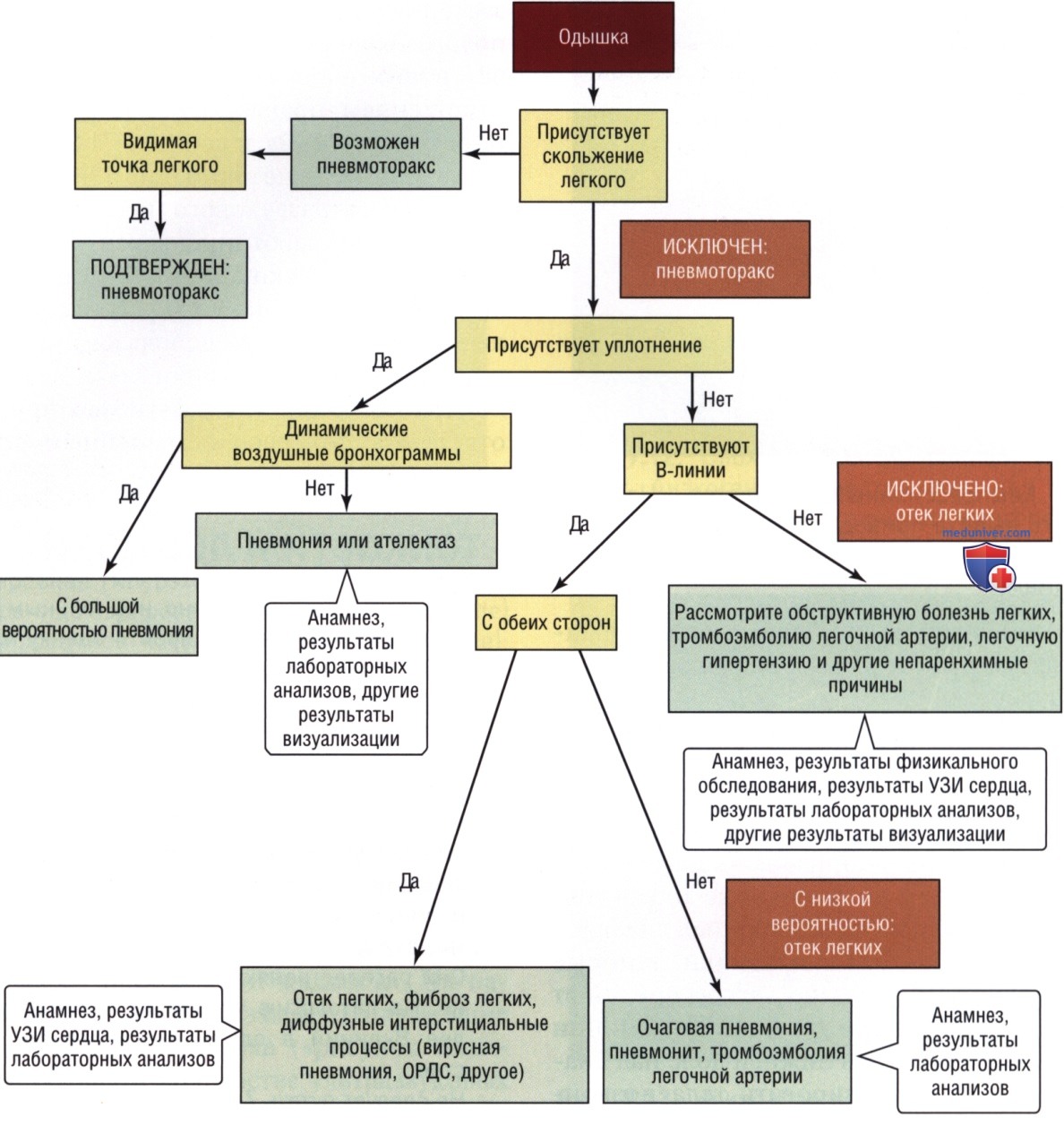
Краткий обзор ультразвуковых признаков, соответствующих распространенным состояниям, приведен в табл. 2.
в) Тонкости и хрупкости:
• Пациенты с одышкой, но нормальным рисунком легких на УЗИ должны пройти оценку на наличие ХОБЛ/астмы, тромбоэмболии легочной артерии и нелегочных патологий.
• Наличие скольжения легкого исключает пневмоторакс, но отсутствие скольжения легкого может быть связано с пневмотораксом или другими причинами, например плевродезом, снижением объема легкого или ослаблением/прекращением вентиляции легкого.
• В-линии являются дискретными и вертикальными; отходят от плевры и двигаются вместе с ней. Они распространяются до дальнего поля на экране. На патологию указывает наличие трех и более В-линий в одном межреберном пространстве.
• Не следует путать Z- и В-линии. Хотя Z-линии вертикальные и отходят от плевральной линии, они не простираются до дальнего поля и не являются дискретными. Наличие Z-линий не указывает на наличие каких-либо патологий.
• Напомним, что В-линии обычно видны в нижних зонах легких из-за отека под действием силы тяжести и могут не указывать на наличие патологий. Большое количество В-линий в верхних зонах легких всегда указывает на патологию.
• На то, что к образованию консолидации привела пневмония, указывают следующие признаки: «гепатизация», динамические воздушные бронхограммы, признак «рваной границы», прекращение синусоидального движения верхушки легкого, сохранение или увеличение объема легкого и сопутствующее наличие плеврального выпота, имеющего сложную структуру (плавающие остатки омертвевших тканей или пузырьки воздуха, септации).
• На наличие консолидации, вызванной ателектазом, указывают снижение объема легкого, синусоидальное движение верхушки легкого при наличии окружающего плеврального выпота и статические воздушные бронхограммы.
г) Случай 1:
- Описание клинического случая. 58-летний мужчина поступил в отделение реанимации и был интубирован для защиты дыхательных путей после обширного внутричерепного кровотечения. Потребовалось установить центральный венозный катетер, для чего мужчина должен был принять положение Тренделенбурга. Сразу после проведения процедуры сатурация кислородом у пациента упала до 68%, артериальное давление также быстро снизилось до 75/40 мм рт.ст. Группа реаниматологов подозревала наличие пневмоторакса и готовилась немедленно провести дренирование плевральной полости. Во время подготовки группы было проведено УЗИ легких.
- Результаты УЗИ. На УЗИ со стороны установки катетера скольжение легкого было выявлено во всех передних межреберных промежутках.
- Итоги и заключение. В связи с наблюдавшимся скольжением легкого диагноз «пневмоторакс» был исключен, и вместо установки дренажа в плевральную полость врачи постарались стабилизировать основные показатели жизнедеятельности посредством искусственной вентиляции легких с помощью ручных приспособлений, инфузионной реанимации и введения сосудосуживающего фактора. Таким образом, были предотвращены риски и травмирование пациента при экстренном введении дренажной трубки в плевральную полость. Ухудшение состояния было связано с особой реакцией блуждающего нерва на положение Тренделенбурга в условиях повышенного внутричерепного давления.
УЗИ легких характеризуется более высокой чувствительностью в отношении исключения пневмоторакса, чем рентгенография грудной клетки; также УЗИ можно быстро провести у постели больного. Наличие скольжения легкого со 100% специфичностью исключает наличие пневмоторакса в исследуемом участке, поэтому УЗИ легких необходимо проводить в рамках начальной оценки при подозрении на пневмоторакс у пациента с легочной недостаточностью.
д) Случай 2:
- Описание клинического случая. 28-летнего мужчину с неизвестным анамнезом доставили в отделение неотложной медицинской помощи после дорожно-транспортного происшествия. У пациента были отмечены гипоксемия, тахикардия и гипотензия. Возможность аускультации легких была ограничена из-за суматохи в отделении реанимации, поскольку группа медиков пыталась контролировать кровотечения из рваных ран на голове и ногах пациента. Было известно о вероятности развития пневмоторакса. Артериальное давление пациента продолжало снижаться. Было проведено фокусированное УЗИ легких.
- Результаты УЗИ. Фокусированное УЗИ было проведено с использованием расширенного протокола FAST. При расположении датчика на передней грудной стенке в нескольких прилегающих межреберных промежутках было показано отсутствие признака скольжения легкого.
- Итоги и заключение. В связи с отсутствием признака скольжения легкого травмированному пациенту была выполнена эмпирическая торакостомия с быстрым, слышимым выходом воздуха после введения трубки и последующей стабилизацией основных показателей жизнедеятельности пациента.
Наличие скольжения легкого быстро исключает наличие пневмоторакса, отсутствие скольжения легкого может быть связано с другими причинами, помимо пневмоторакса, например с плевродезом или снижением объема легкого. Однако отсутствие скольжения легкого у пациента с неизвестным анамнезом или низкой вероятностью наличия предшествовавших заболеваний плевры явно указывает на наличие пневмоторакса. Учитывая факт недавней травмы и нестабильное состояние, пациенту было показано проведение эмпирической торакостомии с дренированием плевральной полости. В противном случае при наличии достаточного количества времени можно было бы поискать перед проведением торакостомии ультразвуковой признак «точки легкого», который бы полностью, со 100% специфичностью подтвердил наличие пневмоторакса.
е) Случай 3:
- Описание клинического случая. 72-летняя женщина поступила в отделение неотложной медицинской помощи с затрудненным дыханием. Основные показатели жизнедеятельности указывали на наличие легкой гипертензии, тахикардии и сатурации кислородом ниже 90%, несмотря на ингаляцию 100% кислорода с использованием кислородной маски с клапаном, пропускающим воздух в одном направлении. Дыхание женщины было затруднено, а при аускультации легких выявлены мелкопузырчатые хрипы с обеих сторон. Результаты лабораторных анализов указали на легкий лейкоцитоз. Рентгенография грудной клетки выявила пятнистые затемнения с двух сторон. Консультирующий врач заподозрил, что у пациентки развился ОРДС на фоне многоочаговой пневмонии. Было проведено УЗИ легких.
- Результаты УЗИ. УЗИ легких было проведено в шести точках. В результате выявлены скольжение легкого, тонкая гладкая плевральная линия и В-линии, заполнившие все исследованные межреберные пространства в легких, зоны без В-линий отсутствовали. Кроме того, были отмечены небольшие плевральные выпоты с обеих сторон, которые остались незамеченными на рентгенографии грудной клетки.
- Итоги и заключение. Результаты УЗИ легких указывали на наличие интерстициального синдрома, вызванного острым кардиогенным отеком легких. Введение диуретиков и нитроглицерина, а также прекращение приема антибиотиков улучшило сатурацию кислородом и дыхание пациентки.
УЗИ легких с высокой точностью выявляет кардиогенный отек легких. Результаты, указывавшие на кардиогенный отек легких, включали наличие симметричного рисунка В-линий в передних межреберных пространствах с обеих сторон, тонкую плевральную линию и присутствие скольжения легкого, в тоже время на некардиогенный отек легких указывает наличие интактных зон с утолщенной неровной плевральной линией и ослабленным или отсутствующим скольжением легкого.
ж) Случай 4:
- Описание клинического случая. 81-летний мужчина с ишемической кардиомиопатией в анамнезе поступил в отделение реанимации после остановки сердца. У пациента гипотензия и подозрение на кардиогенный шок. Оксигенация с использованием ИВЛ затруднена. На рентгенограмме грудной клетки видны альвеолярная инфильтрация и затемнение в правом реберно-диафрагмальном синусе, что указывает на наличие небольшого плеврального выпота. Было проведено фокусированное УЗИ легких. - Результаты УЗИ. При проведении УЗИ легких были выявлены A-линии спереди с обеих сторон и альвеолярная консолидация в основании правого легкого. Консолидированная доля выглядит подобно ткани [«гепатизация») и характеризуется наличием динамической воздушной бронхограммы. Отмечен небольшой плевральный выпот.
- Итоги и заключение. Результаты УЗИ данного пациента указывали на пневмонию в нижней доле правого легкого. Пациенту быстро ввели антибиотики и обеспечили поддержку кровообращения.
По рентгенограмме грудной клетки, выполненной с использованием портативного аппарата, с трудом можно было понять причину затемнения в основании легкого. УЗИ легкого с высокой чувствительностью регистрирует плевральные выпоты и способствует дифференциации ателектаза и пневмонии. Присутствие «гепатизации», динамических воздушных бронхограмм или сложного плеврального выпота указывает на наличие альвеолярной консолидации, вызванной пневмонией.
з) Случай 5:
- Описание клинического случая. 72-летний мужчина с ХОБЛ в анамнезе поступил в отделение неотложной медицинской помощи с затруднением дыхания. По результатам аускультации у него были выявлены гипоксемия и двусторонние хрипы. На рентгенограмме грудной клетки наблюдалась гиперинфляция без затемнений. Было проведено сфокусированное УЗИ легких.
- Результаты УЗИ. УЗИ легких показало наличие очаговых В-линий в задней части правого легкого пациента, неровную плевральную линию и субплевральную консолидацию.
- Итоги и заключение. Наличие очаговых В-линий в сочетании с небольшой субплевральной консолидацией и неровной плевральной линией указывало на правостороннюю пневмонию на ранней стадии. В этом случае наличие у пациента ХОБЛ с большой вероятностью приведет к обострению пневмонии. Пациенту были быстро введены антибиотики и стандартные препараты для купирования обострения ХОБЛ.
УЗИ легких является более чувствительным методом для выявления пневмонии, чем рентгенограмма грудной клетки. Наличие очаговых В-линий в сочетании с неровной плевральной линией и субплевральной консолидацией подтверждало диагноз пневмонии, несмотря на отрицательный результат рентгенографии грудной клетки.
и) Случай 6:
- Описание клинического случая. 62-летняя женщина поступила в терапевтическое отделение с затруднением дыхания и массивным плевральным выпотом с левой стороны. Потребовалось провести ей диагностический и терапевтический торакоцентез. Было дренировано 1,2 л жидкости, состоящей из серозной жидкости и крови. Сразу после проведения процедуры пациентка пожаловалась на дискомфорт в груди и затрудненное дыхание. Рентгенограмма, полученная с использованием портативного аппарата, все еще находилась на рассмотрении. Было проведено фокусированное УЗИ легких.
- Результаты УЗИ. По результатам УЗИ легких было обнаружено отсутствие скольжения легкого, врачей беспокоило вероятное наличие пневмоторакса. Тем не менее наличие В-линий пневмоторакс исключало.
- Итоги и заключение. Несмотря на отсутствие скольжения легкого, присутствие В-линий в данном случае исключило пневмоторакс. Наличие многочисленных В-линий скорее указывает на отек легких, вызванный повторным быстрым расширением легких. Пациентку обеспечили кислородом и тщательно наблюдали в течение ночи, в следующие несколько часов ее симптомы разрешились.
Наличие одного из следующих признаков исключает пневмоторакс: скольжение легкого, наличие В-линий и легочного пульса. Выявление этих признаков особенно полезно для пациентов, у которых трудно определить скольжение легкого.
к) Контрольные вопросы:
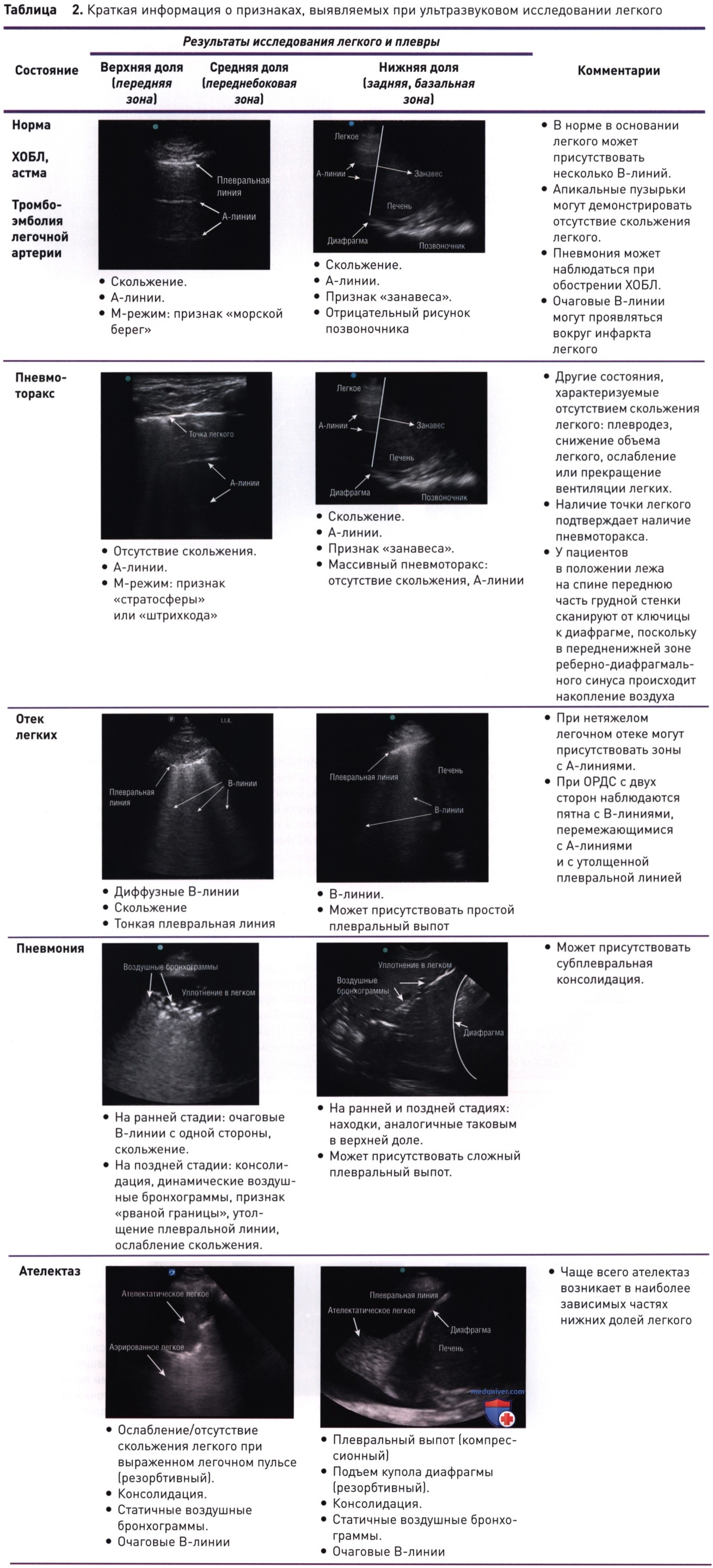
1. Какая из стрелок указывает на А-линию на рис. 16?
A. А.
Б. Б.
B. В.
Г. Г.
Ответ: Г. На данной эхограмме передней части грудной стенки, полученной с использованием линейного датчика, показаны мягкие ткани (А), ребро (Б), плевральная линия (В) и A-линия (Г). А-линии представляют собой артефакты реверберации, которые образуются в результате многократного отражения волн между плевральной линией и поверхностью контакта датчика и кожи и проявляются на глубине, эквивалентной расстоянию от плевральной линии до поверхности контакта датчика и кожи.
2. Все нижеперечисленное — УЗ-признаки нормального легкого, ЗА ИСКЛЮЧЕНИЕМ?
А. А-линий.
Б. В-линий.
В. Z-линий.
Г. Признака «занавеса».
Ответ: Б. Наличие В-линий указывает на утолщение междольковых перегородок, что может быть следствием накопления жидкости или отложения коллагена либо волокнистой соединительной ткани. Несмотря на то что несколько В-линий могут быть видны в норме в основаниях легких или в междолевых щелях, их наличие указывает на патологию. А-, Z-линии и признак «занавеса» — это отличительные признаки здоровых легких.
3. На какое из перечисленных состояний указывает наличие динамических воздушных бронхограмм?
A. Пневмоторакс.
Б. Хроническая сердечная недостаточность.
B. Пневмония.
Г. Ателектаз.
Ответ: В. Присутствие динамических воздушных бронхограмм в консолидированных легких указывает на пневмонию. Динамические воздушные бронхограммы более специфично указывают на пневмонию, чем на ателектаз, и наблюдаются только в 6% ателектатических легких. Динамические воздушные бронхограммы не являются характерной чертой пневмоторакса или застойной сердечной недостаточности, если в легких имеется консолидация.
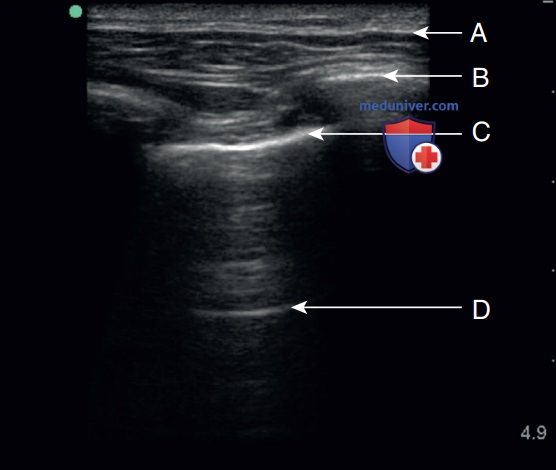
4. Какой механизм лежит в основе образования артефакта, преобладающего на данном рисунке (рис. 17)?
A. Артефакт реверберации.
Б. Артефакт зеркального отражения.
B. Акустическое затенение.
Г. Акустическое усиление.
Ответ: А. На данном изображении показаны В-линии, возникающие в результате образования артефакта реверберации, также известного как артефакт «хвост кометы». Артефакт зеркального отражения возникает при попадании ультразвукового луча на поверхности с высокой отражающей способностью. Ультразвуковые волны многократно отражаются между объектом и отражающей поверхностью, создавая зеркальное изображение объекта в глубине относительно отражающей поверхности. На уровне диафрагмы и над диафрагмой часто можно видеть зеркальное изображение печени или селезенки. Акустическое затенение наблюдается в глубине относительно структур с высокой отражающей способностью, чаще всего ребер. Акустическое усиление наблюдается позади структур, заполненных жидкостью, например плеврального выпота или консолидированного легкого.
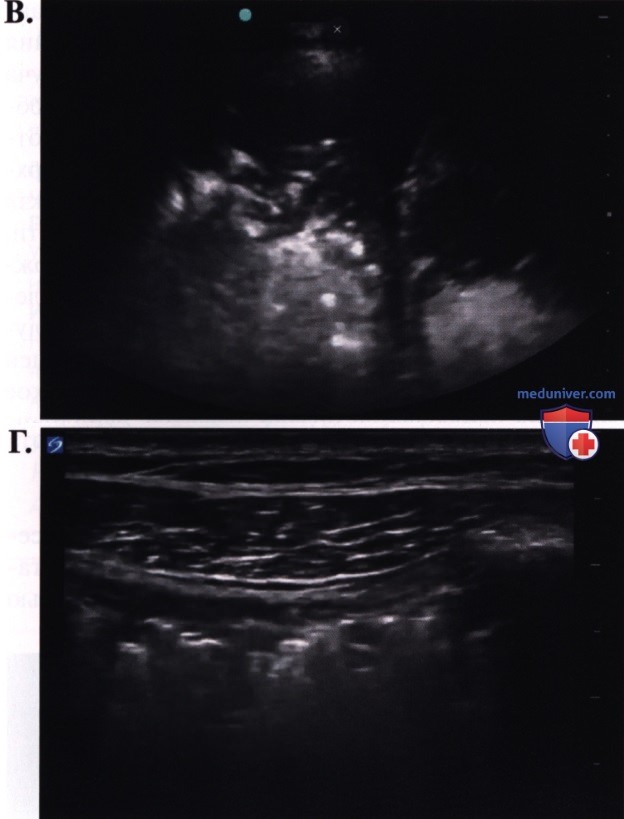
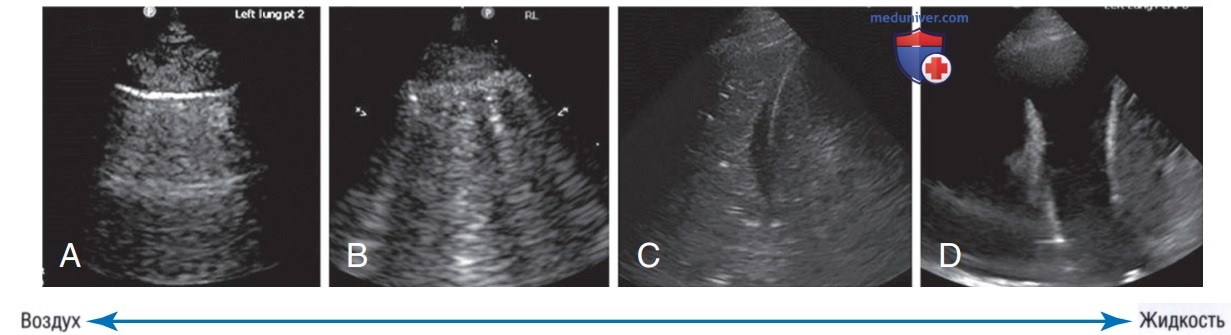
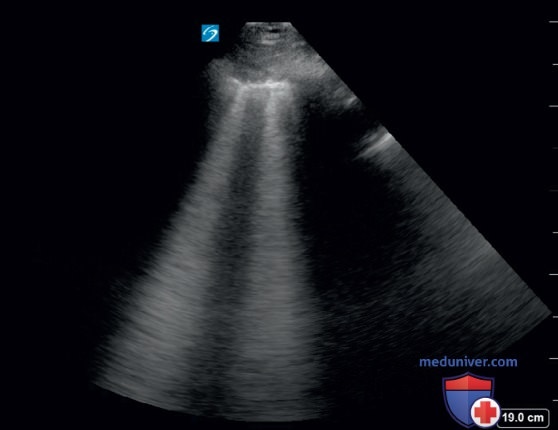
5. Какое из следующих изображений больше всего соответствует эхограмме пациента со стабильной хронической обструктивной болезнью легких без других заболеваний легких?
Ответ: А. Ожидается, что у пациентов со стабильной ХОБЛ будут наблюдаться УЗ-признаки нормального легкого, включая наличие скольжения легкого и A-линий, которые показаны на рисунке А. На рисунке Б видны многочисленные В-линии в межреберных пространствах, что указывает на отек легких. На рисунке Б показана пневмония в нижней доле легкого с динамическими воздушными бронхограммами и сложным плевральным выпотом, а также тяжами фибрина между нижней долей легкого и диафрагмой. На рисунке Г показана субплевральная консолидация, обнаруженная с использованием линейного датчика.
6. Все нижеперечисленные УЗ-признаки указывают на пневмонию, ЗА ИСКЛЮЧЕНИЕМ?
A. В-линий.
Б. Е-линий.
B. Неровной плевральной линии.
Г. Признака «рваной границы».
Ответ: Б. Е-линии наблюдаются при подкожной эмфиземе. Консолидация в сочетании с динамическими и статическими воздушными бронхограммами, В-линии, неровности плевры и плевральный выпот — УЗ-признаки, указывающие на наличие пневмонии.
7. Что из перечисленного НЕ является характеристикой В-линий?
A. При скольжении легкого В-линии двигаются.
Б. В-линии являются лучевидными, гиперэхогенными, вертикальными и дискретными.
B. В-линии отходят от плевральной линии, но никогда не отходят от области над плевральной линией.
Г. В -линии обычно затухают через 2—4 см.
Ответ: Г. В-линии простираются до периферии дальнего поля экрана, а Z-линии затухают примерно через 2—4 см. Все остальные перечисленные характеристики соответствуют В-линиям.
- Рекомендуем ознакомиться далее "Оценка результатов УЗИ плевры и диафрагмы"
Редактор: Искандер Милевски. Дата публикации: 2.1.2024

