Классификация врожденных пороков легких. Пороки легких плода.
Существует несколько классификаций врожденных пороков развития легких. Согласно международной классификации пороков развития ВОЗ и международной статистической классификации болезней, пороки развития дыхательной системы делятся на пороки развития гортани, трахеи, бронхов и легких. Среди пороков верхних дыхательных путей для пренатального периода основное значение имеют:
- аплазия и атрезия гортани;
- аплазия и атрезия трахеи;
- стеноз крупных бронхов.
Пороки развития легочной паренхимы, потенциально диагностируемые в дородовом периоде, представлены множеством нозологических форм:
- агенезия легкого (отсутствие легкого и главного бронха);
- аплазия легкого (отсутствиелегкого при наличии рудиментарного главного бронха);
- первичная и вторичная гипоплазия;
- кистозно-аденоматозный порок (гамартома легких, характеризующаяся разрастанием конечных отделов бронхиол с формированием мешотчатых образований);
- легочный секвестр (изолированный от бронхиального дерева и неучаствующий в газообмене рудиментарный зачаток легочной ткани, получающий кровоснабжение из ветвей грудной аорты);
- бронхолегочные (дизонтогенетические) кисты (полости, возникшие в результате остановки деления вторичных бронхов);
- врожденные лимфангиэктазии (кисты, располагающиеся под плеврой или в междолевых перегородках и выстланные эндотелием; возникают в результате персистирования эмбрионального типа строения лимфатической системы) и некоторые другие пороки.
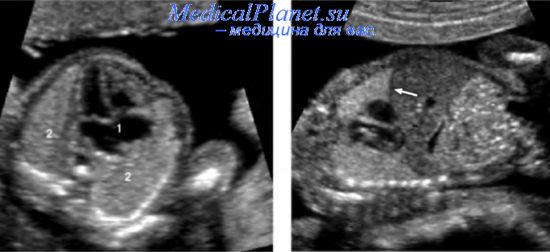
Пороки легких и бронхов могут быть результатом отклонений в развитии на всех стадиях формирования органа: между 3-й и 6-й нед эмбрионального развития, когда на первичной кишке появляется дивертикул трахеи, между 6-й и 16-й нед, когда происходит быстрое деление бронхов, после 16-й нед, когда начинается активное формирование альвеолярного аппарата.
В отличие от традиционной классификации, основанной на локализации патологического процесса (паренхима, трахея, бронхи), классификация пренатальных поражений легких, предложенная J. Stoker и соавт., учитывает гистологические признаки, доступные только специальному исследованию. N. Adzick и соавт. предложили деление патологических образований в легких по анатомическим признакам и ультразвуковым характеристикам (кистозные или солидные образования с множественными или единичными кистами больших (более 5 мм) или малых (менее 5 мм) размеров).
Ни одна из представленных авторских классификаций не удовлетворяет полностью потребностям клиницистов. В последнее время некоторые исследователи вновь обратились кхорошо известным особенностям различных патологических состояний легких. В клинической практике описаны случаи заболеваний легких, которым присущи черты разных нозологических форм. Например, есть кистозные поражения легких с системным кровоснабжением, характерным для секвестра; есть случаи легочной секвестрации с гистологическими характеристиками кистозно-аденоматозного порока развития. По данным R. Сопгап и J. Stoker, в 50% случаев при легочном секвестре имеются проявления кистозно-аденоматозного поражения.
R. Achiron и соавт. предложили еще одну классификацию, основанную на теории эмбрионального «колеса», которая впервые была опубликована I. Clements и J. Warner в 1987 г. Попытки пересмотреть существующие систематизации патологии легких авторы объяснили желанием понять, почему патологические процессы, имеющие внешнее сходство, протекают абсолютно по-разному.
Действительно, любой патологический процесс, затрагивающий такой жизненно важный орган как легкие и обнаруженный в дородовом периоде, до недавнего времени воспринимался специалистами как абсолютное показание к прерыванию беременности . Еще 10 лет назад все руководства по ультразвуковой диагностике рекомендовали предлагать прерывание беременности по медицинским показаниям при наличии у плода любого патологического процесса в легких. В некоторых исследованиях частота искусственного прерывания беременности превышала 30%. Результаты работ последних лет показали, что интенсивное развитие легких продолжается на поздних этапах пренатального периода, поэтому часть образований, изначально расцениваемых как грубые пороки развития, может исчезать. В разных сериях исследований этот показатель значительно варьировал-от 9 до 56%. Некоторые образования остаются без изменений, определенная часть - прогрессирует, что, как правило, сопровождается присоединением многоводия и неиммунной водянки.
Появление неиммунной водянки является абсолютно неблагоприятным признаком. Исследования последних лет показали, что возникновение водянки тесно связано с изменениями в сосудистой системе. Высказывались предположения о развитии гиперциркуляции крови через измененное легкое, что приводит к застойной сердечной недостаточности. Кроме того, в измененном легком меняется форма сосудов, они становятся извитыми, что приводит к нарушению венозного и лимфатического оттока. Доказательством последнего предположения может служить клиническое наблюдение, описанное P. Morville и соавт. В их исследовании постнатальная окклюзия ножки системной артерии привело к исчезновению гиперэхогенного участка легкого. Авторы предположили, что повышенная эхогенность вызывается венозной обструкцией в результате экстравазаци и крови в интерстициальное пространство. В какой-то степени уменьшение объема циркулирующей крови в легких может быть связано с меньшием резистентности в сосудистом русле плаценты с ростом срока беременности.
С внедрением новой ультразвуковой техники в настоящее время расширяются возможности изучения кровотока при поражениях легких у плода. Обнаружение в пренатальном периоде внутрилегочных шунтов и сосудистых коммуникаций может помочь в выяснении патогенеза легочных образований и составлении прогноза. В этих условиях создаются объективные предпосылки для создания новой классификации патологии легких.
Классификация, предложенная R. Achiron и соавт., основана на понятии дисплазия (т.е. нарушение формирования), учитывает все компоненты развития легкого (структуру паренхимы, наличие системного или легочного кровоснабжения, тип венозного оттока) и выделяет 5 типов легочной дис-плазии.
1. Агенезия легкого - наиболее тяжелая дисплазия, когда поражающий фактор действует очень рано и останавливает процесс формирования легкого на этапе бронхиального зачатка.
2. Нормальное легкое с аномальным кровоснабжением - бронхиальное дерево развивается нормально, развитие артериальной системы, относящейся клегочной артерии, нарушается. В результате возникает нормальное легкое с изолированным сегментом, получающим системное кровоснабжение.
3. Аномальное легкое с аномальным кровоснабжением - классические формы легочной секвестрации с нарушением как воздухоносных путей, так и развития артериального дерева, приводящим к возникновению системного кровоснабжения и формированию аномальной легочной паренхимы.
4. Аномальное легкое с нормальным кровообращением - бронхогенные кисты и кистозно-аденома-тозный порок.
5. Смешанный тип патологии - ларингеальная атрезия с двусторонними гиперэхогенными легкими или бронхопульмональная дисплазия с нейроэнтеральной ассоциацией.
Эволюционный подход к легочной патологии, несомненно, вызывает большой интерес, однако, по нашему мнению, в пренатальной медицине эта классификация не совсем удобна, поскольку ограниченность широкого применения методов дородового исследования (в частности цветового допплеровского картирования) не позволяет во всех случаях точно оценивать систему кровоснабжения измененного легкого и соответственно классифицировать найденную аномалию развития. Сегодня в клинической практике наибольшее распространение по-прежнему имеет классическая классификация аномалий развития легких.
- Читать далее "Врожденная диафрагмальная грыжа. Частота врожденной диафрагмальной грыжи."
Оглавление темы "Патология легких у плода.":1. Ретинобластома. УЗИ диагностика ретинобластомы у плода.
2. Макроглоссия. УЗИ диагностика макроглоссии у плода.
3. Аномалии ушей у плода. Ихтиоз плода. Врожденный ихтиоз.
4. УЗИ легких плода. Врожденные пороки легких.
5. Классификация врожденных пороков легких. Пороки легких плода.
6. Врожденная диафрагмальная грыжа. Частота врожденной диафрагмальной грыжи.
7. Дородовая диагностика врожденной диафрагмальной грыжи. УЗИ диагностика диафрагмальной грыжи.
8. Исход врожденной диафрагмальной грыжи. Сочетанная патология при диафрагмальной грыже.
9. Консультирование при диафрагмальной грыже плода. Тактика врача при врожденной диафрагмальной грыже.
10. Плевральный выпот. УЗИ диагностика плеврального выпота у плода.

