Мультидисциплинарный подход в маммографии
Содержание:- Понятие о мультидисциплинарной бригаде
- Клинический случай, демонстрирующий мультидисциплинарный подход
- Заключение о важности мультидисциплинарного подхода
- Список использованной литературы и сокращений
а) Понятие о мультидисциплинарной бригаде. Все случаи подозрения или диагностики рака молочной железы ведутся с использованием т. н. мультдисциплинарного подхода и с участием мультидисциплинарной бригады специалистов, каждый член которой играет по-своему важную роль в диагностике и лечении заболевания молочной железы.
Как одна из первых точек соприкосновения с пациентками, маммографист играет ключевую роль с точки зрения достижения оптимального результата и отсутствия негативного опыта у женщин, вынужденных столкнуться с серьезной проблемой.
Когда женщина обследуется с подозрением на рак или у нее уже есть установленный диагноз заболевания молочной железы, ее случай обсуждается мультидисциплинарной бригадой (МДБ), определяется план ведения этого случая, и только после этого возможные варианты этого ведения обсуждаются с самой пациенткой.
В целях взаимопонимания терминов и единообразия подходов, применяемых в ходе всего диагностического процесса, большинство МДБ используют единую оценочную систему, подразделяющую уровень подозрения в отношении любого выявленного заболевания на классы в зависимости от вероятности того, является ли это заболевание злокачественным (табл. 1).

В некоторых подразделениях для обозначения тех или иных обследований используются буквенные коды, например, «X», «R» или «М» для обозначения маммографии, «М» или «MR» для обозначение магнитно-резонансной томографии (МРТ) и «Ах» для обозначения ультразвукового исследования (УЗИ) подмышечной впадины. Каждое отделение работает по своей согласованной системе кодов. Эти системы помогают выбирать наиболее подходящее диагностическое обследование в каждом конкретном случае и обеспечивают преемственность ведения пациентки.
1. Мультидисциплинарный консилиум. Департамент здравоохранения Великобритании определяет МДБ как «группу специалистов различных специальностей, которые собираются вместе в определенное время (физически в одном месте или с использованием средств видеосвязи) для обсуждения определенного случая, и каждый из которых независимо друг от друга может принимать решения о диагностической или лечебной тактике в отношении этого случая».
МДБ стали стандартной практикой с момента появления в 1988 году программы скрининга заболеваний молочной железы и были видоизменены в 1995 году с принятием новых алгоритмов диагностики и лечения рака. Перед такими консилиумами стоят самые различные задачи: они должны следить за тем, чтобы все женщины получали своевременное и адекватное лечение с участием опытных специалистов, наблюдать за соблюдением непрерывности оказания помощи, за адекватным информированием и поддержкой пациенток.
МДБ обеспечивают взаимодействие между первичным, вторичным и третичным уровнями оказания помощи, а также собирают данные, анализ которых может способствовать улучшению оказания помощи пациенткам, и данные для аудита службы и исследовательских целей. МДБ наблюдают за выполнением клинических рекомендаций и могут способствовать эффективному распределению ресурсов. Также они могут служить в качестве образовательной платформы для всех участников программы.
Как следует из понятия «мультидисциплинарный», в работе бригады могут принимать участие специалисты из самых различных сфер медицинской деятельности. Каждый из них включается в работу на определенном этапе диагностики и лечения заболевания молочной железы.
2. Кто участвует в мультидисциплинарном консилиуме? Состав консилиума в различных службах может варьировать, однако обычно в него входит по меньшей мере одна из следующих групп (известные как основные члены):
• Хирург-маммолог. Хирурги контролируют лечение пациенток с заболеваниями молочной железы, начиная от первичного обращения и закачивания завершением лечения. Они консультируют остальных коллег в отношении случаев, подлежащих хирургическому лечению
• Рентгенолог-консультант. Рентгенолог-консультант (или ответственный консультант, как описано в главе 8) рекомендует коллегам оптимальный способ диагностики, назначает и координирует различные методы визуализации для выявления и тщательного изучения всех возможных патологических изменений молочной железы. Также эти специалисты ответственны за продолжение обследования после лечения, рутинный скрининг молочной железы и сбор семейного анамнеза для выявления женщин группы риска по раку молочной железы
• Консультант-онколог. Онколог специализируется на нехирургическом лечении рака. Он консультирует других специалистов в отношении плюсов и минусов лучевой терапии, химиотерапии и гормональной терапии
• Медицинская сестра по уходу. Сестры по уходу оказывают функции поддержки женщинам, проходящим обследование или диагностику. Ко всем пациенткам, которым ставится диагноз рака молочной железы, прикрепляется такой сотрудник, который по мере необходимости осуществляет поддержку на протяжении всего периода лечения и по его окончании
• Патогистолог. Патогистологи исследуют образцы ткани молочной железы под микроскопом. Результаты такого исследования позволяют поставить диагноз, выбрать варианты лечения, в т. ч. подобрать препараты, к которым могут быть чувствительные клетки опухоли
• Медицинская сестра с клинической специализацией. Эта сестра обладает специализированными клиническими навыками, позволяющими ей проводить консуль-тации/клиническое обследование женщин с вновь появившимися симптомами или прошедших лечение по поводу рака молочной железы
• Специалист по научным исследованиям. Этот специалист выбирает среди пациенток потенциальных кандидатов для участия в клинических исследованиях. Он связывается с женщиной, предоставляет ей необходимую информацию и получает согласие на участие в том или ином исследовании
• Координатор МДБ. Координатор МДБ готовит повестку для каждого консилиума и фиксирует его результаты. Он проводит мониторинг лечения пациентки и фиксирует все важные в тактическом отношении моменты.
Расширенный состав консилиума может включать, но не быть ограниченным, следующими лицами:
• Маммографист
• Рентгенолог
• Медицинская сестра со специализацией в онкологии
• Медицинская сестра по уходу за пациентами с метастазами
• Операционный персонал
• Персонал поддержки
• Младший медицинский персонал (регистраторы и др.)
• Психотерапевт
• Психолог
• Специалист по паллиативной помощи
Как уже обсуждалось в главе 8, некоторые из представленных обязанностей могут брать на себя соответствующим образом подготовленные смежные специалисты.
3. Организация мультидисциплинарного консилиума. Консилиумы должны проводиться еженедельно и должны быть фиксированной частью регламента клиники. Координатор МДБ должен заботиться о предоставлении всех необходимых ресурсов для их проведения.
Запись о проведенном консилиуме, в т. ч. об участвовавших в нем специалистах и всех обсуждаемых вопросах/вынесенных решениях, должна быть отражена в медицинской документации пациента. Решения должны приниматься в соответствии с действующими рекомендациями. Деятельность консилиумов регулируется экспертным советом, который контролирует соответствие решений консилиумов принятым на государственном уровне рекомендациям, направленным на стандартизацию помощи и улучшение исходов лечения онкологических пациентов.
Как правило, консилиум имеет утвержденного председателя, который следит за тем, чтобы консилиумы проводились в нужном ключе и укладывались в отведенное для них время. Председателем может быть, например, ведущий специалист службы.
4. Что необходимо для эффективной работы мультидисциплинарной бригады? Факторы, влияющие на эффективность работы МДБ, — это открытость обсуждений, предоставление каждой пациентке адекватной клинической, социальной и психологической поддержки, участие в работе МДБ каждого из его постоянных членов, а также наличие специализированного помещения, имеющего необходимое оборудования для представления клинической, рентгенологической и патогисто-логической информации.
На качество обсуждения может оказывать влияние усталость членов консилиума, что может быть связано с увеличением нагрузки и продолжительности заседания. Во избежание такой проблемы в работе консилиума может быть предусмотрен короткий перерыв.
Помимо основной работы постоянные члены консилиума могут организовывать управленческие и оперативные заседания, на которых могут обсуждаться новости медицинской науки и практики, рассматриваться отчеты о работе службы и приниматься стратегический план дальнейшей ее работы.
5. Что обсуждается на заседании мультидисциплинарного консилиума? Лист обсуждения МДБ обычно состоит из нескольких типов пациентов, например, с впервые установленным диагнозом, послеоперационных, онкологических и др.
Представляется анамнез и клиническая картина женщины, данные рентгенологических методов и гистопатологического исследования, устанавливается связь между ними. Если все обнаруженные находки согласуются друг с другом, принимается решение о необходимости лечения или отсутствии необходимости в нем. Если находки не согласуются друг с другом, обсуждается возможность дальнейшего обследования, например, повторной биопсии или повторной рентгенографии.
Если женщина прошла первый этап лечения, ее случай обычно вновь выносится на консилиум для обсуждения дальнейшей тактики. Например, если женщине проведено хирургическое лечение рака, докладывается результат гистологического исследования и обсуждается вопрос о целесообразности дальнейшего лечения в виде лучевой терапии или химиотерапии.
Таким образом, МДБ является неотъемлемой частью лечебно-диагностического процесса, и знание особенностей работы этой бригады поможет маммографисту понять свое значение в ее составе.
6. Реструктуризация мультидисциплинарного подхода. Рост частоты и усложнение случаев диагностики привели к тому, что некоторые МДБ стало трудно контролировать, поэтому стали приниматься стратегии, направленные на улучшение их эффективности. Популярным инструментом сегодня становится пред-МДБ сортировка, в ходе которой список пациенток, назначенных на МДБ предварительно, за день-два, рассматривается несколькими сотрудниками и из него исключаются некоторые пациентки, не требующие полноценного обсуждения в рамках МДБ.
Например, если случай доброкачественный, не все результаты готовы или дальнейшая тактика определяется стандартным протоколом, формальное обсуждение в рамках МДБ может и не понадобиться.
б) Клинический случай, демонстрирующий мультидисциплинарный подход:
• Клинический случай: 70-летняя пациентка с припухлостью в верхнем наружном квадранте левой молочной железы. Объемное образование не пальпируется, имеет место только изменение формы железы.
• Консультация хирурга-маммолога и физикальное исследование: клинически доброкачественное образование с изменением внешней формы железы, Р2.
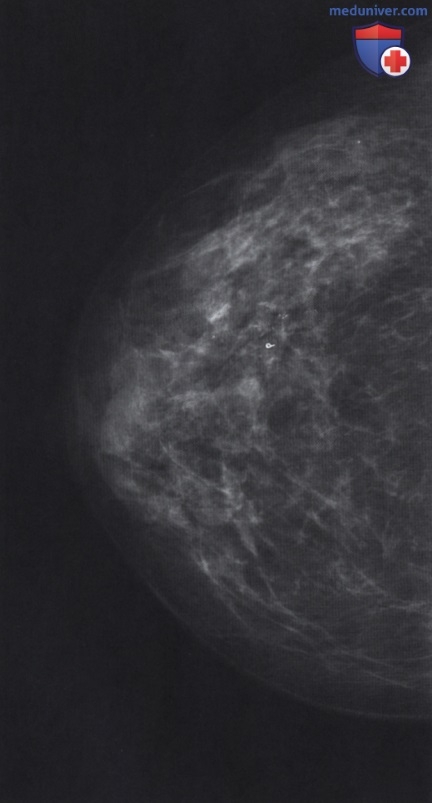
• В соответствии с рутинным протоколом, пациентка направлена на маммографию, получены краниокаудальные (КК) и медиолатеральные косые (МЛК) снимки обеих молочных желез (рис. 1).
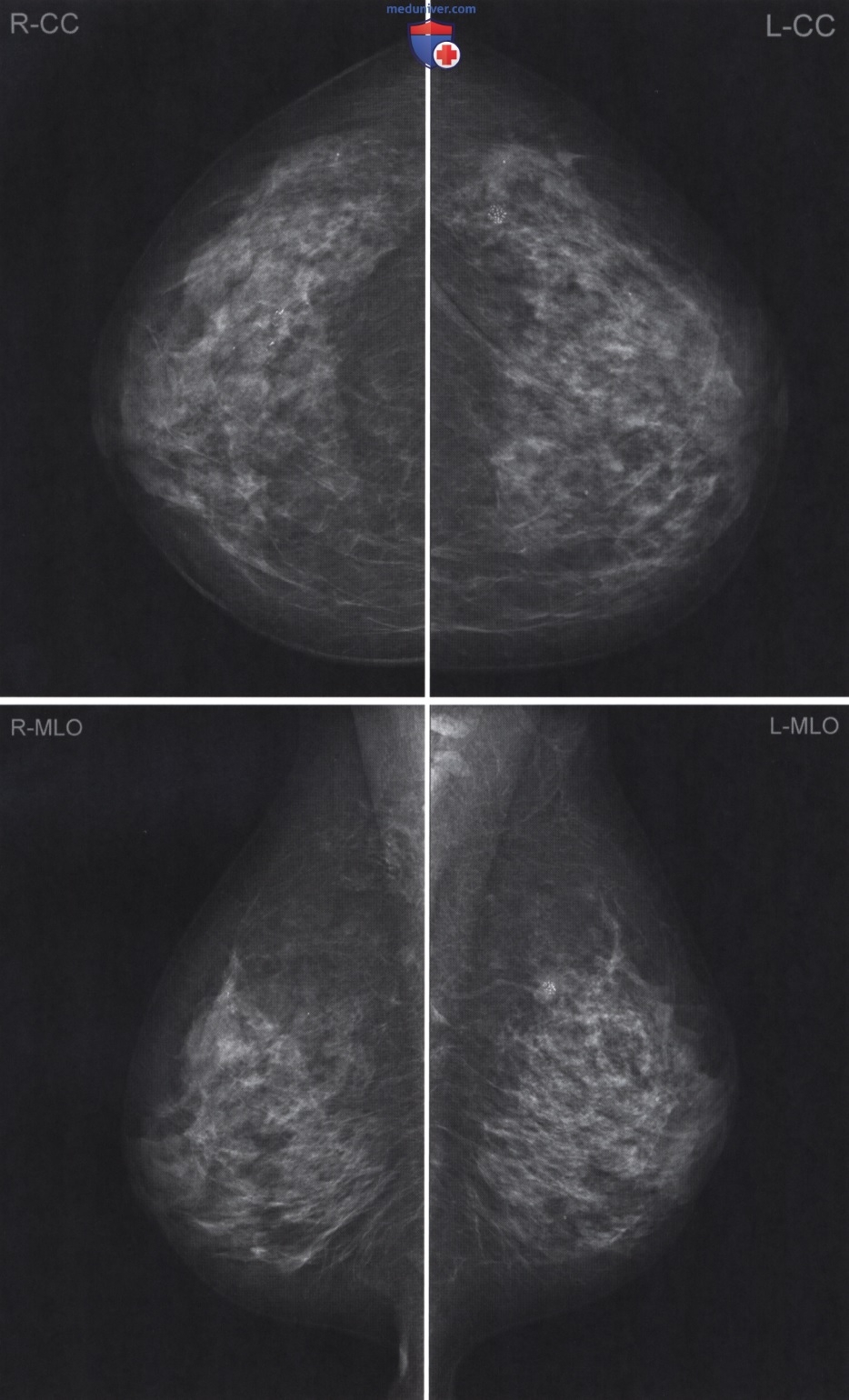
С использованием своих профессиональных навыков, знания работы маммографической службы, коммуникативных навыков, знания анатомии молочной железы и владения техникой позиционирования маммографист выполнил маммографию диагностического качества.
На полученных маммограммах видно:
• Грудная мышца визуализируется до уровня соска
• Сосок визуализируется в профиль
• Инфрамаммарные складки свободны
• Параметры экспозиции правильные
• Изображения четкие
• В КК проекциях визуализируется несколько меньше ткани молочной железы, чем в МЛК проекциях
• На маммограмме левой молочной железы в КК проекции видна небольшая складка
В целом это маммограммы хорошего качества, которые позволяют ОК правильно охарактеризовать и классифицировать маммографические изменения. ОК сравнит это исследование с предыдущими маммограммами, поскольку новая находка у женщины в таком возрасте всегда подозрительна в отношении рака молочной железы. ОК использует диагностические средства рабочей станции для анализа и визуализации этих находок и вынесения заключения. Уплотнение в левой молочной железе едва визуализируется и практически не видно в МЛК проекции, для ОК это показатель того, что уплотнение новое.
Патологические изменения в КК проекции расположены в такой области, которая легко может быть пропущена при неправильной укладке, и в этом случае необходимо сравнение старых и новых маммограмм. Если зона интереса на прошлых маммограммах не попала в область исследования, ОК может и не увидеть произошедшие в период между исследованиями изменения.
• ОК проанализировал маммограммы и вынес следующее заключение:
Проведен сравнительный анализ с предыдущими маммограммами, полученными в 2017 году. В верхнем наружном квадранте правой молочной железы определяется очаг размером 27 мм, подозрительный на микрокальцификацию.
В верхнем наружном квадранте левой молочной железы выявлены диффузные изменения, которых не было ранее, размером не менее 38 мм с подозрительной микрокальцификацией. Изменения можно трактовать как подозрительные на злокачественные.
Обе молочные железы: М4
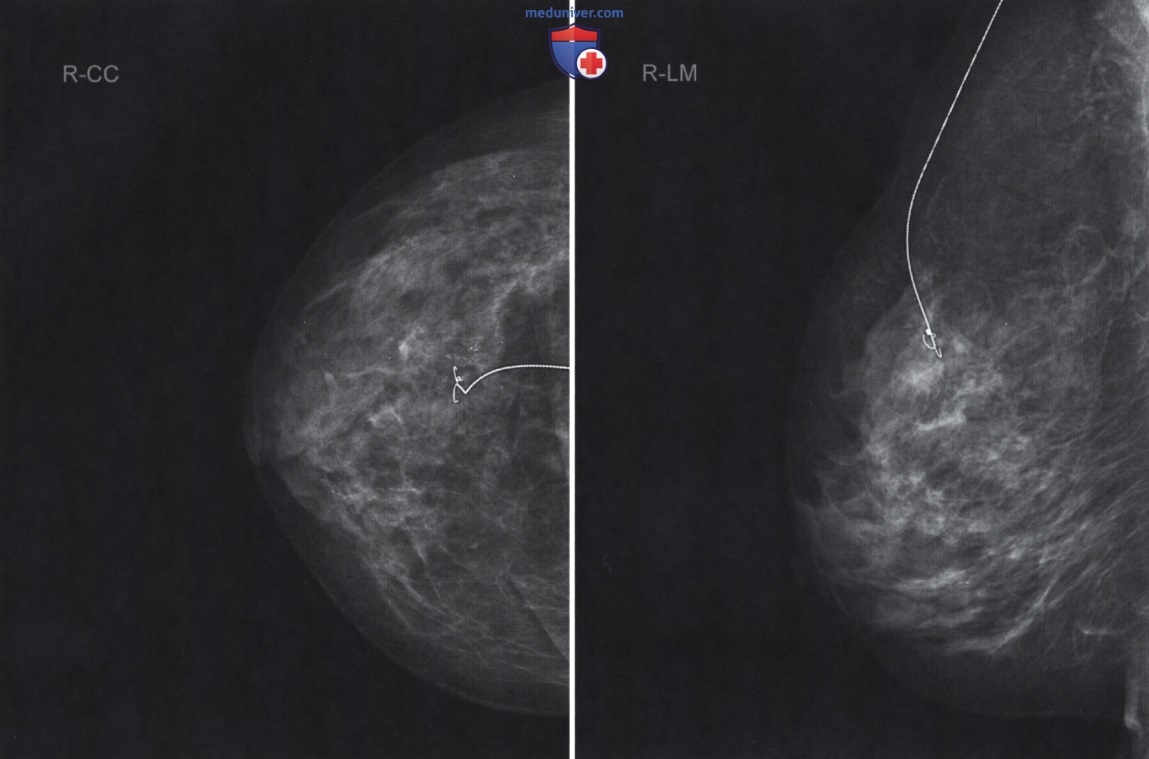
• ОК запросил дополнительные снимки правой молочной железы, которые помогли бы ему более точно охарактеризовать выявленные изменения (рис. 2). В данном случае это необходимо для более точной локализации, оценки распространения кальцификации в правой молочной железе и выявления других изменений, например, объемного образования. Также эти проекции помогут выбрать оптимальный доступ для стереотаксической биопсии и точной маркировки.
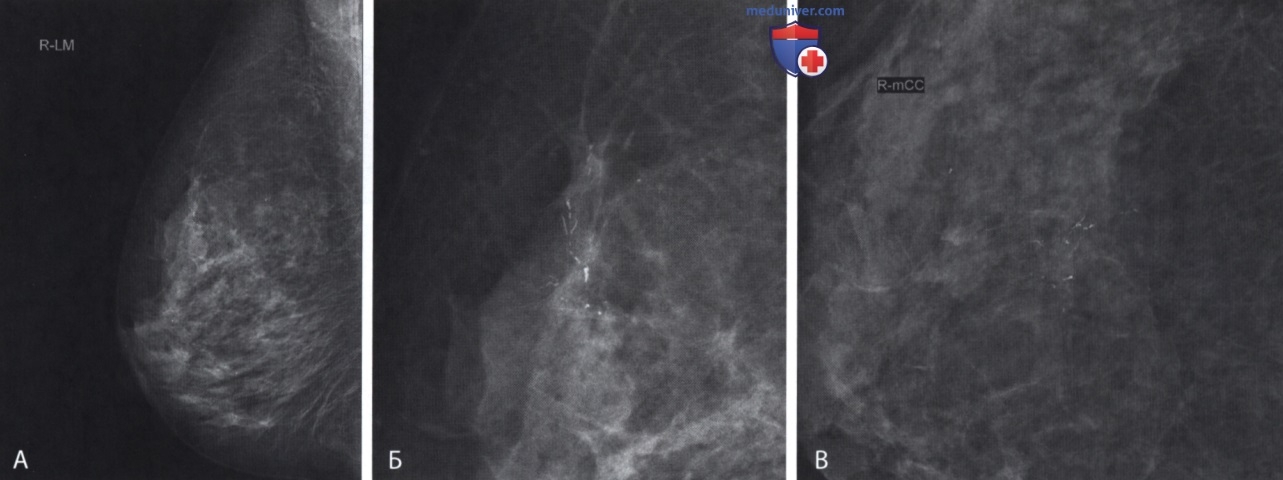
• ОК описал дополнительные снимки:
Дополнительные снимки подтверждают наличие подозрительных микрокальцинатов в верхней наружной части правой молочной железы, М4
Поскольку женщина обратилась с жалобами на видимую припухлость молочной железы, обычно в таких случаях назначается УЗИ пальпируемого очага. ОК на основании снимка может уточнить участок железы, подлежащий УЗИ. Как правило УЗИ включает рутинное исследование подмышечной впадины на стороне выявленных при маммографии патологических изменений. Это позволит выявить поражение лимфоузлов. Полученная информация позволит хирургу спланировать операцию.
• ОК назначает УЗИ обеих молочных желез и подмышечных впадин:
УЗИ правой молочной железы патологических изменений не выявляет.
УЗИ наружной части левой молочной железы выявило диффузные изменения, размеры которых превышают 35 мм. Судить на основании УЗ-картины о том, многоочаговый это процесс или распространенное одиночное образование, сложно, однако выявленные изменения свидетельствуют в пользу злокачественного процесса.
В правой подмышечной области патологических изменений не выявлено.
В левой подмышечной области обнаружен увеличенный лимфоузел.
Заключение:
Справа: U1, Ах1
Слева: 35 мм U5, Ах3.
Поскольку на дополнительных снимках правой молочной железы обнаружены только кальцинаты, а при УЗИ патологических изменений выявлено не было, следующим шагом здесь может быть стереотаксическая биопсия. Отсутствие видимых при УЗИ патологических изменений в правой подмышечной области также согласуется с маммографической картиной: отсутствие объемного образования позволяет заподозрить не инвазивный рак, но протоковую карциному in situ (DCIS), однако ввиду достаточно плотного характера ткани молочной железы инвазивный компонент опухоли не исключается даже несмотря на нормальную УЗ-картину.
УЗИ левой молочной железы выявило пальпируемый участок, соответствующий солидному образованию неправильной формы — картина злокачественной опухоли (рис. 3). ОК проведет корреляцию между этой находкой, маммографическими изменениями и клиническими данными. УЗ-картина согласуется с вновь обнаруженными изменениями на маммограммах в сравнении с маммограммами трехгодичной давности (в основном видны в КК проекции).
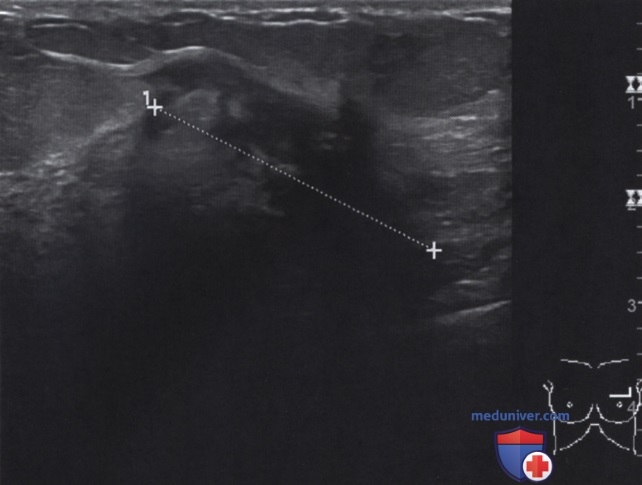
На последних маммограммах виден очаг кальцификации размером 5 мм в этой же области, который, вероятно, связан с опухолью, но слишком мал, чтобы по нему судить о распространенности процесса, и скорее всего не пальпируется. УЗ-картина коррелирует с сомнительным участком, обнаруженным при клиническом обследовании, однако уровень подозрительности у них разный. Анализ всей имеющейся информации говорит в пользу долькового рака. УЗИ подмышечной впадины слева выявило единственный лимфоузел с некоторыми признаками метастатического поражения.
Поскольку патологические изменения лучше всего видны при УЗИ, именно этот метод был выбран для биопсии образования и лимфоузла. На основании корреляции между маммографическими изменениями и УЗ-картиной подтверждена принадлежность вновь выявленной кальцификации в левой молочной железе к одному и тому же патологическому процессу.
• ОК с ассистентом выполнили биопсию левой молочной железы под УЗ-наведением
После обсуждения с ОК маммографист проанализировал выявленные изменения для точного таргетирования кальцинатов в правой молочной железе
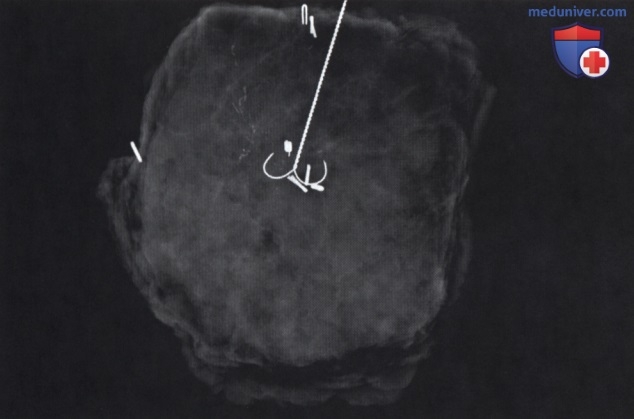
• ОК вместе с опытным маммографистом выполнили стереотаксическую биопсию участка кальцификации в правой молочной железе (рис. 4)
• Рентгенография полученных биоптатов подтвердила наличие кальцинатов в образцах (рис. 5)

• После биопсии зона, где она выполнялась, маркирована металлической клипсой (рис. 6). Это позволит в т. ч. локализовать этот участок с помощью УЗИ, если биопсия окажется положительной в отношении рака.
ОК сравнит диагностические маммограммы в МЛК и КК проекциях с постбиопсийным снимком и подтвердит правильное расположение маркера относительно интересующего участка кальцификации. В некоторых случаях кальцификации может не оставаться, и качественные изображения вместе с точным позиционированием маркера позволят локализовать интересующий участок при подготовке к операции.
Биопсия позволяет определить тип опухоли, с которой мы имеем дело. Больший объем ткани дает больше информации. Результат биопсии может стать основанием для хирургического лечения. Если результаты биопсии не согласуются с остальными данными, перед операцией может быть показана повторная биопсия.
Патогистолог выдал следующие заключения:
Левая молочная железа — инвазивная дольковая карцинома — В5b
Левая подмышечная впадина — нет злокачественного роста
Правая молочная железа — инвазивная протоковая карцинома— В5b
Первое обсуждение МДБ:
В рамках МДБ обсуждаются находки, обнаруженные каждым специалистом, и устанавливается корреляция между ними. Пациентки с клинической симптоматикой обычно представляются к обсуждению хирургической службой.
Первым симптомом стали доброкачественные с виду изменения в верхней/наружной части левой молочной железы в виде изменения формы. Рентгенологическое исследование выявило подозрительные на злокачественные изменения в обеих молочных железах. Гистопатологическое исследование подтвердило инвазивную дольковую карциному левой молочной железы и инвазивную протоковую карциному правой молочной железы. Консилиум обсудил выявленные находки с тем, чтобы выбрать наиболее подходящую тактику дальнейшего лечения.
Выбор дальнейшей тактики будет определяться сравнительным размером опухоли с молочной железой в целом.
Это может быть:
• Широкая местная резекция (ШМР) — удаление опухоли молочной железы
• Мастэктомия — удаление всей молочной железы
• Неоадъювантная химиотерапия — предоперационная химиотерапия
Рекомендация в отношении правой молочной железы— ШМР с биопсией сторожевого лимфоузла (БСЛУ).
БСЛУ — это резекция подмышечных лимфоузлов, меченых синим пигментом или радиоизотопом, области наиболее частого распространения опухоли. Обычно забирается от одного до четырех лимфоузлов. Несмотря на то, что УЗИ правой подмышечной впадины не выявило измененных узлов, гистологическая картина инвазивной карциномы диктует необходимость удаления всех подмышечных лимфоузлов.
Пальпация и локализация образования левой молочной железы затруднена из-за плотности собственной ткани железы. В связи со сложностью оценки распространенности процесса на основании имеющихся данных и того факта, что дольковый рак нередко носит многоочаговый и двусторонний характер, была выполнена МРТ.
• Заключение МРТ:
Очаг 25 мм в правой молочной железе, соответствующий локализации подтвержденного рака, с маркерной клипсой.
В левой молочной железе имеется образование 41 мм, соответствующее локализации подтвержденного рака. Других изменений молочных желез или подмышечных лимфоузлов не выявлено.
Заключение:
Правая молочной железа — MR5
Левая молочная железа — MR5
• Второе обсуждение МДБ. Перед обсуждением новой информации консилиум обычно знакомится с заключением первого консилиума. МРТ подтверждает размеры и локализацию выявленных опухолей, поэтому рекомендуется ШМР обеих опухолей с БСЛУ (а не неоадъювантная химиотерапия или мастэктомия). Поскольку ни одна из опухолей не пальпируется, назначается локализация маркировочной нитью и БСЛУ.
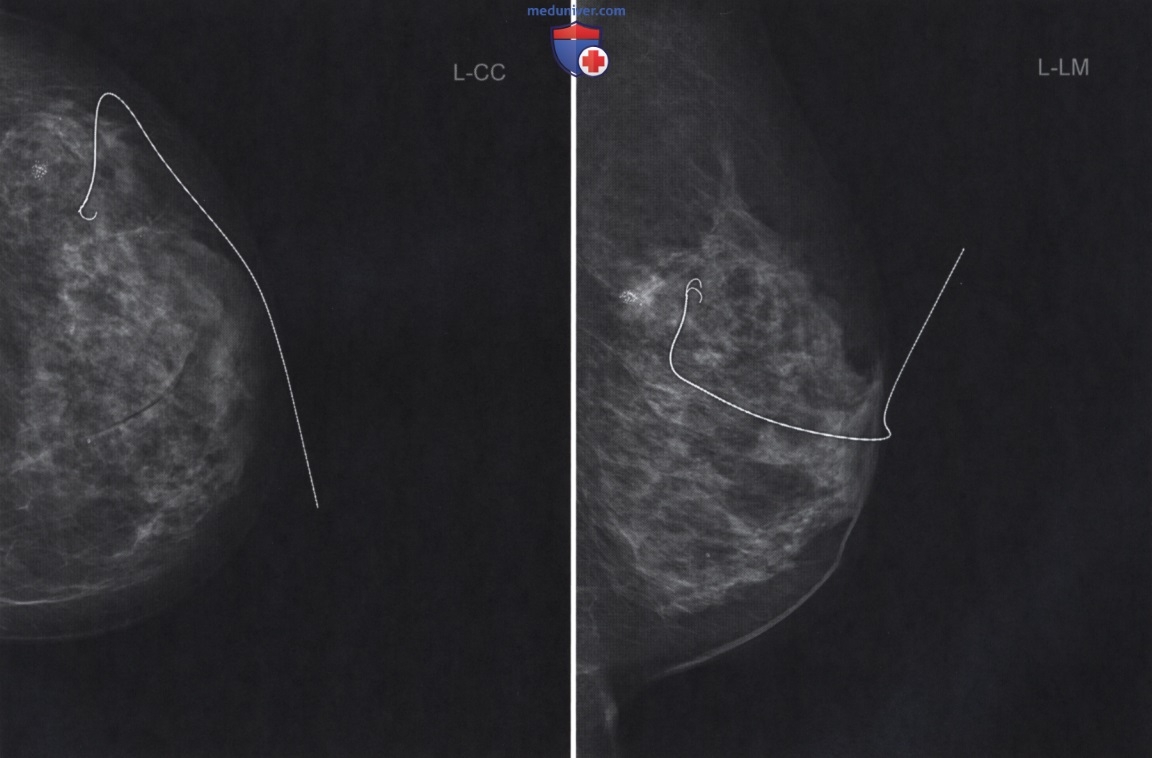
• ОК с маммографистом выполняют локализационные процедуры. На основании имеющихся данных они устанавливают маркеры точно в очаг. На постпроцедурной маммограмме правой молочной железы видно, что маркер находится в ожидаемой относительно уже установленной метки и остаточной кальцификации точке (рис. 7). На постпроцедурной маммограмме левой молочной железы маркер вновь находится в области уплотнения, тогда как участок кальцификации располагается позади проволоки (рис. 8). ОК должен сообщить этот факт хирургу, поскольку ему придется учесть это во время операции.
• Хирурги выполнили вмешательства и сделали снимки удаленных фрагментов молочных желез с тем, чтобы убедиться в полном удалении образований (рис. 9 и 10). Кальцификация в фрагменте правой молочной железы прослеживается до края препарата, что диктует необходимость более широкой резекции соответствующего края. Рентгенография резецированного участка левой молочной железы показала включение в него всего объема уплотнения и связанной с ним кальцификации, что говорит о полном удалении опухоли.
• Патогистологическое исследование операционных препаратов:
ЛЕВАЯ молочная железа — LUMP с БСЛУ:
Образование удалено полностью, 29 мм, мультифокальная, степень 3, инвазивная дольковая карцинома. Без инвазии сосудов. Распространенная LCIS.
БСЛУ: метастазы не менее 2 мм (1/1) с экстракапсуляр-ным распространением — за пределы лимфоузла в окружающие ткани.
ER положительный, PR положительный, HER2 отрицательный
ПРАВАЯ молочная железа — LUMP с БСЛУ:
Образование удалено неполностью (латеральный край <1 мм), мультифокальная плеоморфная, степень 2, инвазивная дольковая карцинома, с солидным и решетчатым компонентами и DCIS высокой степени с угревидным некрозом, распространяющаяся до латерального края резекции. Имеется лимфососудистая инвазия. Опухоль имеет инфильтративный рост без формирования дискретного образования, поэтому точное определение размеров невозможно, ориентировочно они составляют 32 мм. Дополнительная резекция без роста опухоли по краю.
БСЛУ: 1/1 метастатический лимфоузел с экстракапсу-лярным распространением.
ER положительный, PR отрицательный, HER2 отрицательный
• Третье обсуждение МДБ
Перед обсуждением новой информации консилиум обычно знакомится с заключением первого консилиума. Обсуждение результатов гистологического исследования хирургических препаратов. Отчет о гистологическом исследовании опухоли включает подробную информацию, необходимую для продолжения лечения, и прогностические факторы в отношении каждой опухоли. Эта информация включает:
• Степень злокачественности опухоли: от 1 (наименее агрессивная) до 3 (наиболее агрессивная)
• Тип и подтип: протоковая, дольковая, базальная
• Гормональные рецепторы опухоли: эстрогеновые (ER), прогестероновые (PR)
• Чувствительность к Герцептину: HER2
• Состояние лимфоузлов: число пораженных лимфоузлов
Вся эта информация используется для подбора оптимальной терапии в каждом конкретном случае. Гистологическое исследование препарата правой молочной железы изменило диагноз рака инвазивного типа на дольковую карциному.
Образование левой молочной железы было иссечено в пределах границ опухоли, образование правой молочной железы иссечено полностью. В обеих подмышечных лимфоузлах обнаружены метастазы. Все эти факторы имеют значение для назначения дальнейшего лечения. Анатомия и биология молочной железы и рака молочной железы помогают выбрать наиболее эффективный вариант лечения. В этом случае онколог рекомендовал лучевую терапию на обе молочные железы и подмышечные впадины, а также гормональную терапию. Также обсуждались бисфосфонаты и системная терапия.
в) Заключение о важности мультидисциплинарного подхода. Представленный клинический случай демонстрирует важность участия каждого члена врачебной бригады в диагностике и индивидуализации лечения каждой пациентки с раком молочной железы.
Маммографист взаимодействует с пациенткой на нескольких этапах, и важно, чтобы он понимал значение качественного выполнения своей работы. Диагностика и последующее лечение невозможны без качественного проведения маммографических исследований. Только такой слаженный мультидисциплинарный подход позволяет обеспечить оптимальные результаты диагностики и лечения заболеваний молочной железы.
- Вернуться в оглавление раздела "Радиология"
Редактор: Искандер Милевски. Дата публикации: 20.3.2024

