Лечение ранений при внутрисуставных и метаэпифизарных переломах
Особые трудности представляет лечение больных с развивающейся раневой, особенно синегнойной, инфекцией при внутрисуставных и метаэпифизарных переломах. При этих повреждениях инфекция, возникшая в зоне перелома, как правило, распространяется на сустав и, следовательно, речь уже идет о лечении не только инфицированного перелома, но и гнойного артрита.
Этой категории больных в большей степени, чем больным, перенесшим переломы диафизов, показаны внутриартериальная антибиотикотерапия и другая антимикробная химиотерапия как наиболее эффективные, а также общая и местная иммунотерапия (внутривенные вливания гипериммунной плазмы, внутримышечное введение иммуноглобулина, местное и внутрикостное введение у-глобулина), ферментная терапия и др. Должна быть также обеспечена полноценная иммобилизация. Если такая консервативная терапия окажется неэффективной и разовьется нагноительный процесс, необходимо своевременно решать вопрос о вторичном (отсроченном) оперативном вмешательстве. Обычно направленность течения заболевания четко вырисовывается уже в первые 2—4 нед.
Больной Ш., 31 года, 30/I 2009 г., находясь в командировке в Анголе, в результате автоаварии получил тяжелую сочетанную травму — ушиб мозга, открытый многоосколь-чатый перелом мыщелков правого бедра и раздробленный перелом правого надколенника, закрытый перелом диафиза правой бедренной кости на границе верхней и нижней трети, открытый перелом внутреннего мыщелка левой бедренной кости и открытый перелом левого надколенника, закрытый перелом диафиза левой бедренной кости, закрытый перелом лодыжек левой голени, закрытый перелом левой локтевой кости, ушиб грудной клетки. Больной был доставлен в госпитальг.
Луанды, где произведены первичная хирургическая обработка ран, остеосинтез левого надколенника и мыщелков правой бедренной кости металлическими винтами. Были репонированы отломки локтевой кости и лодыжек, наложено скелетное вытяжение за большеберцовые кости. В послеоперационном периоде перенес малярию. 9/II 2009 г. выявился нагноительный процесс в области правого коленного сустава (на стороне, где производили остеосинтез мыщелков). Когда состояние больного улучшилось, скелетное вытяжение было снято, наложена тазобедренная (кокситная) гипсовая повязка с иммобилизацией обеих нижних конечностей, и он был переправлен в Советский Союз.
При поступлении в ЦИТО общее состояние больного удовлетворительное. Гипсовая повязка снята. Слева в области коленного сустава — формирующийся послеоперационный рубец. На рентгенограммах определяется удовлетворительное стояние отломков левой бедренной кости, внутреннего мыщелка и фрагментов надколенника, а также локтевой кости. Справа перелом диафиза бедренной кости со смещением; в области коленного сустава имеется обширная гноящаяся рана с некротическим налетом, на дне которой видны металлические фиксаторы мыщелков бедра. Гной зеленоватого оттенка. В посеве получен рост синегнойной палочки.
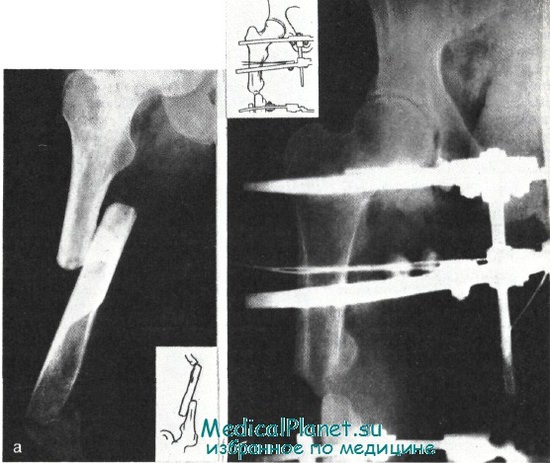
Нагноительный процесс после операции ликвидирован, но сращения в области диафиза бедра не наступило (а); наложен аппарат Волкова — Оганесяна, устранено смещение, виден регенерат в области перелома диафиза бедренной кости (б).
28/II 2009 г. была произведена резекция мыщелков правой берцовой кости, которые были удалены вместе с металлическими фиксаторами. Рану подвергли действию ультразвука, промыли антисептиками, вакуумировали и ушили наглухо. Из отдельных проколов в нее ввели и вывели дренажную трубку и в послеоперационном периоде осуществляли приточно-отсасываюшее дренирование. Катетеризировали бедренную артерию справа и проводили интенсивную внутриартериальную антибиотике- и химиотерапию гентамицином, растворами аммаргена, диоксидином. Рана, однако, нагноилась, края ее разошлись.
27/VI больной повторно оперирован — произведена секвестрнекрэктомия нижнего конца диафиза бедренной кости, которую также закончили дренированием и ушиванием раны наглухо. Однако рана вновь нагноилась, и встал вопрос об удалении сегмента диафиза бедренной кости, сверху ограниченного линией перелома. В такой ситуации образовался бы большой дефект (около 2/3 длины) диафиза бедренной кости, заполнить который в последующем любым из известных способов пластики представляло бы очень трудную, почти невыполнимую, задачу. Учитывая, что нагноительный процесс ограничивался дистальным отделом названного фрагмента бедренной кости и все же носил ограниченный характер, а общее состояние больного оставалось удовлетворительным, 1/VIII 2009 г. сделана еще одна попытка сохранить диафиз кости: произвели экономную резекцию дистального конца бедренной кости и рану тампонировали по Микуличу.
Последующее местное лечение проводили мазевыми повязками с введением фермента КФ. Рана постепенно в течение 1,5 мес выполнилась грануляциями и эпителизировалась по краям. К этому времени переломы мыщелка левой бедренной кости и надколенника, а также мыщелков голени срослись. Начата лечебная гимнастика, направленная на восстановление подвижности в левом коленном и голеностопном суставах. Справа наложена тазобедренная (кокситная) гипсовая повязка. Больной начал ходить при помощи костылей и был выписан домой.
Через 7 мес после последней операции больной повторно госпитализирован. Левая нога опорна. Движения в левом коленном суставе восстановились — сгибание до 165°. Справа — ложный сустав бедренной кости на уровне переломов диафиза и коленного сустава. Свищей нет. Больному наложен аппарат Волкова — Оганесяна, фрагмент диафиза бедренной кости низведен в аппарате, сопоставлен с проксимальным фрагментом бедренной кости и одновременно создана компрессия между фрагментом бедренной и большеберцовой костей. Лечение больного в аппарате Волкова—Оганесяна продолжается; имеются признаки консолидации фрагмента бедренной кости как с проксимальным отделом бедра, так и с большеберцовой костью. После сращения бедренной кости правая нога станет опорной.
У подобных больных операция должна носить радикальный характер. Погружной остеосинтез противопоказан. Не связанные с надкостницей и мягкими тканями осколки должны быть удалены. Не удается также сохранить отломанные мыщелки, которые у большинства больных приходится удалять или даже производить резекцию суставных концов. Эти резекции атипичны и зависят от вида перелома.
Учитывая современные возможности восполнения значительных дефектов костей при помощи компрессионно-дистракционных аппаратов или путем костной пластики, можно предпринимать по показаниям обширные резекции и этим заканчивать первый этап лечения, что дает возможность резко сузить показания к ампутации. При этих операциях рану также подвергают санации физическими факторами воздействия (промывание, ультразвук, вакуумирование), в нее вводят ферменты, осуществляют полноценное дренирование с введением приточных и отсасывающих дренажей, после чего ушивают наглухо. В дальнейшем применяют восстановительные оперативные вмешательства. У отдельных больных, у которых предполагается отсроченная костная ауто- или аллопластика, рану ведут открыто по Микуличу, а через 10—15 дней, когда она выполняется чистыми сочными грануляциями, производят пересадку костного трансплантата и рану ушивают наглухо.
- Читать далее "Течение и лечение гнойных осложнений остеосинтеза переломов костей"
Оглавление темы "Гнойные осложнения в травматологии":- Течение и лечение гнойного раневого процесса при травме
- Пример лечения гнойных осложнений ран в травматологии
- Лечение ранений с обнаженной костью - принципы
- Отсроченная и вторичная хирургическая обработка костной раны - принципы
- Лечение ранений при внутрисуставных и метаэпифизарных переломах
- Течение и лечение гнойных осложнений остеосинтеза переломов костей
- Пример лечения гнойных осложнений остеосинтеза переломов костей
- Тактика лечения остеомиелита после остеосинтеза
- Тактика лечения свища после остеосинтеза перелома
- Лечение гнойных осложнений в области спиц компрессионно-дистракционных аппаратов Илизарова

