Гипогликемии у детей - причины, диагностика, лечение
Множество различных состояний и заболеваний может нарушать гомеостаз глюкозы и приводить к гипогликемии. Каждому возрастному периоду свойственен свой спектр причин гипогликемии. Подобный взгляд обеспечивает правильный подход к пониманию гипогликемии детского возраста.
Гомеостаз глюкозы. ГП — основной энергетический источник для всех тканей; её содержание определяется эндокринными, метаболическими, ферментативными процессами, контролирующими усвоение и использование глюкозы, а также глюконеогенез в периоды голодания и нормального питания для обеспечения постоянного снабжения ею тканей и органов. Поддержание нормального гомеостаза глюкозы — ключевой момент энергетического обмена.
a. Уровень ГП у плода зависит от трансплацентарного проникновения глюкозы из крови матери и от запасов питательных веществ. В родах поступление глюкозы от матери к новорождённому обрывается. В связи с этим новорождённый становится зависимым от поступления калорий с пищей и собственных эндокринных и метаболических функций, направленных на поддержание нормального ГП.
b. В период новорождённости и приспособления к внеутробной жизни уровень ГП несколько снижен, что не сопровождается какими-либо патологическими проявлениями. У незрелых новорождённых и у младенцев с низким весом содержание ГП ниже, чем у доношенных.
c. Существуют разногласия, касающиеся определения состояния «гипогликемия» у детей грудного и более старшего возраста и вопроса о том, является ли сниженный уровень ГП нормой для недоношенных детей. Всё же рекомендуется назначать лечение всем детям с ГП ниже 0,4 г/л и вести постоянное наблюдение за детьми с ГП ниже 50 мг%.
Гипогликемия новорождённых
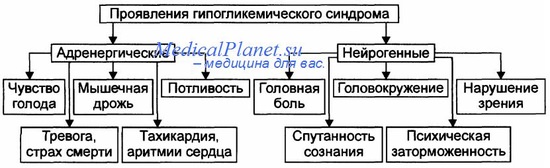
Гипогликемия новорождённых имеет различные проявления: могут появиться бледность, цианоз, апноэ, ослабление сосательного рефлекса, гипотония и судороги.
a. Транзиторная гипогликемия — относительно лёгкая форма, возникающая у новорождённых в первые 24-48 часов жизни (группа повышенного риска по гипогликемии).
(1) Этиология. Группа высокого риска: новорождённые с признаками незрелости, недоношенные дети, дети матерей, больных сахарным диабетом, дети с перинатальной асфиксией.
(2) Клиника и диагностика. Транзиторная гипогликемия может протекать бессимптомно, выявляясь только при контрольном осмотре.
(3) Лечение. При бессимптомной гипогликемии назначают правильное питание, при клинически проявляющейся гипогликемии необходимо внутривенное вливание глюкозы.
(4) Прогноз. Для этой группы детей очень благоприятный.
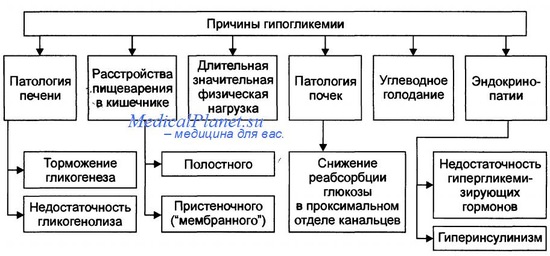
b. Тяжёлая или возвратная гипогликемия. Если новорождённый в течение более 48 часов нуждается во внутривенном введении глюкозы, то необходимо провести исследование крови (ГП, инсулин, гликозилированный Hb, кортизол, тиреоидные гормоны, ТТГ). При диагностике может оказать помощь проба на изменение ГП после инъекции глюкагона (результаты регистрируют через 15 и 30 минут после внутримышечного введения 0,03 мг/кг [до 1 мг] препарата).
(1) Гиперинсулинизм:
(a) Этиология и патогенез. Этиология не выяснена. Иногда находят незидиобластоз и/или незидиобластому, но их роль в патогенезе гиперинсулинизма остаётся спорной.
(b) Клиника и диагноз. Дети, страдающие гиперинсулинизмом, имеют нормальный или почти нормальный вес. Содержание инсулина в крови в периоды гипогликемии непропорционально повышено (выше 12 мкЕД/мл при ГП менее 0,4 г/л или 2,26 ммоль/л).
(c) Лечение. Внутривенное введение больших доз глюкозы. Улучшить состояние может назначение диазоксида [гиперстат] (10-15 мг/кг в день в три приёма). В последнее время в педиатрической практике стали применять парентеральный аналог соматостатина, ингибирующий секрецию инсулина. При отсутствии эффекта консервативного лечения проводят субтотальную (90-95%) резекцию поджелудочной железы.
(d) Прогноз в отношении нормального неврологического развития коррелирует с тяжестью и продолжительностью эпизодов гипогликемии. В связи с этим показан постоянный контроль ГП и интенсивные меры по нормализации ГП.
(2) Врождённый гипопитуитаризм:
(a) Клиника. Вес при рождении нормален. Возможно сочетание с синдромом де Морсьё и пролонгированной желтухой новорождённых.
(b) Диагностика. При гипогликемии содержание СТГ и кортизола низки, может наблюдаться снижение уровня Т4 при нормальном содержании ТТГ. Гипогликемия купируется назначением тиреоидных гормонов, стероидов и СТГ; дефицит вазопрессина (несахарный диабет) может проявиться клинически после назначения заместительной терапии тиреоидными гормонами и кортизолом.
(c) Лечение. Врождённый гипопитуитаризм без лечения часто заканчивается летально в периоде новорождённости. Заместительная терапия позволяет избежать летального исхода. Применяют разведённый раствор десмопрессина (адиуретин, адиуретин СД, DDAVP), назначаемый интраназально по 1 мкг каждые 12 часов.
(d) Прогноз в отношении неврологического развития остаётся неясным. Неврологическое развитие может замедляться на фоне пороков развития ЦНС.
Гипогликемия у детей младшего и старшего возраста
Гипогликемия после периода новорождённости встречается редко, может быть симптоматическим проявлением гиперинсулинизма, дефицита СТГ, вторичного гипокортицизма в результате дефицита адренокортикотропного гормона (АКТГ) и первичной надпочечниковой недостаточности (болезнь Аддисона). Некоторые заболевания с дефицитом ферментов печени, приводящие к ухудшению гликогенолиза и глкжонеогенеза, могут проявляться в грудном возрасте глубоким метаболическим ацидозом, кетонурией и гипогликемией. К этим заболеваниям относится патология депонирования гликогена — гликогенозы I, III и IV типов, врождённая непереносимость фруктозы, недостаточность фруктозо-1,6 дифосфатазы.
Наличие значительной гепатомегалии с нарушением прибавки в весе и гипотонией указывает на один из названных дефектов; для постановки точного диагноза требуется проведение биопсии печени и выяснение дефекта конкретного фермента. От года до 4 лет наиболее распространённая причина гипогликемии — кетотическая (кетоновая) гипогликемия.
а. Кетотическая (кетоновая) гипогликемия. Типичный пациент — только что научившийся ходить ребёнок, у которого наблюдали один или более приступов утренней сонливости, бледности и потливости с судорогами или без них. ГП во время подобного эпизода ниже 0,4 г/л (2,26 ммоль/л). В моче обнаруживается значительное количество кетонов. В остальном ребёнок практически здоров. Эпизоды связаны со снижением питания при сопутствующем заболевании.
(1) Этиология. Кетотическая гипогликемия связана с непереносимостью голодания. В момент гипогликемии введение аланина (основного субстрата глкжонеогенеза) приводит к соответствующему повышению ГП при нормальном функционировании глюконеогенетических механизмов. Уровни СТГ и кортизола повышены, а уровень инсулина пропорционально снижен. Ответ глюкозы на введение глюкагона минимальный. Таким образом, развитие этой патологии связывают с превышением ограниченных (по сравнению со взрослыми) возможностей ребёнка переносить длительное голодание, что, по-видимому, объясняется меньшей мышечной массой, лимитирующей доступность энергетических субстратов
(2) Диагноз. Ставят на основании мониторинга суточного гликемического профиля во время 24-часового голодания. Если ГП ниже 0,4 г/л (2,26 ммоль/л), необходимо проведение дополнительных анализов на содержание в крови инсулина, кортизола, СТГ, а также кетоновых тел в моче. При проведении теста толерантности с глюкагоном голодание должно быть прекращено при ГП менее 2,26 ммоль/л (глюкагон назначают внутримышечно по 0,03 мг/кг [до 1 мг] с определением ГП через 15 и 30 минут после введения).
(3) Лечение. Предотвращение голодания путём учащения приёма пищи мелкими порциями до шести раз в сутки. Для своевременного распознавания симптомов гипогликемии при сопутствующих заболеваниях показано проведение контроля содержания кетоновых тел в моче. По достижении 6-8 летнего возраста симптомы заболевания обычно проходят.
b. Гиперинсулинизм. У детей старшего возраста или подростков гиперинсулинизм может проявляться в виде неожиданных эпизодов аномального поведения, потери сознания или судорог.
(1) Этиология. У новорождённых или детей младшего возраста гиперинсулинизм связан с диффузным гиперпластическим процессом в поджелудочной железе (незидиобластоз). У детей старшего возраста должно возникнуть подозрение на аденому.
(2) Диагноз. Устанавливается при помощи анализа суточного гликемического профиля при 24-часовом голодании. Гипогликемия у ребёнка обычно развивается через 6-12 часов. В моче кетоновых тел нет, а ответ глюкозы на введение глюкагона — быстрый. Во время гипогликемии уровни инсулина непропорционально, а иногда и существенно повышены.
(3) Лечение. Локализация опухоли может быть установлена при артериографии. Показано хирургическое удаление опухоли.
c. Подозрение на гипогликемию. Изредка (в основном, у родителей) возникает подозрение о наличии гипогликемии у ребёнка как причины его гиперактивности, невнимательности в школе и частых головных болей. При недостаточности клинических симптомов проведение анализа ГП во время эпизодов гиперактивности может убедить родителей в отсутствии у ребёнка заболевания. Однако, если есть весомые подозрения, то можно провести пробу с 24-часовым голоданием. Достаточных доказательств наличия у детей реактивной гипогликемии не существует. Тест на толерантность к глюкозе не помогает при оценке состояния таких детей.
- Читать далее "Гиперлипидемии у детей - варианты, диагностика, лечение"
Оглавление темы "Детские болезни":- Лимфогранулематоз (болезнь Ходжкена) у детей - классификация, диагностика, лечение
- Нейробластома у ребенка - клиника, диагностика, лечение
- Гипогликемии у детей - причины, диагностика, лечение
- Гиперлипидемии у детей - варианты, диагностика, лечение
- Методы обследования функции щитовидной железы
- Врождённый гипотиреоидизм у ребенка - причины, диагностика, лечение
- Ювенильный (приобретённый) гипотиреоз у ребенка - причины, диагностика, лечение
- Болезнь Грейвса (диффузный токсический зоб) у ребенка - причины, диагностика, лечение
- Тиреоидит у ребенка - причины, диагностика, лечение
- Узлы в щитовидной железе у ребенка - причины, диагностика, лечение

