Обыкновенная интрамедуллярная остеосаркома
Обыкновенная интрамедуллярная остеосаркома — групповое название новообразований, которые под таким названием насчитывают семь типов (см. ниже). Указанное новообразование, наряду с множественной миеломой, является наиболее часто встречающейся первичной злокачественной опухолью костной ткани (16 % от общего числа опухолей костей и 19 % от общего числа злокачественных опухолей костей). Расцениваемая как вторичное новообразование, остеосаркома возникает при болезни Педжета, несовершенном остеогенезе, инфаркте кости, хроническом остеомиелите, фиброзной дисплазии, состояниях после лучевой терапии, а также при малигнизации гигантоклеточной опухоли, остеобластомы и других опухолей.
В ряде случаев обыкновенная остеосаркома является выражением наследственной патологии. Так, у детей с наследственной двусторонней ретинобластомой она встречается в сотни раз чаще, чем в обшей популяции детей того же возраста. ЦитогенетическиЙ анализ показал, что у больных детей имеется делеция в хромосоме 13, что приводит к инактивации известного гена-супрессора rb. Около 85 % больных обыкновенной остеосаркомой — люди моложе 30 лет, более 10 % — в возрасте 10—20 лет. Это как раз тот пепереход, когда происходит рост длинных трубчатых костей конечностей, где и встречаются чаще всего эта опухоль. Соотношение больных мужского и женского пола составляет 1,25:1.
Основные симптомы обыкновенной остсосаркомы — это боли, отмечаемые на протяжении 1—8 мес. Определенное диагностическое значение имеет также повышение уровня щелочной фосфатазы в сыворотке крови. свидетельствующее об обширном остеолизе. Обычно активность этого фермента повышается в том случае, когда кость (или костная опухоль) богата остеобластами. Поэтому повышение активности щелочной фосфатазы наблюдается еще и при остеомиелите, срастании переломов с формированием костной мозоли, у больных с остеобластомами.
Излюбленной локализацией для обыкновенной интрамедуллярной остеосаркомы являются метафизы длинных трубчатых костей» а именно (в порядке убывания частоты): дистальный метафиз бедра, проксимальный метафиз большеберцовой кости, проксимальный метафиз плеча. Лишь у 10% больных опухоль возникает в диафизе, еще реже она локализуется в эпифизе. У лиц старше 25 лет почти в половине случаев поражаются плоские кости. При рентгенологическом исследовании обычно обнаруживается крупное новообразование, разрушающее кортикальный слой кости и инфильтрирующее мягкие ткани. В нем определяются участки минерализованного опухолевого остеоида, имеющего своеобразный хлопьевидный или облакоподобный вид.
В отличие от доброкачественной экспансивно растущей опухоли, вокруг обыкновенной интрамедуллярной остеосаркомы в мягких тканях отсутствуют концентрически расположенные наслоения периостальной кости. В то же время периостальная реакция над опухолью достаточно типична и проявляется в одних случаях в виде формирования козырька Кодмена, в других же — в виде веерообразного или лучистого рисунка, образующегося за счет спикул — линейных теней костной плотности, исходящих из кости (лучистый периостит), что особенно характерно для быстро растущих опухолей. Обыкновенная интрамедуллярная остеосаркома метастазирует в легкие и другие кости. Наилучший прогноз отмечается при поражении костей конечностей и нижнечелюстной кости. Однако вовлечение в процесс плоских костей сопровождается крайне неблагоприятным прогнозом.
Макроскопически новообразование представляет собой довольно крупную опухоль, растущую изнутри кости и прорастающую через ее кортикальный слой. Отмечается также рост опухолевой ткани на большем или меньшем протяжении в костномозговом канале по периферии от основного узла, причем не всегда в связи с ним, а как бы отдельно от него в проксимальном, реже листальном направлении. Цветовая гамма и консистенция опухолевой ткани варьируют от беловато-бурой плотной, мелкозернистой до полупрозрачной или бурой, плотной. В этой ткани много зон кровоизлияний и некроза. Характерна также периостальная реакция в виде выраженных костных спикул или балочек. Расположенный в метафизе основной узел опухоли, как правило, не прорастает через суставной хрящ в полость сустава.
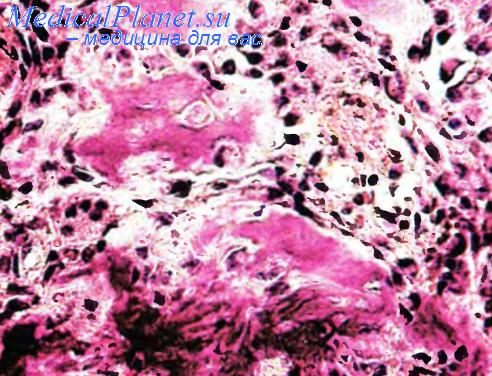
Под микроскопом для обыкновенной интрамедуллярной остеосаркомы характерны два признака — резко выраженная анаплазия клеточных элементов (это могут быть атипичные остеобласты, хондробласты, фибробласты, гигантские или мелкие клетки) и формирование остеоидного вещества. В этом новообразовании встречаются участки, напоминающие злокачественную фиброзную гистиоцитому, гигантоклеточную или другие костные опухоли. Как обычно, анаплазия проявляется в полиморфизме клеточных ядер, хаотическом распределении в них хроматина, наличии очень крупных ядрышек и многочисленных фигур митоза, как нормального, так и патологического. В особенно плотных клеточных скоплениях, вдали от остеоидных очагов, явления анаплазии наиболее резко выражены. В тех же участках, где преобладает остеоид, напротив, видны довольно мелкие и однотипные клетки.
Процессы минерализации в обыкновенной остеосаркоме трудно объяснимы. Даже тонкие балки остеоида могут быть полностью обызвествлены, в то же время его массивные пласты совсем не обызвествляются. Еще одной особенностью некоторых из этих опухолей является то, что они на большем, иногда почти на всем протяжении состоят из хондроидной ткани различной степени зрелости. Лишь наличие остеоида в таких случаях позволяет диагностировать обыкновенную интрамедуллярную остеосаркому. Это же обстоятельство играет решающую роль и в тех случаях, когда опухоль дифференцируется в направлении фибросаркомы и в ее строме появляются веретеновидные элементы, создающие рисунок ткани «в елочку»; новообразование состоит из полиморфных веретеновидных клеток и крупных уродливых гистиоцитов, характерных для злокачественной фиброзной гистиоцитомы; в опухоли имеется большое количество гигантских клеток без признаков атипии.
Появление в обыкновенной интрамедуллярной остеосаркоме зон некроза в виде бесклеточного остеоида или хондроида, в лакунах которого видны «тени» клеток, а также в виде бесклеточных кист, заполненных кровью, отражает спонтанную регрессию опухоли и может быть следствием предоперационной химиотерапии, после которой в таком новообразовании развивается фибропластическая реакция, а в участках фиброзной и фиброгистиоцитарной дифференцировки появляются обширные разрастания коллагеновых волокон или грануляционной ткани различной степени зрелости.
Обыкновенную интрамедуллярную остеосаркому следует дифференцировать от остеобластомы, гигантоклеточной опухоли, «дедифференцированной» хондросаркомы, злокачественной фиброзной гистиоцитомы, костной мозоли на месте перелома
- Читать далее "Мультифокальная остеосаркома. Телеангиэктатическая остеосаркома. Мелкоклеточная остеосаркома."
Оглавление темы "Опухоли хряща.":1. Обыкновенная интрамедуллярная остеосаркома
2. Мультифокальная остеосаркома. Телеангиэктатическая остеосаркома. Мелкоклеточная остеосаркома.
3. Внутрикостная высокодифференцированная остеосаркома. Интракортикальная остеосаркома. Периостальная остеосаркома.
4. Паростальная остеосаркома. Высокозлокачественная поверхностная остеосаркома.
5. Остеохондрома. Диагностика и признаки остеохондромы.
6. Остеохондроматоз. Периостальная хондрома. Энхондрома.
7. Энхондроматоз. Синдром Маффуччи. Хондробластома.
8. Хондромиксоидная фиброма. Хондросаркома.
9. Степени злокачественности хондросаркомы. Дедифференцированная хондросаркома.
10. Светлоклеточная хондросаркома. Мезенхимальная хондросаркома.

