Факторы риска меланомы кожи
а) Инсоляция (солнечное облучение) как фактор риска меланомы. Генетические факторы и факторы окружающей среды совместно участвуют в патогенезе меланомы, и определенно не все меланомы вызваны инсоляцией. Однако имеются убедительные доказательства того, что воздействие солнечного света, а точнее ультрафиолетового (УФ) облучения, является ключевым фактором окружающей среды, провоцирующим развитие меланомы, особенно в популяциях с повышенным риском. Эпидемиологические исследования указывают на тот факт, что скорее воздействие периодической интенсивной инсоляции (особенно в критические периоды детства и подросткового возраста), чем длительное непрерывное и интенсивное воздействие солнечного света играет наиболее важную роль в провокации меланомы; эта концепция названа гипотезой интермиттирующей экспозиции.
Выявление солнечных ожогов в анамнезе, в особенности с формированием пузырей и последующим отшелушиванием кожи, заменяет критерий выявления интенсивной интермиттирующей экспозиции в анамнезе. В нашем обзоре опубликованной литературы отмечена значительная положительная ассоциация между солнечными ожогами, полученными в детстве, и риском развития меланомы. Один солнечный ожог с образованием пузырей, перенесенный в детстве, удваивает шанс развития меланомы у данного человека в течение жизни. Солнечные ожоги во взрослом возрасте также увеличивают риск развития меланомы. Данные, полученные благодаря системе оценки поведения факторов риска Центром по контролю и профилактике заболеваний, показали, что около 32% всех взрослых в возрасте >18 лет и более 40% детей сообщают как минимум об одном перенесенном солнечном ожоге, определяемом как покраснение кожи более 12 часов.
Приблизительный показатель распространенности у светлокожих взрослых показывает более высокую частоту возникновения солнечных ожогов среди взрослых европеоидов, что, возможно, отражает более выраженную чувствительность этой популяции к солнечному свету или их меньшую склонность к солнцезащитному поведению.

Изучение миграции в целом показало увеличение риска развития меланомы у людей, которые провели детство в солнечных географических областях или иммигрировали в более солнечные районы. У иммигрировавших в солнечные районы в более молодом возрасте риск развития меланомы выше, чем у взрослых иммигрантов.
И, наконец, риск развития меланомы повышается при увеличении длительности проживания в солнечных районах.
Заболеваемость и смертность от меланомы среди европеоидов обратно пропорциональна широте проживания и дозе полученного УФ-облучения, что называют градиентом по широте. Самые высокие показатели заболеваемости вблизи экватора. В таких многообразных в географическом отношении странах, как США, Новая Зеландия и Австралия, заболеваемость меланомой выше в регионах, расположенных ближе к экватору. Однако на этот градиент могут влиять другие факторы риска развития меланомы. Например, в Италии жители с более интенсивной пигментацией кожи проживают на юге, а имеющие более светлый фототип—на севере страны, и, таким образом, градиент заболеваемости изменяется с точностью до наоборот.
Даже в США данные SEER, полученные с 1992 по 2001 гг., показали, что принцип градиента в зависимости от широты применим только к светлокожим не латиноамериканского происхождения; заболеваемость меланомой не зависела от широты проживания и индекса ультрафиолетового облучения у афроамериканцев, латиноамериканцев, азиатов и коренных американцев.
Распределение меланомы по анатомическим областям тела показывает, что чаще всего меланома развивается на эпизодически облучаемых участках кожи.
У мужчин самой частой локализацией меланомы является туловище, особенно верхняя часть спины. У женщин меланома чаще всего развивается на голенях и стопах, затем на туловище. У молодых людей меланома чаще всего возникает на этих эпизодически облучаемых участках кожи. У пожилых меланома чаще поражает участки кожного покрова, подверженные хронической инсоляции с максимальной кумулятивной экспозицией солнечного света. У пожилых наиболее часто меланома возникает на коже лица, у пожилых мужчин, кроме того, на коже шеи, волосистой части кожи головы и ушей.
Некоторые формы искусственного света также связаны с развитием меланомы, в частности, сочетание псоралена с облучением ультрафиолетом спектра А (ПУВА) или спектра В, а также с облучением в солярии. В так называемом Исследовании последствий ПУВА-терапии был определен коэффициент увеличения заболеваемости, который примерно через 20 лет после проведения ПУВА-терапии составил 9,3; эти коэффициенты увеличивались со временем и были выше у пациентов, получивших высокие дозы облучения ультрафиолетом. Однако влияние ПУВА на развитие меланомы обсуждается с учетом статистических данных. Кроме того, возрастание заболеваемости меланомой не было отмечено в крупном наблюдательном исследовании у пациентов, получавших ПУВА-терапию, в Швеции, хотя на результатах могли отразиться различия в режимах проводимого лечения в США и Швеции.
Кроме того, повышенную озабоченность вызывает влияние использования соляриев на риск развития меланомы, особенно в связи с тем, что искусственное облучение ультрафиолетом имеет эпизодический характер.
Любое использование соляриев для получения искусственного загара умеренно, но значительно увеличивает риск развития меланомы кожи (относительный риск 1,25), кроме того, длительное пользование солярием, молодой возраст на момент первой процедуры и высокая частота сеансов связаны со значительно повышенным риском (относительный риск 1,69). Наиболее вредно использование горизонтальных соляриев в возрасте моложе 35 лет, при этом суммарный относительный риск развития меланомы составляет 1,75. Получены доказательства относительно отсутствия защитного действия горизонтального солярия, применяемого до естественной инсоляции.
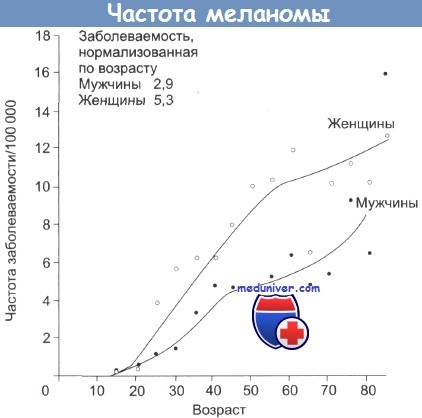
б) Фенотип кожи. Такие фенотипические признаки, как светлая пигментация кожи, русые или рыжие волосы, голубые или зеленые глаза, выраженная склонность к появлению веснушек и развитию солнечных ожогов при I—II фототипе кожи по Фитцпатрику, ассоциированы с повышенным риском развития меланомы. При V-VI фототипе меланома развивается редко, что указывает на защитную роль пигмента кожи.
в) Меланоцитарные невусы. Отмечается повышенный риск развития меланомы в зависимости от разных как количественных характеристиках невусов (то есть числа невусов), так и качественных (то есть типичные или атипичные невусы). Взрослые, имеющие более 100 невусов, и дети, имеющие более 50 клинически типичных невусов, а также любой пациент с атипичными невусами относятся к группе повышенного риска. Наличие единичного диспластического невуса удваивает риск развития меланомы, а 10 и больше атипичных невусов увеличивают риск в 12 раз.
Невусы скорее служат генетическим маркером повышенного риска, чем являются предраковыми образованиями, так как большинство меланом возникают на ранее «чистой» коже.
В исследовании 1606 пациентов с меланомой только 20% меланом гистологически были связаны с невусами (в 43% случаев — с атипичными невусами, в 57% случаев с другими видами невусов).
С другой стороны, крупные врожденные невусы считаются потенциальными предшественниками меланомы, хотя степень риска варьирует от размера образования. Во многих источниках крупный врожденный невус определяется как невус диаметром более 20 см у взрослого, при этом считается, что риск развития меланомы в течение жизни варьирует от 5 до 10%. Установлено, что 70% меланом в крупных врожденных невусах развиваются до достижении возраста 10 лет, и могут возникать глубоко в тканях в области невуса или даже в центральной нервной системе, что осложняет диагностику на ранних стадиях. Пациенты с крупными врожденными невусами, расположенными позадней поверхности тела (параспинально, в области головы и шеи), или сопровождающимися множественными сателлитными высыпаниями, подвержены риску развития нейрокожного меланоза с повышенным риском развития меланомы в центральной нервной системе.
При маленьких и средних врожденных невусах риск развития меланомы в них такой же, как и в любом другом участке кожи; в этом случае меланома обычно развивается в более поздний период жизни (после пубертатного периода) и возникает в области дермо-эпидермального соединения, что делает возможным ее раннее выявление. Таким образом, профилактическое иссечение маленьких и средних врожденных невусов обычно не требуется.

г) Семейный анамнез. Установлено, что пациенты с семейной меланомой составляют 10-15% от всех больных с меланомой. Случай меланомы у одного родственника первой степени родства удваивает риск развития этой опухоли, а меланома у трех и более родственников первой степени родства увеличивает риск развития этой опухоли в 35-70 раз. Некоторые из этих рисков можно приписать общим факторам риска, таким как фототип кожи, множественные невусы и избыточная инсоляция. Ассоциации семейных случаев меланомы и множественных атипичных невусов в разное время присваивались различные термины, включая синдром невусов В-К, синдром семейных множественных атипичных невусов и меланомы, а также синдром диспластических невусов. У пациентов с семейной меланомой обычно отмечается раннее развитие меланомы, множественные первичные опухоли и атипичные невусы. Молекулярная основа некоторых случаев семейных множественных атипичных невусов и меланомы у родственников обсуждается в отдельной статье на сайте «Генетика меланомы».
д) Анамнез. Наличие меланомы в анамнезе увеличивает риск развития повторной первичной меланомы, при этом множественные первичные меланомы развиваются у 5-15% больных. Примерно у половины пациентов с множественными первичными меланомами вторая первичная меланома возникает в той же анатомической области (на коже туловища, конечности, головы или шеи), и примерно у половины больных вторая первичная меланома появляется в течение года после постановки первого диагноза. Однако последующие первичные меланомы могут развиваться через десятилетия после выявления первой опухоли, что подчеркивает необходимость долгосрочного наблюдения. Повторные меланомы тоньше первичных примерно в 70-75% случаев.
Остается неустановленной связь между возрастанием заболеваемости меланомой и наличием иммуносупрессии; в разных исследованиях сообщалось об отсутствии роста риска, умеренном увеличении заболеваемости в 1,5 раза и его возрастании в 5 раз. По данным ряда недавно опубликованных крупных обзоров риск меланомы у ВИЧ-позитивных пациентов не возрастал или повышался незначительно, при этом не отмечалось корреляции этого риска со снижением числа CD4- клеток или наличием диагноза СПИД. Некоторые исследования подтверждают возрастание риска меланомы у пациентов с неходжкинской лимфомой (НХЛ) в анамнезе, а также риска НХЛ у пациентов с меланомой, но эта зависимость отмечается не во всех популяциях, а клиническая значимость полученных результатов неясна. У пациентов, перенесших трансплантацию и получающих иммуносупрессивную терапию, исходы сходны с таковыми у пациентов без иммуносупрессии, пусть и в небольших сериях наблюдений.
Наконец, немного увеличивают риск развития меланомы актинический кератоз или немеланомный рак кожи в анамнезе.
- Рекомендуем далее ознакомиться со статьей "Генетика меланомы кожи и ее гены"
Редактор: Искандер Милевски. Дата публикации: 4.11.2018

