Механизмы поражения вирусом Эпштейна-Барра (EBV)
Трансформирующие инфекции - группа инфекций включает несколько вирусов, которые вовлечены в развитие у человека злокачественных опухолей: EBV, HPV, HBV и HTLV-1.
Вирус Эпштейна-Барр (EBV) вызывает инфекционный мононуклеоз — доброкачественное, самоограничивающееся лимфопролиферативное заболевание, ассоциированное со многими новообразованиями, особенно лимфомами и назофарингеальной карциномой.
Инфекционный мононуклеоз характеризуется лихорадкой, генерализованной лимфаденопатией, спленомегалией, ангиной и появлением в крови атипичных активированных Т-лимфоцитов (мононуклеозных телец). У некоторых людей развиваются гепатит, менингоэнцефалит и пневмонит. Инфекционный мононуклеоз обычно возникает в позднем подростковом периоде или у молодых взрослых в популяции с высоким социально-экономическим уровнем в развитых странах. В остальных странах первичная EBV-инфекция наблюдается у детей, главным образом бессимптомная.
Патогенез. EBV передается при близком контакте, часто через слюну во время поцелуев. Гликопротеин оболочки EBV связывается с CD21 — рецептором системы комплемента типа 2 (CR2) для компонента C3d — и презентируется В-лимфоцитами. Вирусная инфекция начинается в назофарингеальной и орофарингеальной лимфоидных тканях, особенно в миндалинах. EBV проникает в подслизистую лимфоидную ткань или проходя через эпителиальный слой, или за счет трансцитоза.
Здесь инфицирование может принимать одну из двух форм. В небольшом количестве В-лимфоцитов развивается продуктивная инфекция с лизисом инфицированных клеток и выходом вирионов, которые инфицируют другие В-клетки. В большинстве В-лимфоцитов инфекция становится латентной. Замечено, что пациенты с агаммаглобулинемией, сцепленной с Х-хромосомой, т.е. со сниженным количеством В-клеток, не становятся латентно инфицированными и не выделяют вирус, что доказывает значение В-клеток как главного резервуара латентной инфекции при мононуклеозе.
В течение латентного периода небольшое количество генов EBV продолжает экспрессироваться, что обеспечивает поддержание инфекции.
Генные продукты вируса включают белки EBNA-1, EBNA-2, LMP-1, LMP-2. EBNA-1 осуществляет связь с геномом организма-хозяина, опосредуя эписомальное постоянство и обслуживание вирусного генома. LMP-1 активирует В-клетки и их пролиферацию и предположительно действует, связываясь с фактором, ассоциированным с рецептором TNF, и активирует сигнальные пути, которые имитируют активацию В-клеток под действием CD40, вовлеченного в нормальный В-клеточный ответ.
EBNA-2 стимулирует многие гены клеток организма-хозяина, включая гены, регулирующие клеточный цикл. Активированные В-лимфоциты распространяются по кровотоку и секретируют различные специфические антитела, включая гетерофильные антитела к эритроцитам барана, используемые для диагностики инфекционного мононуклеоза. Гетерофильные антитела связываются с антигенами, отличающимися от тех, которые индуцируют их образование. Таким образом, у пациентов с мононуклеозом формируются антитела, агглютинирующие эритроциты барана (или лошади) в лабораторных условиях, но не реагирующие с EBV.
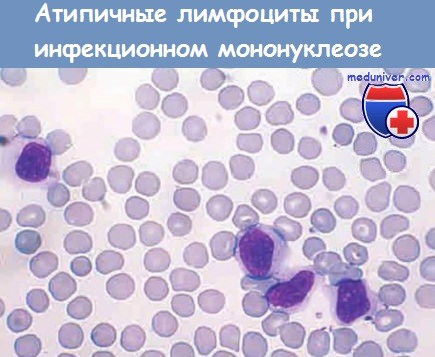
Симптомы инфекционного мононуклеоза возникают после формирования иммунного ответа организма. Клеточный иммунитет, опосредованный цитотоксическими Т-клетками CD8+ и NK-клетками, — наиболее важный компонент этого ответа. В крови обнаруживаются атипичные, характерные для этого заболевания лимфоциты — EBV-специфические цитотоксические Т-клетки CD8+ (в большом количестве), но также есть NK-клетки CD16+. Реактивная пролиферация Т-клеток сконцентрирована в лимфоидной ткани, что приводит к лимфаденопатии и спленомегалии.
В начале инфекции вырабатываются антитела IgM к антигенам вирусного капсида, позже формируются антитела IgG, сохраняющиеся в организме всю жизнь. У инфицированных пациентов без предсуществующей патологии иммунной системы реакции гуморального и клеточного иммунитета разрушают вирус и уничтожают инфицированные В-клетки. Однако на протяжении всей жизни человека EBV персистирует в малой популяции покоящихся клеток, экспрессирующих EBNA-1 и LMP-2. Клетки данного пула могут подвергаться случайной реактивации и экспрессировать EBNA-2 и LMP-1, стимулируя пролиферацию лимфоцитов.
У индивидов с приобретенным дефицитом клеточного иммунитета (СПИД, трансплантация органов) подобная пролиферация может прогрессировать до развития В-клеточной лимфомы. EBV также вносит определенный вклад в возникновение лимфомы Беркитта, для которой характерна хромосомная транслокация t(8;14), приводящая к активации онкогена с-MYC, что является критическим онкогенным событием.
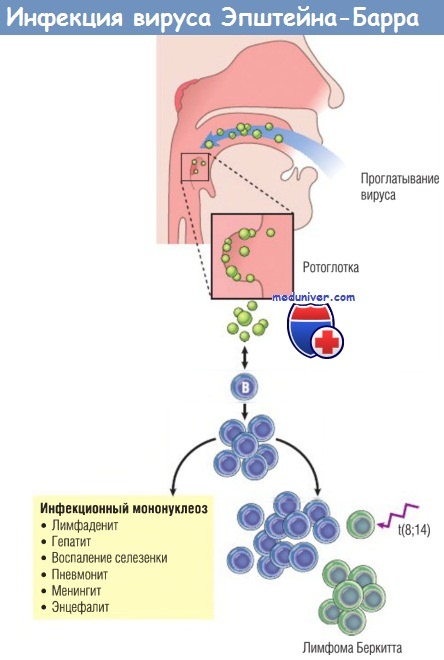
У людей с нормальной функцией иммунитета инфекция обычно протекает бессимптомно или приводит к развитию мононуклеоза.
В других случаях у людей без явных признаков иммунодефицита возникают EBV-положительные опухоли, которые обычно (но не всегда) происходят из В-клеток.
При дефиците клеточного иммунитета пролиферация инфицированных В-лимфоцитов может стать бесконтрольной, приводя к развитию В-клеточных новообразований.
Кроме того, наличие генетической сбалансированной хромосомной транслокации t(8;14) обусловливает В-клеточную трансформацию, что совместно с EBV приводит к развитию лимфомы Беркитта.
EBV также вовлечен в патогенез назофарингеальной карциномы, лимфомы Ходжкина и некоторых редких неходжкинских лимфом.
Морфология. Наибольшим изменениям подвергаются система кроветворения и лимфатическая система, включая лимфатические узлы, селезенку, печень, а также ЦНС и иногда другие органы. В периферической крови наблюдается абсолютный лимфоцитоз, более 60% лейкоцитов представлены лимфоцитами. Из них 5-80% — крупные атипичные лимфоциты (12-16 мкм в диаметре), характеризующиеся обильной цитоплазмой, содержащей множественные светлые вакуоли, овальное, закрученное или свернутое ядро и рассеянные в цитоплазме азурофильные гранулы. Эти атипичные лимфоциты, большинство из которых экспрессируют CD8, достаточно характерны, чтобы подтвердить диагноз.
Лимфатические узлы обычно изменены по всему телу, но преимущественно в заднешейной и паховой областях, подмышечной впадине, при этом они увеличены в размерах, но не спаяны между собой. При гистологическом исследовании наиболее поразительная особенность — расширение паракортикальных областей активированными Т-клетками (иммунобластами). Небольшая популяция EBV-инфицированных В-клеток экспрессирует EBNA-2, LMP-1 и другие гены, специфические для латентной инфекции, которые также могут быть найдены в паракортикальной зоне при использовании специфических антител. Иногда выявляют EBV-инфицированные клетки, схожие с клетками Рида-Штернберга (злокачественные клетки лимфомы Ходжкина).
Пролиферация Т-клеток иногда столь значительна, что бывает сложно отличить морфологически лимфоузел от злокачественной лимфомы. Схожие изменения часто наблюдаются в миндалинах и орофарингеальной лимфоидной ткани.
Селезенка увеличена в большинстве случаев и достигает 300-500 г. Обычно она мягкая и мясистая, с гиперемированной поверхностью на разрезе. Гистологические изменения аналогичны таковым в лимфоузлах — гиперплазия лимфоидных фолликулов и расширение синусоидов красной пульпы, в которых обнаруживается значительное количество активированных Т-лимфоцитов. Быстрое увеличение размеров селезенки и истончение ее капсулы может привести к разрыву селезенки.
В процесс в некоторой степени вовлекается и печень, хотя гепатомегалия обычно весьма умеренная. При гистологическом исследовании выявляются атипичные лимфоциты в портальных трактах и синусоидах, могут присутствовать рассеянные, изолированные атипичные лимфоциты и очаги некроза печеночной паренхимы. Такая гистологическая картина схожа с картиной других вирусных гепатитов.
Клинические признаки. Инфекционный мононуклеоз классически проявляется лихорадкой, ангиной, лимфаденитом и другими симптомами, упомянутыми ранее. Однако возможно атипичное течение с разнообразной клинической симптоматикой, имеющей сходство с клиникой лейкемии или лимфомы; лихорадки неизвестного генеза без значительной лимфаденопатии или других местных признаков; гепатита, напоминающего один из вирусных гепатитов; лихорадки и сыпи, напоминающей краснуху. Диагноз ставят при наличии следующих признаков (по увеличению специфичности):
(1) лимфоцитоза с характерными атипичными лимфоцитами в периферической крови;
(2) положительной реакции на гетерофильные антитела (моноспот-тест);
(3) специфических антител к EBV-антигену (вирусного капсидного антигена, ранних антигенов или EBNA).
У большинства пациентов инфекционный мононуклеоз разрешается в течение 4-6 нед, но иногда длится дольше. Обычно наблюдаются одно или несколько осложнений. Возможно, наиболее распространенным является дисфункция печени с желтухой, повышенным уровнем печеночных ферментов, нарушением аппетита и печеночной недостаточностью (редко). Другие осложнения связаны с патологией нервной системы, почек, костного мозга, легких, глаз, сердца и селезенки. Разрыв селезенки может произойти даже при незначительной травме, что приведет к кровотечению, возможно фатальному.
Более серьезный исход заболевания — В-клеточная лимфома — наблюдается у пациентов с иммунодефицитом, например при СПИДе или после иммуносупрессивной терапии (в частноти, у реципиентов после трансплантации костного мозга или органов). EBV также вызывает другую форму лимфомы — лимфому Беркитта, особенно в определенных географических областях.
Тяжелые последствия также наблюдаются у больных, страдающих лимфопролиферативным синдромом, сцепленным с Х-хромосомой, также известным как болезнь Дункана, — поражением, ассоциированным с дефектом гена SH2D1A, который первично экспрессируется на цитотоксических Т-клетках и NK-клетках. Белок SH2D1A (также называемый SAP) принимает участие в реализации пути, необходимого для эффективного клеточного ответа на EBV-инфицированные клетки. Пациенты зачастую здоровы, пока не развивается острая EBV-инфекция, обычно в пубертатном периоде. Нарушение контроля инфекции, вызванной EBV, ведет к хроническому инфекционному мононуклеозу, агаммаглобулинемии и В-клеточной лимфоме; каждое из заболеваний является фатальным для приблизительно 30% пациентов.
- Рекомендуем ознакомиться со следующей статьей "Механизмы поражения стафилококком"
Оглавление темы "Патогенез инфекций":- Механизмы развития лихорадки Западного Нила (патогенез)
- Механизмы развития вирусных геморрагических лихорадок
- Механизмы поражения вирусом простого герпеса
- Механизмы поражения вирусом ветряной оспы (varicella zoster)
- Механизмы поражения цитомегаловирусом (CMV)
- Механизмы поражения вирусом гепатита В (HBV)
- Механизмы поражения вирусом Эпштейна-Барра (EBV)
- Механизмы поражения стафилококком
- Механизмы поражения стрептококком (стрептококковая инфекция)
- Механизмы развития дифтерии (патогенез)

