Клиника свинки (паротита). Диагностика свинки (паротита)
В инфекционный процесс могут вовлекаться половые железы с развитием орхита и поджелудочная железа, что приводит к панкреатиту. В большинстве случаев при эпидемическом паротите наблюдаются комбинированные поражения железистых органов и центральной нервной системы. Случаи увеличения околоушных желез у детей чаще сочетаются с явлениями серозного менингита, а у взрослых мужчин или женщин - с орхитом или бартолинитом.
Различают следующие клинические формы эпидемического паротита: железистую (изолированное поражение железистых органов), нервную (изолированное поражение центральной нервной системы), комбинированную (поражение железистых органов и центральной нервной системы). Чаще из железистых органов поражаются слюнные железы.
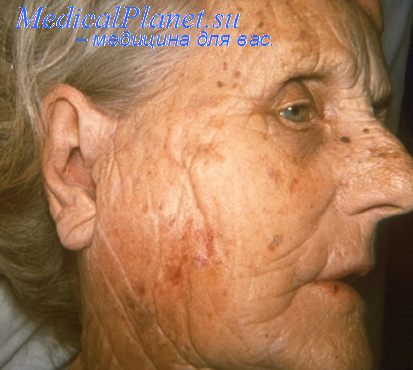
Наиболее характерными симптомами эпидемического паротита являются боль, набухание и уплотнение одной или двух околоушных желез. Описаны случаи последовательного поражения обеих околоушных желез. Случаи заболевания эпидемическим паротитом в стертой и инаппарантно протекающих формах нуждаются в лабораторном подтверждении. Длительность вирусологических исследований - не менее 7-8 дней.
Диагноз подтверждается при наличии четырехкратного прироста антител во второй сыворотке крови. В целях диагностики может применяться кожная аллергическая проба. Реакция читается через 24 и 48 ч после внутрикожного введения аллергена в дозе 0,1 мл. Полной корреляции между результатами кожной реакции и состоянием иммунитета нет.
Профилактика и мероприятия по борьбе с эпидемическим паротитом
Заключительная дезинфекция из-за малой устойчивости вируса к воздействию факторов внешней среды не проводится. Единственной эффективной мерой борьбы с эпидемическим паротитом является вакцинопрофилактика. При проведении плановой вакцинопрофилактики эпидемического паротита эффективность этого мероприятия целиком и полностью зависит от охвата прививками восприимчивого к этой инфекции населения.
Плановая вакцинация восприимчивого к эпидемическому паротиту детского населения при охвате прививками не менее 90% контингента приводит к существенному снижению заболеваемости, уменьшению очаговости и резкому сокращению существования очагов, удлинению интервалов между периодическими подъемами заболеваемасти.
При заносах эпидемического паротита в детские дошкольные учреждения с иммунной прослойкой, равной 90% и более, в 77,3% случаев формируются очаги с одним случаем заболевания, а очаги с 4-6 случаями вообще не регистрируются. При этом длительность существования очага сохраняется до 30 дней по сравнению с 3-5 мес в довакцинальный период.
Отмечается высокая эпидемиологическая эффективность применения живой вакцины против эпидемического паротита в детских дошкольных учреждениях по эпидемическим показаниям в очагах этой инфекции. Для окончательного суждения об эффективности плановой иммунизации против паротита и ее влияния на эпидемический процесс этой инфекции требуется время.
Эпидемиологический надзор за эпидемическим паротитом находится до настоящего времени в стадии научной разработки и представляет существенные трудности для практического здравоохранения в силу очень широкого распространения стертых и инаппарантно протекающих случаев заболевания, клинический диагноз которых требует лабораторного подтверждения.
- Читать далее "Краснуха. Источник и механизм передачи краснухи"
Оглавление темы "Эпидемиология кори. Паротит":1. Источник кори. Механизм передачи кори
2. Иммунитет к кори. Эпидемический процесс кори
3. Клиника кори. Диагностика кори
4. Профилактика кори. Вакцинация против кори
5. Этапы борьбы с корью. Эпидемиологический надзор за корью
6. Эпидемиология ветряной оспы. Клиника и диагностика вентрянки
7. Эпидемический паротит. Источник эпидемического паротита
8. Восприимчивость к свинке (паротиту). Эпидемиология свинки (паротита)
9. Клиника свинки (паротита). Диагностика свинки (паротита)
10. Краснуха. Источник и механизм передачи краснухи

