Транскраниальное УЗИ у постели больного (на месте, point-of-care)
Оглавление:- Анатомия
- Интерпретация изображения
- Нюансы
- Клинические примеры
- Контрольные вопросы
- Список литературы и сокращений
Ключевые моменты:
• С помощью двухмерного УЗИ через транскраниальные окна могут быть обнаружены грубые анатомические аномалии головного мозга, включающие масс-эффект и смещение срединных структур.
• Транскраниальная допплерография у постели больного может быть использована для расчета изменений кровотока на фоне повышенного внутричерепного давления.
• Смещение срединных структур может быть определено билатеральным измерением расстояния между наружной поверхностью височной кости и III желудочком.
Неврологическая оценка пациентов с заторможенным сознанием часто ограничивается оценкой зрачков, рефлексов ствола мозга, общей двигательной функции и вербальных реакций. Дополнительные исследования часто требуют проведения пациентам КТ, МРТ или выполнения инвазивных процедур, таких как измерение ВЧД, которые являются дорогостоящими, потенциально опасными, а также часто невыполнимыми у пациентов в критическом состоянии. Из-за этих ограничений многие медицинские работники начали использовать транскраниальную допплерографию (ТКД) для обследования у постели больного.
ТКД применяется в медицинской практике с 1982 г. Тонкая височная кость служит акустическим окном для неинвазивного определения скорости внутричерепного кровотока с помощью цветного и импульсно-волнового допплеровского (ИВД) картирования. ИВД также используется для периодического контроля за развитием остановки мозгового кровообращения и смерти мозга, для оценки срединных структур мозга и ВЧД.
Наиболее распространенным применением ТКД у постели больного является определение смещения срединных структур, высокого ВЧД и остановки мозгового кровообращения. Полный список применения ТКД перечислен в табл. 1.

1. Смещение срединных структур. Смещение срединных структур обычно вторично к масс-эффекту, однако часто опасно для жизни и требует ранней постановки диагноза для предупреждения необратимых повреждений. Использование ультразвука для измерения смещения срединных структур было впервые описано в 1996 г.. Измерение смещения срединных структур под контролем УЗИ хорошо коррелирует с измерениями на КТ, а также с неблагоприятными исходами от смещения срединных структур, вызванными ишемическим инсультом, кровоизлиянием (субдуральным, эпидуральным, субарахноидальным), а также черепно-мозговой травмой.
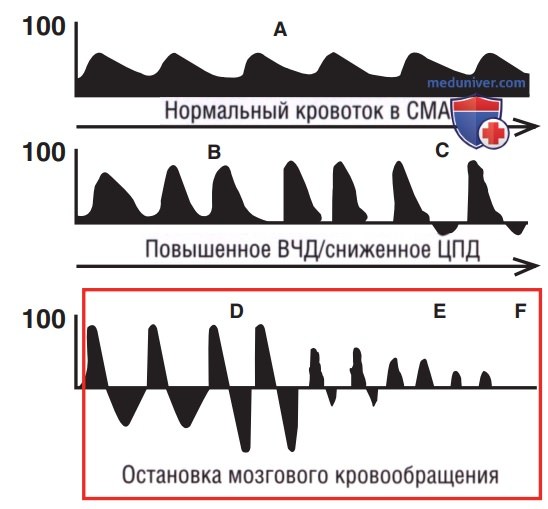
2. Высокое внутричерепное давление и остановка мозгового кровообращения. По мере увеличения ВЧД и снижения церебрального перфузионного давления интракраниальный кровоток нарушается. Была описана корреляция между повышением ВЧД и понижением диастолической скорости внутричерепного кровотока: диастолический поток изначально снижен, а с увеличением ВЧД поток меняется на обратный. Длительное повышение ВЧД приводит к ишемии мозга, остановке мозгового кровообращения и, в конечном счете, смерти мозга. ТКД может быть использована для определения высокого ВЧД и служить ориентиром для принятия решения о непрерывном инвазивном мониторинге ВЧД.
3. Расширенная транскраниальная допплерография. Практическое применение расширенной ТКД у постели больного включает оценку вазоспазма и внутричерепных стенозов, но эти методы требуют значительной дополнительной подготовки. Ишемические инсульты обычно показывают окклюзию определенного сосуда с сохранением кровотока в другом месте. Микроэмболии при транзиторных ишемических атаках (ТИА) показывают транзиторное увеличение сосудистой скорости, которое возвращается к исходному уровню, но эффективность ТКД У пациентов с ТИА ограничена, поскольку требуется непрерывный мониторинг.
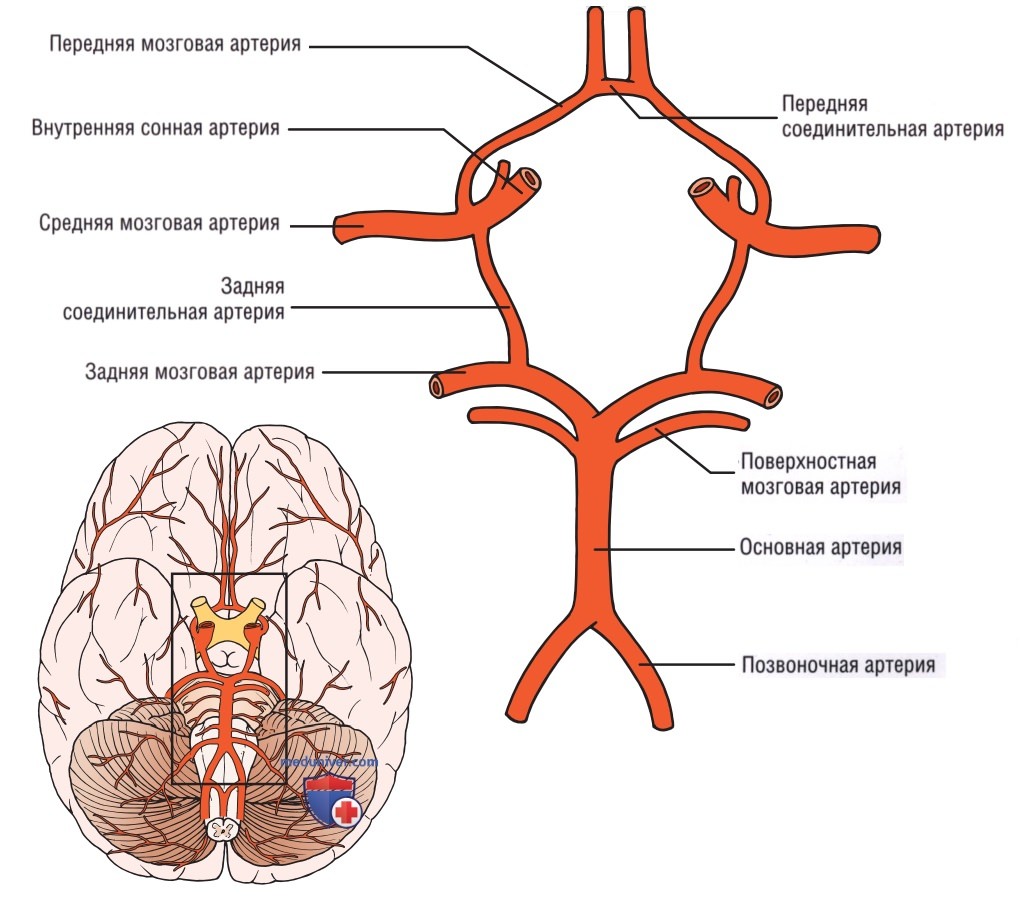
а) Анатомия. Для ТКД у постели больного используют тонкую височную кость в качестве окна для исследования внутричерепных структур. III желудочек визуализируют между двумя полушариями мозга и по нему определяют срединную линию. Виллизиев круг состоит из парных передних мозговых и задних мозговых артерий, задних соединительных и передней соединительной артерий (рис. 1). Хотя парные средние мозговые артерии (СМА) не являются частью Виллизиева круга, они кровоснабжают большую часть полушарий головного мозга и являются предметом исследования данной главы.
б) Регистрация изображения. Пациента укладывают в положении лежа на спине с поднятым изголовьем кровати под углом 30°. Для сканирования используют фазированный датчик (1—5 МГц) и выбирают предустановку транскраниального исследования. Можно использовать кардиальную предустановку, но маркер ориентации экрана будет находиться справа, и основные вычисления, такие как индекс пульсации (ИП), будут недоступны.
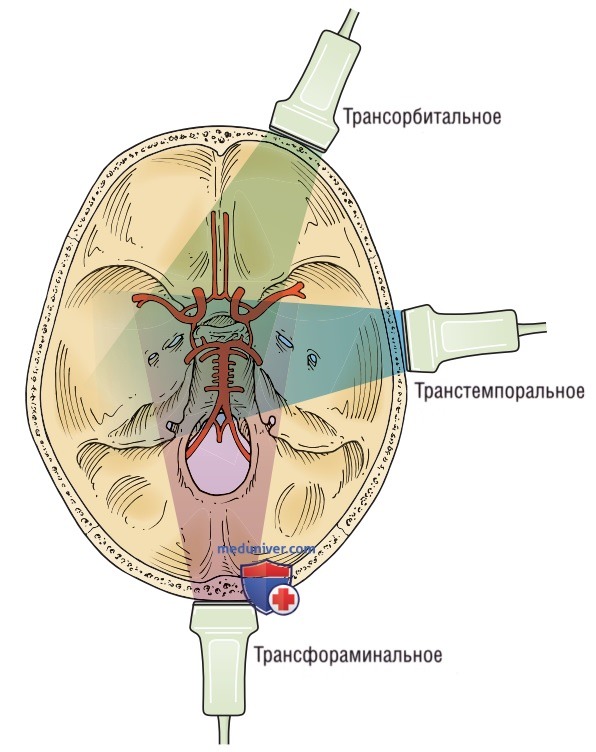
Для ТКД могут быть использованы три транскраниальных окна: трансорбитальное, транстемпоральное и трансфораминальное (рис. 2). Прикроватная фокусированная ТКД при базовом исследовании использует транстемпоральное окно.
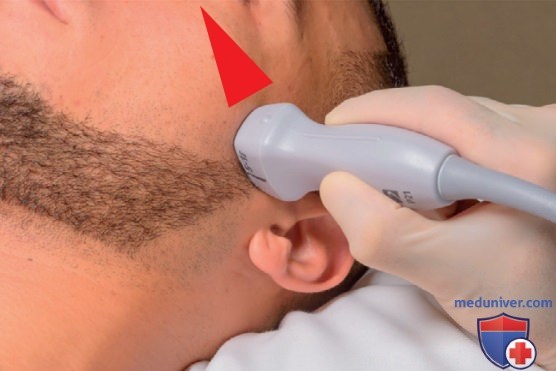
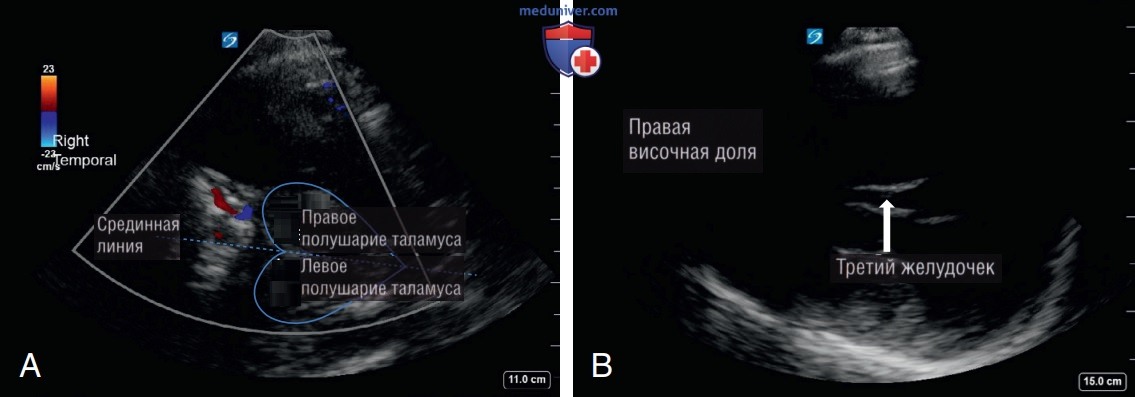
Для поиска транстемпорального окна надо установить датчик на височную кость на уровне глаза, немного кпереди от уха. Маркер ориентации датчика должен быть направлен вперед при сканировании правого или левого транстемпорального окна. Эта ориентация будет поддерживать левую сторону экрана как переднюю (рис. 3). Первыми сонографическими ориентирами являются гипоэхогенные, двусторонние зрительные бугры в форме сердца или ножки мозга (рис. 4) либо III желудочек (рис. 4). III желудочек отличается эхогенными стенками и анэхогенным, заполненным жидкостью центром. Данные структуры в большинстве случаев определяются на глубине от 6 до 8 см.
Для определения мозгового кровообращения используется цветовое допплеровское картирование кровотока. Индикация цветового картирования расположена на экране рядом с ближним полем ультразуковой картинки. Установка низкого потока (примерно 20 см/с) определит СМА в ближнем поле, а красный цвет будет означать приток крови к датчику (рис. 5).
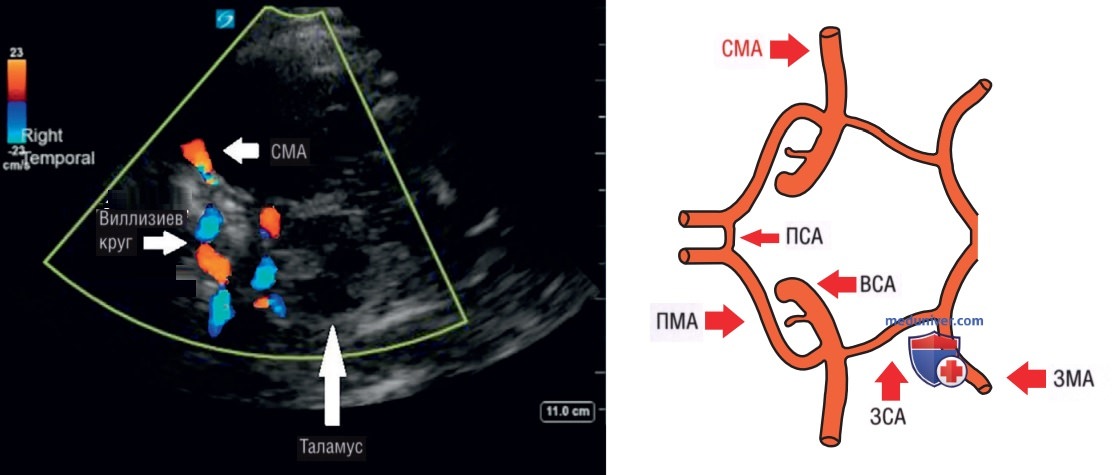
После верификации СМА используется ИВД для измерения скорости кровотока. Датчик в режиме ИВД показывает СМА красным сигналом кровотока. По умолчанию спектральные допплеровские сигналы, расположенные выше базовой линии, показывают потоки, направленные к датчику, а сигналы ниже базовой линии — потоки от датчика. Для наиболее точного измерения скоростей кровотока ультразвуковой луч должен быть выровнен как можно параллельнее направлению потока, а коррекция угла может быть использована для повышения точности измерений скорости.
1. Смещение срединных структур. Наличие или отсутствие смещения срединных структур может быть установлено при использовании двухмерного транстемпорального сканирования III желудочка. Общепринятой методикой является измерение расстояния от поверхности височной кости до ипсилатеральной боковой стенки III желудочка (расстояние А), затем нужно выполнить такое же измерение на контралатеральной стороне (расстояние В). В норме расстояние А равняется расстоянию В, но при смещении срединных структур одна сторона будет больше, чем другая (рис. 6). Следующее равенство используется для расчета смещения срединных структур:
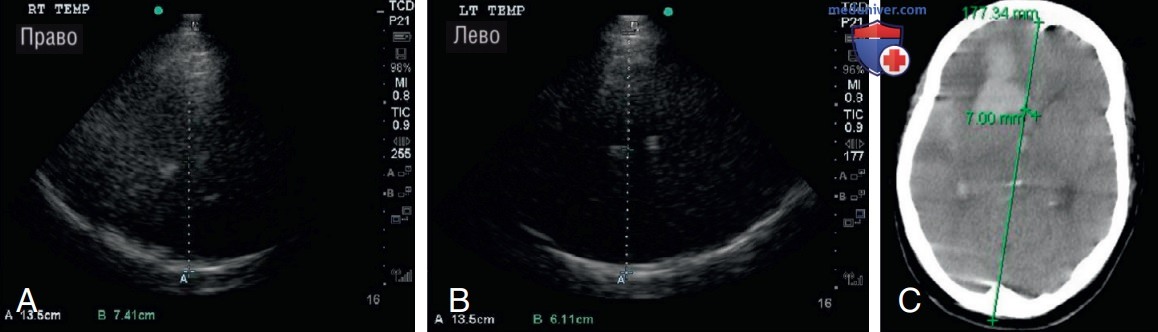
Смещение срединных структур = (расстояние А - расстояние В)/2.
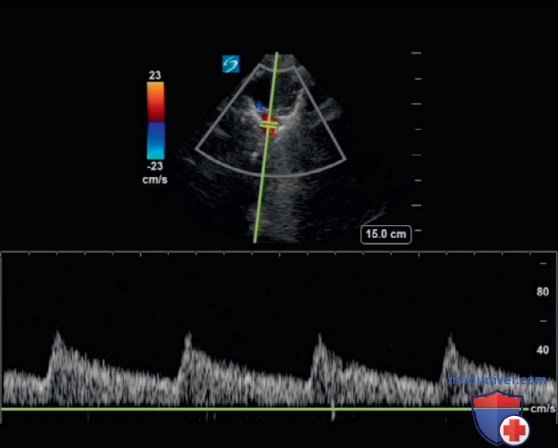
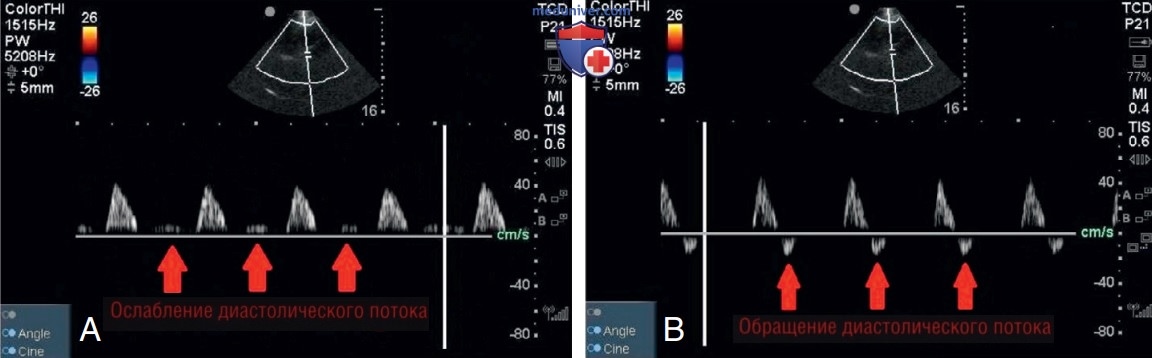
2. Внутричерепное давление и остановка мозгового кровообращения. ТКД выявляет изменения в скорости кровотока из-за изменений сосудистого сопротивления, связанных с повышением ВЧД. В норме скорость кровотока СМА показывает крутой систолический подъем с постепенным замедлением во время диастолы (рис. 7). Повышенное ВЧД вызывает внешнее сдавление сосудов головного мозга, приводя к повышеннию сопротивления потоку. Повышенное сопротивление потоку вызывает характерное изменение спектральной допплеровской трассировки: скорость СМА имеет крутой восходящий ход, увеличивается во время систолы и уменьшается или снижается во время диастолы. Когда ВЧД серьезно повышено, диастолический поток может равняться нулю или быть обратным (рис. 8).
Существуют различные методы количественной оценки разницы между увеличенной пиковой систолической скоростью (ПСС) и сниженной диастолической из-за увеличения ВЧД. Наиболее часто используемым методом является индекс пульсации (ИП), который равен разнице между ПСС и конечной диастолической скоростью (КДС), деленной на среднюю скорость (СС):
ИП = (ПСС - КДС)/СС.
Спектральная допплерографическая форма сигнала используется для вычисления ИП, а некоторые аппараты могут рассчитывать ИП как часть предустановки ТКД. По мере увеличения разницы между ПСС и КДС будет увеличиваться и ИП. Таким образом, более высокие значения ИП могут быть связаны с более высокими значениями ВЧД и последовательно отклонены. Несмотря на то что значения ИП полностью не коррелируют со значениями ВЧД, установлено, что значение ИП более 2 является патологией, которому соответствует ВЧД более 20 мм рт.ст..
Периодические измерения ТКД необходимы для диагностики остановки мозгового кровообращения и смерти мозга. Стадии прогрессирования остановки мозгового кровообращения представлены на рис. 9. Поскольку отсутствие потока может быть вызвано плохой или неадекватной настройкой допплеровского исследования, следует быть осторожным при диагностике полной остановки мозгового кровообращения, если только серийные изображения не показали прогрессирующего ухудшения, соответствующего клинической картине.
• Угол инсонации между ультразвуковым лучом и направлением потока может повлиять на измерение скорости кровотока при спектральной допплерографии. Угол инсонации <15° идеален для того, чтобы избежать недооценки скоростей. Большинство ультразвуковых машин включают функцию коррекции угла, которую нужно использовать для максимальной точности измерений скорости, хотя некоторые ультразвуковые общества советуют не использовать функцию коррекции угла.
• Цель-ориентированная ТКД у постели больного через транстемпоральное окно может помочь определить такие диагнозы, как смещение срединных структур или повышенное ВЧД. Хотя для исключения патологии необходима комплексная ТКД с оценкой всех сосудов головного мозга (передней мозговой артерии, задней мозговой артерии, позвоночной и основной артерий), с использованием всех трех окон ТКД (транстемпорального, трансорбитального и трансфораминального).
• Снижение диастолической скорости, нулевой диастолический поток и реверсирование диастолического потока на ИВД свидетельствуют о повышенном ВЧД.
• ИП количественно определяет разницу между повышенной пиковой систолической скоростью и сниженной диастолической скоростью с помощью ИВД у пациентов с повышенным ВЧД.
• Хотя высокие значения ИП соответствуют высоким значениям ВЧД, погрешность ИП как заменителя при ВЧД показала широкие доверительные интервалы, и установка инвазивного монитора ВЧД остается «золотым стандартом» для пациентов с повышенным ВЧД.
- Описание клинического случая. 75-летняя женщина поступила в отделение реанимации с головной болью и нарушением уровня сознания. При физикальном обследовании была отмечена левосторонняя гемиплегия. КТ головного мозга выявила диффузное субарахноидальное кровоизлияние из аневризмы правой средней мозговой артерии СМА. В результате у нее наблюдалось постепенное ухудшение неврологического статуса с развитием масс-эффекта вследствие кровоизлияния. Была выполнена ТКД у постели больного.
- Результаты УЗИ. Для оценки смещения средней линии были получены транстемпоральные изображения III желудочка. Расстояния от боковых стенок III желудочка до обеих наружных височных костей измеряли билатерально (рис. 10). У нее было выявлено смещение срединных структур (ССС) на 6,5 мм, которое рассчитывалось по формуле:
ССС = (расстояние А - расстояние В)/2.
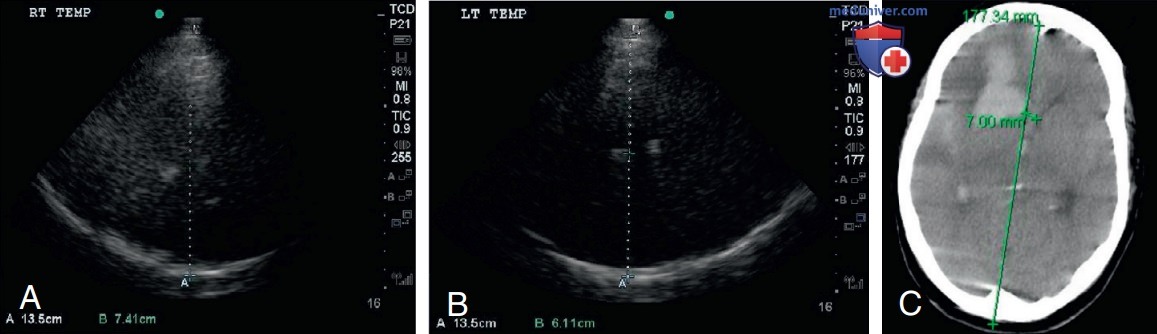
Экстренная повторная КТ головного мозга подтвердила смещение срединных структур влево на 7 мм (рис. 10).
- Итоги и заключение. Нейрохирурги доставили пациента в операционную для удаления гематомы и декомпрессионной трепанации черепа. После проведения длительного курса в отделении анестезиологии и реанимации (ОАР) она была экстубирована и после восстановления сознания переведена в неврологическое отделение.
Специалисты могут определить смещение срединных структур количественно после измерения разницы расстояний от боковых стенок III желудочка до наружных поверхностей височных костей.
е) Случай 2:
- Описание клинического случая. 80-летний мужчина упал с лестницы. Он получал двойную антитромбоцитарную терапию [аспирин и клопидо-грел) после стентирования сердца. При физикальном обследовании у него был низкий уровень сознания (3 балла по шкале комы Глазго), зрачки малоподвижные размером 3 мм. КТ головного мозга выявила диффузное субарахноидальное кровоизлияние, и ему был поставлен диагноз «закрытая черепно-мозговая травма». Была выполнена ТКД у постели больного.
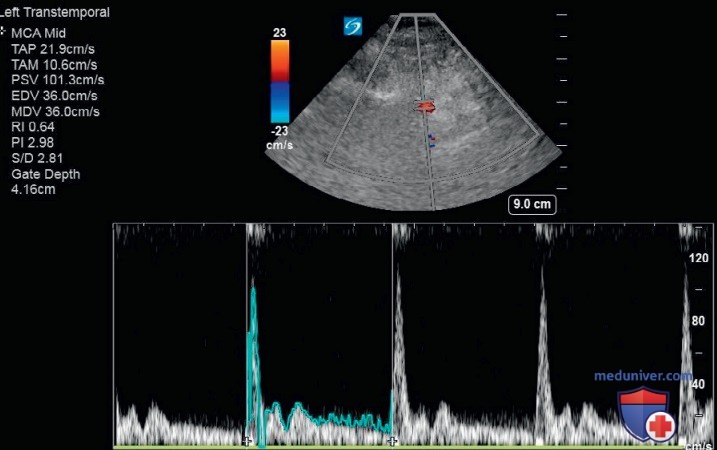
- Результаты УЗИ. Транстемпоральные сечения получены для определения ВЧД. Цветовое допплеровское картирование кровотока впервые было использовано для определения СМА, а ИВД — при изучении кровотока СМА. Были отмечены сильное ослабление диастолического давления (рис. 11) и ИП до 2,98, оба были связаны с повышением ВЧД.
- Итоги и заключение. На основе ТКД у постели больного было проведено наружное дренирование желудочков для эффективного оттока спинномозговой жидкости и измерения ВЧД. Дополнительно пациенту провели осмотическую терапию гипертоническим раствором натрия хлорида с маннитолом и оптимизировали респираторную терапию для снижения ВЧД. К сожалению, у пациента был неблагоприятный неврологический прогноз, и по желанию его семьи обеспечение жизнедеятельности было прекращено.
ВЧД может быть оценена с помощью ИВД кровотока СМА. Признаки повышенного ВЧД включают снижение диастолического давления, обратный кровоток и повышение ИП. Результаты ТКД могут служить основанием для принятия решений об установке мониторов ВЧД и лечения повышенного ВЧД.
ж) Случай 3:
- Описание клинического случая. У 60-летнего мужчины с аневризмой передней соединительной артерии была предпринята попытка закрытия просвета аневризмы сосуда при помощи введения микроспирали. Однако во время процедуры у пациента произошел разрыв аневризмы, который привел к диффузному субарахноидальному кровоизлиянию. Юридический статус пациента был «не реанимировать». Впоследствии у него расширились зрачки и появились гемодинамические нарушения с синдромом Кушинга. Была проведена ТКД у постели больного.
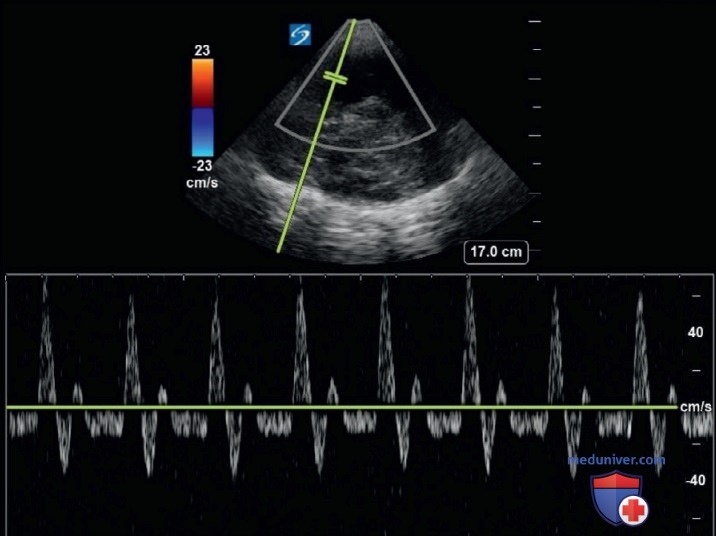
- Результаты УЗИ. Транстемпоральное исследование было сделано для оценки остановки мозгового кровообращения. СМА была определена с помощью цветового допплеровского картирования кровотока. Виден поток красного цвета по направлению датчика, но также виден выраженный обратный поток синего цвета. ИВД СМА подтвердила обратный кровоток (рис. 12). Периодическая фокусированная ТКД у постели больного продемонстрировала признаки прогрессирования нарушений, вплоть до смерти мозга.
- Итоги и заключение. КТ-ангиография головного мозга подтвердила остановку мозгового кровообращения. Клиническая смерть мозга была подтверждена тестом апноэ. Учитывая плохой прогноз пациента, его семья решила прекратить лечение.
Периодические оценки кровотока СМА с помощью ИВД отражают прогрессирование нарушений от остановки мозгового кровообращения до смерти мозга. Большинство рекомендаций не принимает исследования ТКД в диагностике смерти мозга, но эти исследования могут помочь провести рациональный расчет времени полноценного тестирования смерти мозга.
1. Что из нижеперечисленного не является показанием для транскраниальной допплерографии у постели больного на месте оказания медицинской помощи?
A. Транзиторные ишемические атаки.
Б. Смещение срединных структур.
B. Повышенное ВЧД.
Г. Остановка мозгового кровообращения.
Ответ: А. Смещение срединных структур, увеличение ВЧД и остановка мозгового кровообращения являются общепринятыми показаниями к применению ТКД у постели больного. Микроэмболии, вызванные транзиторными ишемическими атаками, требуют продолжения проведения ТКД как минимум в течение 1 ч, что практически невозможно среди специалистов, использующих УЗИ на месте оказания медицинской помощи.
2. Что из нижеперечисленного не вызывает снижения скорости мозгового артериального кровотока при ТКД?
A. Гипоксия.
Б. Гиперкапния.
B. Сосудистый спазм.
Г. Сниженный минутный сердечный выброс.
Ответ: В. Сосудистый спазм — единственная перечисленная патология, которая увеличивает скорость мозгового артериального кровотока из-за сужения диаметра сосуда. Сниженный минутный сердечный выброс, гипоксия или гиперкапния приводят к снижению скорости мозгового артериального кровотока вследствие различных патофизиологических процессов.
3. Все нижеперечисленное является подтверждением повышения внутричерепного давления вследствие ИВД СМА, КРОМЕ:
A. Реверсирование диастолического потока. Обратный диастолический кровоток.
Б. Снижение диастолического давления.
B. Крутой систолический подъем, постепенное замедление диастолического потока.
Г. Двухфазный, или осциллирующий, поток А.
Ответ: В. Крутой систолический подъем с постепенным замедлением диастолического потока является нормальной импульсно-волновой допплеровской ультразвуковой картиной СМА. Снижение диастолического давления, реверсирование диастолического потока и двухфазный/осциллирующий поток — все это свидетельствует о повышенном ВЧД (см. рис. 9).
4. Какой цвет должен ожидать увидеть медицинский работник в ипсилатеральной СМА во время использования цветового допплеровского картирования кровотока при изучении СМА через височное окно?
A. Синий.
Б. Красный.
B. Красный и синий (смешанные).
Г. Цвет отсутствует.
Ответ: Б. Аналогично другим режимам цветового допплеровского картирования кровотока, поток по направлению датчика будет красный, в то время как обратный поток будет синий (акроним СНКВ: синий — назад, красный — вперед) при использовании определенной карты цветов. Так как поток крови будет образовывать Виллизиев круг, затем проходить по направлению датчика в СМА, специалисты должны ожидать увидеть красный сигнал цветового допплеровского картирования кровотока.
5. У пациента с травматическим субдуральным кровоизлиянием отмечается смещение срединных структур на ТКД. Если расстояние от ипсилатеральной стороны височной кости до срединной линии 7 см, а расстояние от контралатеральной стороны височной кости до срединной линии 6 см, тогда расчетное смещение срединных структур:
A. 1 см к ипсилатеральной стороне височной кости.
Б. 1 см к контралатеральной стороне височной кости.
B. 0,5 см к ипсилатеральной стороне височной кости.
Г. 0,5 см к контралатеральной стороне височной кости.
Ответ: Г. Используйте следующую формулу для вычисления ССС:
ССС = (расстояние А - расстояние В)/2.
Расстояние А = 7 см (ипсилатеральное измерение).
Расстояние В = 6 см (контралатеральное измерение).
ССС = (7 - 6 см)/2 = 1 см/2 = 0,5 см = 5 мм.
Направление смещения может быть выявлено по определению, какое полушарие мозга больше. В таком случае ипсилатеральное измерение больше, что означает расширение ипсилатерального полушария мозга и сдавление контралатеральной стороны височной кости.
6. Какой ультразвуковой режим наиболее часто используется для измерения скорости кровотока средней мозговой артерии?
A. Только цветовое допплеровское картирование кровотока.
Б. Цветовое допплеровское картирование кровотока с ПВД.
B. Цветовое допплеровское картирование кровотока с ИВД.
Г. Цветовое допплеровское картирование кровотока с тканевой допплерографией.
Ответ: В. Первоначально СМА должна быть определена с помощью цветового допплеровского картирования кровотока, который является единственным методом верификации СМА. После определения СМА скорость кровотока может быть измерена с помощью спектральной допплерографии. Предпочтительно использование ИВД, чем ПВД, потому что ИВД может измерять скорость кровотока на заданной глубине. Для получения наиболее точного измерения угол контрольного объема должен быть расположен насколько возможно параллельно кровотоку СМА. Если СМА имеет извилистый кровоток, то должна быть сделана угловая коррекция ИВД.
- Рекомендуем ознакомиться далее "УЗИ кожи и мягких тканей у постели больного (на месте, point-of-care)"
Редактор: Искандер Милевски. Дата публикации: 12.2.2024

