Миелоидные опухоли. Острый миелобластный лейкоз.
Миелоидные опухоли происходят от стволовых элементов гемопоэза и обычно дают начало моноклональным пролифератам, которые могут полностью замещать клетки нормального костного мозга. Выделяют три основные группы миелоидных новообразований. Острые миелобластные лейкозы характеризуются блокадой дифференцировки ранних миелоидных элементов. В результате в костном мозге накапливаются незрелые миелобласты, которые вытесняют его нормальные клетки и нередко проникают в кровоток. Хронические миелопролиферативные заболевания отличаются тем, что опухолевый клон сохраняет способность претерпевать терминальную дифференцировку, но при этом обретает склонность к избыточному или нерегулируемому росту. Как правило, в периферической крови отмечается повышенное количество одного или нескольких видов форменных элементов: эритроцитов, тромбоцитов и/или гранулоцитов. При миелодиспластических синдромах терминальная дифференцировка все же происходит, но является неупорядоченной и неэффективной. Поэтому обнаруживаются дисплазированные миелоидные клетки-предшественники и цитопения периферической крови того или иного вида.
Несмотря на то что вышеуказанные три группы имеют большое значение в диагностике миелоидных новообразований, различия между ними бывают незначительными. И миелодиспластические синдромы, и миелопролиферативные заболевания часто трансформируются в заболевание, идентичное острому миел областному лейкозу, а некоторые пациенты страдают заболеванием с признаками обоих форм.
Острый миелобластный лейкоз
Острый миелобластный лейкоз (син. острая миелобластическая лейкемия) поражает взрослых лиц, достигших в среднем 50 лет. Симптоматика этого чрезвычайно неоднородного заболевания напоминает признаки лимфобластного лейкоза и обычно связана с недостаточностью костного мозга, замешенного лейкозными клетками. При первичном распознавании болезни, как правило, отмечаются утомляемость, бледность кожи, кровоточивость, инфекционные осложнения. Спленомегалия и лимфаденопатия выражены меньше, нежели при лимфобластном лейкозе. Изредка заболевание проявляется в виде отдельного опухолевого узла (син. гранулоцитарная саркома). И диагностика, и классификации острого миел областного лейкоза основаны на одновременном учете данных морфологического, гистохимического и иммунофенотипического исследования опухолевых клеток и данных об их кариотипе.
Под микроскопом во многих случаях миелобласты можно идентифицировать с помощью окраски по Райту—Гимзе (Гимзе). Ядра бластов заполнены нежным хроматином, содержат 3—5 ядрышек, а в цитоплазме определяются мелкие азурофильные гранулы и иногда, чаще всего при промиелоцитарной форме, оксифильные палочки Ауэра, которые служат диагностическим маркером для опухолевых миелобластов. В большинстве случаев острого миелобластного лейкоза, о которых речь пойдет ниже, опухолевые клетки экспрессируют такие миелоидные маркеры, как CD 13, CD 14, CD 15 или CD64. Предшественники миелоидных клеток выявляются также с помощью CD33.
Поскольку острый миелобластный лейкоз варьирует и по преобладанию той или иной линии дифференцировки, и по степени зрелости опухолевых клеток, он, согласно франко-американо-британской (FAB) классификации, подразделяется на 8 классов.
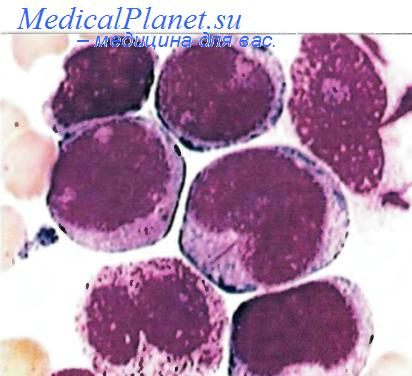
М0 (минимально дифференцированный) лейкоз характеризуется наличием бластов без отчетливых цитологических и цитохимических маркеров миелобластов, но с экспрессией антигенов миелоидной линии. На него приходится всего лишь 2—3 % всех случаев этой болезни.
Ml лейкоз (без дифференцировки опухолевых клеток) отличается преобладанием крайне незрелых миелобластов, содержащих цитоплазматические гранулы или палочки Ауэра. Этот класс составляет около 20 % всех наблюдений острого миелобластного лейкоза. У 10—15 % больных обнаруживается филадельфийская (Ph-) хромосома. Прогноз неблагоприятный.
М2 лейкоз (с дифференцировкой опухолевых клеток) — преобладают миелооласты и промиелоциты; часто встречаются палочки Ауэра. На этот класс приходится до 30 % наблюдений. Наличие транслокации с(8;21) указывает на благоприятный прогноз.
М3 острый и промиелоцитарный лейкоз сопровождается наличием гипергранулярных промиелоцитов, часто содержащих многочисленные мелкие азурофильные гранулы, а также клеток с двухдольчатыми ядрами и множественными игольчатыми палочками Ауэра. Этот класс занимает 5—10 % наблюдений острого мие-лобластного лейкоза. При нем часто встречаются ДВС-синдром (диссеминированное внутрисосуди-стое свертывание крови) и транслокация t(15;17). Заболевание поддастся лечению ретиноевой кислотой.
М4 острый миеломоноцитарный лейкоз. Определяется миелоцитарный и моноцитарный характер дифференцировки опухолевых клеток. Миелоилныс элементы напоминают класс М2. В периферической крови обнаруживается моноцитоз. На этот класс падает 20—30 % наблюдений. Наличие хромосомных аберраций invl6 или del (II 6q) указывает на хороший прогноз.
М5 острый моноцитарный лейкоз сопровождается преобладанием пероксидазонегативных и эстеразопозитивных монобластов, а также промоноцитов. Отмечаются явления эритрофагоцитоза. Заболевание составляет около 10 % случаев в группе острого миелобластного лейкоза. Поражаются дети и молодые взрослые лица. В лейкозную инфильтрацию часто вовлекаются десны. Возникает аберрация Щ23.
М6 острый эритролейкоз. Преобладают причудливые многоядерные мегалобластоидные эритробласты, встречаются миелобласты. Заболевание составляет лишь 5 % наблюдений, поражаются взрослые лица. Лейкозная инфильтрация встречается редко.
М7 острый мегакариоцитарный лейкоз характеризуется преобладанием бластов мегакариоцитарной линии. Клетки реагируют с антитромбоцитарными антителами. В костном мозге возникает миелофиброз или повышенная выработка ретикулина.
- Вернуться в оглавление раздела "Онкология."
Оглавление темы "Опухоли лимфатической системы.":1. Лимфоидные новообразования человека.
2. Лимфобластные лейкозы. Лимфомы.
3. Лимфома из малых лимфоцитов и хронический лимфоцитарный лейкоз. Фолликулярная лимфома.
4. Мантийно-клеточная лимфома. Диффузная лимфома из больших В-клеток.
5. Лимфома Беркитта. Плазмоцитарные дискразии и множественная миелома.
6. Локализованная плазмоцитома. Лимфоплазмоцитарная лимфома. Болезнь тяжелых цепей. Моноклональная гаммапатия.
7. Лимфома Ходжкина. Характеристика лимфом Ходжкина.
8. Нодулярный склероз. Смешанно-клеточная форма болезни Ходжкина. Лимфоцитарное истощение.
9. Экстрамодальная лимфома. Волосато-клеточный лейкоз. Грибовидный микоз и синдром Сезари. Посттимусная Т-клеточная лимфома.
10. Миелоидные опухоли. Острый миелобластный лейкоз.

