Острый панкреатит. Диагностика острого панкреатита.
В распознавании острого панкреатита рентгенологический метод имеет вспомогательное значение. Рентгенологические симптомы обусловлены, с одной стороны, морфологическими изменениями в поджелудочной железе (отек, воспаление, геморрагии и жировые некрозы), с другой — реакцией окружающих органов на диссеминацию жировых некрозов, воспаление брюшины и неизбежную при этом заболевании сильную боль. При рентгеноскопии можно обнаружить высокое положение диафрагмы и ограничение ее подвижности.
В синусах плевры, особенно слева, нередко определяется небольшой выпот (в плевральном экссудате, полученном цутем пункции, находят панкреатические ферменты). По данным В. М. Лащевкера (1979), в 1—2-е сутки заболевания выпот в плевре выявлялся редко, однако на 3—6-е сутки оп обнаружен у 87 из 604 больных (14,5%). У большинства больных жидкости в плевре немного, по у некоторых выпот настолько велик, что нетрудно принять заболевание за экссудативиый плеврит. Может встречаться также перикардиальпый выпот.
Из-за нарушения легочной вентиляции возникают дисковидные ателектазы и очаги пневмонии в основании легкого.
При рентгеноскопии и на рентгенограммах органов брюшной полости отмечаются признаки дискинезии желудка и кишечника. Они выражаются в парезе желудка, увеличении расстояния от желудка до поперечной ободочной кишки, внезапном «обрыве» изображения этой кишки из-за спазма, вздутии смежных отделов толстой кишки и отдельных петель тощей кишки. Иногда можно заметить вздутую петлю тонкой кишки, содержащую газ и жидкость. Важным рентгенологическим симптомом является гипотония двенадцатиперстной кишки.
В положении больного на левом боку она выделяется, поскольку вся заполнена газом, причем ее верхний контур нормален, а нижний — фестончатый, так как к нему прилежит неравномерно увеличенная поджелудочная железа. Этот признак Beyer, Koster (1980) отметили у 90% больных острым панкреатитом. Berenson и соавт. (1971) на обычных снимках обнаружили симптомы диссеминированного жирового некроза в виде многочисленных крапчатых теней размером 1х3 см в разных отделах брюшной полости.
Дополнительные признаки — затемнение боковых отделов из-за асцита и вызванные им полигональные тени межкишечпых скоплений жидкости. Еще одни косвенный симптом поражения поджелудочной железы — тени отложений извести или камней.
Увеличение поджелудочной железы выявляют с помощью компьютерной томографии. Если у здорового человека переднезадний размер головки железы не превышает поперечного диаметра тени поясничного позвонка, а такой же размер тела и хвоста железы — 2/3 этого диаметра, то при остром панкреатите наблюдаются заметно большие размеры железы, причем тень ее становится не вполне однородной, контуры — нерезкими, иногда они без всяких границ переходят в тень инфильтрата и окружающих железу тканей.
В норме коэффициент абсорбции рентгеновского излучения в тканях поджелудочной железы составляет 30—45 единиц Хаупсфилда. При панкреатите он повышается. Впрочем, по данным Haertel с соавт. (1979), при отечной форме острого панкреатита тень железы остается па томограммах однородной и пеинтепсивпой, контуры железы достаточно четкие.
При геморрагическом некротическом и гнойном панкреатите контуры поджелудочной железы исчезают, деформируются, а сама тень железы становится неоднородной; иногда видны изображения абсцессов, а также скопления жидкости как в самой железе, так и и других отделах брюшной полости (в малом сальнике, у селезенки, у почки, в тазу и т. д.).
Увеличение поджелудочной железы обусловливает также ряд других симптомов: смещение желудка кпереди, увеличение дуоденальной петли, двойной контур или вдавления на медиальном контуре нисходящей части двенадцатиперстной кишки, вдавление на поперечной ободочной кишке. Увеличение желудочно-ободочного расстояния па боковой рентгенограмме брюшной полости более 3 см наблюдается у половины больных острым панкреатитом и связано с ретроперитонеальным отеком и накоплением жидкости в малом сальнике.
Помимо этих признаков при рентгенологическом исследовании определяется отечность складок слизистой оболочки желудка и двенадцатиперстной кишки, увеличение большого сосочка двенадцатиперстной кишки, раздвигание круговых складок, выпрямленпость медиального контура двенадцатиперстной кишки. Первоначально усиленная моторика кишечника сменяется его парезом. Может развиться сужение всей нисходящей, а иногда и нижней горизонтальной частей двенадцатиперстной кишки.
При холеграфии, если получена тень желчных путей, отмечается смещение общего желчного протока в его панкреатической части и вдавления на его стенках.
С. Б. Гавриленко (1973) показал, что инфузионная холеграфия позволяет у больных острым панкреатитом выявить сопутствующие органические поражения желчного пузыря — конкременты, спайки, непроходимость пузырного протока. Камни в желчном пузыре обнаруживают у 65+3,5% больных с острым воспалением поджелудочной железы, причем почти в 4 раза чаще у женщин.
Отсутствие изображения желчного пузыря при инфузионной холеграфии С. Б. Гавриленко наблюдал у 19,7±3,4% больпых. К этим данным, однако, надо относиться с осторожностью, так как автор оценивал данные, полученные при исследовании больных панкреатитом, а также с так называемым холецистопанкреатитом.
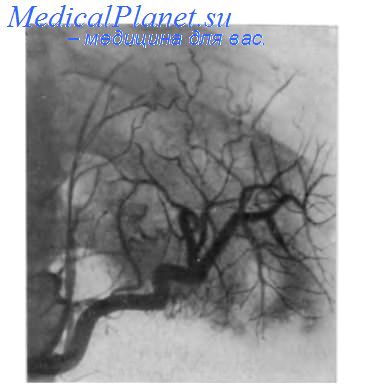
Имеются сообщения об ангиографической картине острого панкреатита. При геморрагической форме заболевания определяется усиленное кровенаполпение сосудов поджелудочной железы, увеличение ее объема, расширение печеночной и желудочно-двеиадцатиперстной артерий и их смещение, удлинение паренхиматозной фазы с неоднородностью тени железы. Tylen, Аrnesio (1973) наблюдали при острых панкреатитах сужения печеночной, желудочно-двеиадцатиперстной и селезеночной артерий.
При панкреонекрозе В. С. Маят с соавт. (1979) отмечали ослабление или исчезновение рисунка внутриорганных сосудов поджелудочной железы, оттеснение вправо желудочно-двеиадцатиперстной артерии или отсутствие ее тени, углообразную деформацию и оттеснение кверху общей печеночной артерии. Ангиография помогает выявить переход абсцесса на соседние органы.
Осложнением острого панкреатита бывает очаговое нагноение. Газсодержащий абсцесс распознается по обычным рентгеновским снимкам, так как обусловливает картину полости с горизонтальным уровнем содержимого. При отсутствии газа абсцесс может быть выявлен только по компьютерным томограммам. При артериографии он вызывает смещение артерий, а также сдавление вен поджелудочной железы. По данным Ю. Д. Васильева и Т. Н. Седлецкой (1980), проток поджелудочной железы при остром панкреатите сужен, а опорожнение его от контрастного вещества ускорено.
При переходе воспалительного процесса на окружающую клетчатку (так называемый парапанкреатит) может наблюдаться деформация дистальной половины желудка, рентгенологически напоминающая картину инфильтративного рака желудка. Желудок приобретает трубкообразную форму, перистальтика стенок отсутствует, опорожнение ускорено. При благоприятном течении процесса через 10—15 дней отмечается постепенное восстановление нормального вида желудка.
- Читать далее "Хронический панкреатит. Диагностика хронического панкреатита."
Оглавление темы "Диагностика заболеваний поджелудочной железы.":1. Синдром портальной гипертензии. Диагностика синдрома портальной гипертензии.
2. Подпеченочный блок. Внутрипеченочный блок.
3. Надпеченочный блок. Смешанный блок печени. Болезни поджелудочной железы.
4. Аномалии развития поджелудочной железы. Диагностика аномалий поджелудочной железы.
5. Аномалии протоков поджелудочной железы. Кистозный фиброз поджелудочной железы.
6. Камни поджелудочной железы. Диагностика камней в поджелудочной железе.
7. Острый панкреатит. Диагностика острого панкреатита.
8. Хронический панкреатит. Диагностика хронического панкреатита.
9. Методы исследования поджелудочной железы. Признаки панкреатита.
10. Ангиография при панкреатите. Туберкулез и сифилис поджелудочной железы.

