Местное противовоспалительное лечение при атопическом дерматите
В одном из недавно проведенных исследований анализировались характеристики эпидермального барьера, прежде всего, трансэпидермальная потеря воды, а также степень увлажнения рогового слоя и его проницаемость для красителя.
Авторы обнаружили у больных атопическим дерматитом (АД) улучшение по всем анализируемым параметрам при нанесении на парные высыпания в области верхних конечностей как топического стероида (0,1% крема бетаметазона валерата), так и топического ингибитора кальциневрина (1% крема пимекролимуса).
При исследовании структуры эпидермального барьера с помощью электронной микроскопии было обнаружено, что в коже, на которую наносился ингибитор кальциневрина, упорядочивались липидные слои рогового слоя и нормализовалась экструзия ламеллярных телец, тогда как на участках, где применялся стероидный препарат, экстрацеллюлярный липидный бислой оставался нарушенным, а ламеллярные тельца — лишь частично заполненными.
Оба метода терапии нормализовали дифференцировку и снижали гипериролиферацию эпидермиса, повышали экспрессию филаггрина и инволюкрина. Бетаметазона валерат превосходил препарат сравнения по степени редукции клинических проявлений и пролиферации эпидермиса, однако применение стероидного крема дважды в стуки в течение трех недель приводило к истончению эпидермиса. Авторы исследования пришли к заключению, что поскольку пимекролимус восстанавливает эпидермальный барьер и не вызывает атрофию кожи, препарат может быть показан для длительной терапии атопического дерматита (АД).
Однако тот факт, что топический стероид оказался более эффективен в отношении клинических проявлений заболевания и воспалительных изменений, подтверждает обоснованность применения топических стероидов в период обострения атопического дерматита (АД).
а) Местные гормоны (глюкокортикоиды) при атопическом дерматите. Местные глюкокортикоиды являются основным компонентом терапии невоспалительных экзематозных поражений кожи. Из-за потенциальных побочных эффектов большинство врачей назначают местные глюкокортикоиды только для купирования резкого обострения атопического дерматита (АД).
Однако результаты современных исследований показывают, что после достижения контроля над атопическим дерматитом (АД) с помощью ежедневного применения глюкокортикоида, у ряда пациентов контроль над заболеванием можно поддерживать, применяя местно флютиказон два раза в неделю на участки, находящиеся в состоянии ремиссии, но предрасположенные к развитию экземы.
Пациентам необходимо тщательно разъяснить правила применения глюкокортикоидов, они не должны наносить их на лицо, область гениталий и интертригинозные участки. Для этих областей обычно рекомендуются препараты глюкокортикоидов с низкой фармакологической активностью. Пациентам рекомендуется наносить местные глюкокортикоиды на кожные очаги и применять эмоленты на непораженную кожу.
Отсутствие у пациента реакции на местные глюкокортикоиды частично объясняется их недостаточным поступлением. Важно помнить, что для того, чтобы покрыть весь кожный покров взрослого человека, требуется примерно 30 г крема или мази. Чтобы смазывать весь кожный покров два раза в день в течение двух недель, потребуется примерно 840 г местных глюкокортикоидов.
Существует семь классов местных глюкокортикоидов, которые подразделяются в зависимости от их фармакологической активности на основании выраженности вазоконстрикции. Из-за потенциальных побочных действий супермощные глюкокортикоиды следует применять только очень кратковременно и только на лихенифицированных участках, но не на лице и не в интертригинозных зонах. Целью поддерживающей терапии эмолентами является увеличение гидратации кожи и усиление действия глюкокортикоидов с низкой фармакологической активностью.
Глюкокортикоиды умеренной фармакологической активности могут использоваться более длительный период времени для лечения хронического атопического дерматита (АД) на туловище и конечностях. Новые лекарственные формы топических стероидов включают гель на безспиртовой основе, который увлажняет кожу, растворы, масла, мыло и шампуни, которые могут быть полезны для волосистых участков кожи.
К факторам, влияющим на фармакологическую активность местных глюкокортикоидов и побочные эффекты, относятся молекулярная структура вещества, вид наполнителя, количество применяемого препарата, длительность применения, степень окклюзии, а также индивидуальные факторы: возраст, площадь поверхности тела и вес, воспаление кожи, анатомическое расположение подлежащего лечению участка кожной поверхности и особенности кожного и системного метаболизма. Побочные эффекты местных глюкокортикоидов напрямую связаны с фармакологической активностью вещества и длительностью его применения; таким образом, врачу приходится балансировать между необходимостью применения более мощного стероида и потенциальными побочными эффектами.
Кроме того, окклюзионный потенциал мазей выше, что приводит к увеличению системной абсорбции по сравнению с кремами. Побочные эффекты местных глюкокортикоидов можно разделить на локальные и системные. Последние возникают вследствие подавления функции оси «гипоталамус-гипофиз-надпочечники». Локальные побочные эффекты включают развитие стрий, атрофии кожи, периорального дерматита и розацеа. Вероятность супрессии функции надпочечников местными глюкокортикоидами наиболее высока у грудных детей и детей младшего возраста. Некоторые формы выпуска топических стероидов тестировались на предмет безопасности и получили специальное одобрение FDA для использования у детей младшего возраста. К ним относятся дезонид гидрогель, мыло без содержания спирта, флуоцинолона ацетонид и 0,05% крем с флутиказоном. Крем и мазь мометазона разрешены для детей в возрасте от двух лет и старше.
Поскольку здоровая на вид кожа при атопическом дерматите (АД) имеет признаки нарушения иммунологической функции, в нескольких исследованиях с контрольной группой сообщалось о применении для поддерживающей терапии местных кортикостероидов. При достижении контроля над атопическим дерматитом (АД) при лечении с однократным ежедневным применением глюкокортикоида, долговременный контроль над заболеванием осуществлялся нанесением флутиказона два раза в неделю на ранее пораженные участки. С учетом недавних открытий, касающихся кожного барьера, иммунологических аномалий и колонизации непораженной высыпаниями кожи больных атопическим дерматитом S. aureus, важно понимать, что проактивная терапия представляет собой попытку контроля резидуального заболевания, а не просто является нанесением активного препарата на непораженную кожу.
б) Местные ингибиторы кальциневрина при атопическом дерматите. Местные препараты такролимуса и пимекролимуса были разработаны в качестве нестероидных иммуномодуляторов. 0,03% мазь такролимуса разрешена для интермиттирующей терапии АД умеренной и тяжелой степени у детей в возрасте от двух лет и старше, а 0,1% мазь такролимуса одобрена для назначения взрослым пациентам. 1% крем такролимуса разрешен для лечения пациентов от двух лет и старше с АД легкой и средней степени тяжести.
Оба препарата эффективны и имеют хороший профиль безопасности при лечении до четырех лет мазью такролимуса и до двух лет кремом пимекролимуса. Часто наблюдаемый побочный эффект для местных ингибиторов кальциневрина — преходящее ощущение жжения на коже. Важно отметить, что лечение местными ингибиторами кальциневрина не вызывает атрофии кожи, поэтому они особенно полезны при лечении таких участков, как лицо и интертригиноз-ные зоны. В продолжающихся наблюдениях и последних сообщениях не отмечено тенденции к повышению частоты вирусных суперинфекций, в частности, герпетической экземы.
Долговременная безопасность местных ингибиторов кальциневрина не установлена. Сообщалось о редких случаях злокачественных новообразований кожи и лимфомы при лечении местным такролимусом, хотя уровень качества этих данных и их практическое значение были оценены как невысокие. Важно, что исследование типа случай-контроль, выполненное с помощью базы данных и включавшее 293 253 пациентов не обнаружило повышения риска развития лимфомы при использовании топических ингибиторов кальциневрина. В два-три раза более слабая поддерживающая терапия при помощи такролимуса показала эффективность как у взрослых, так и у детей с атопическим дерматитом.
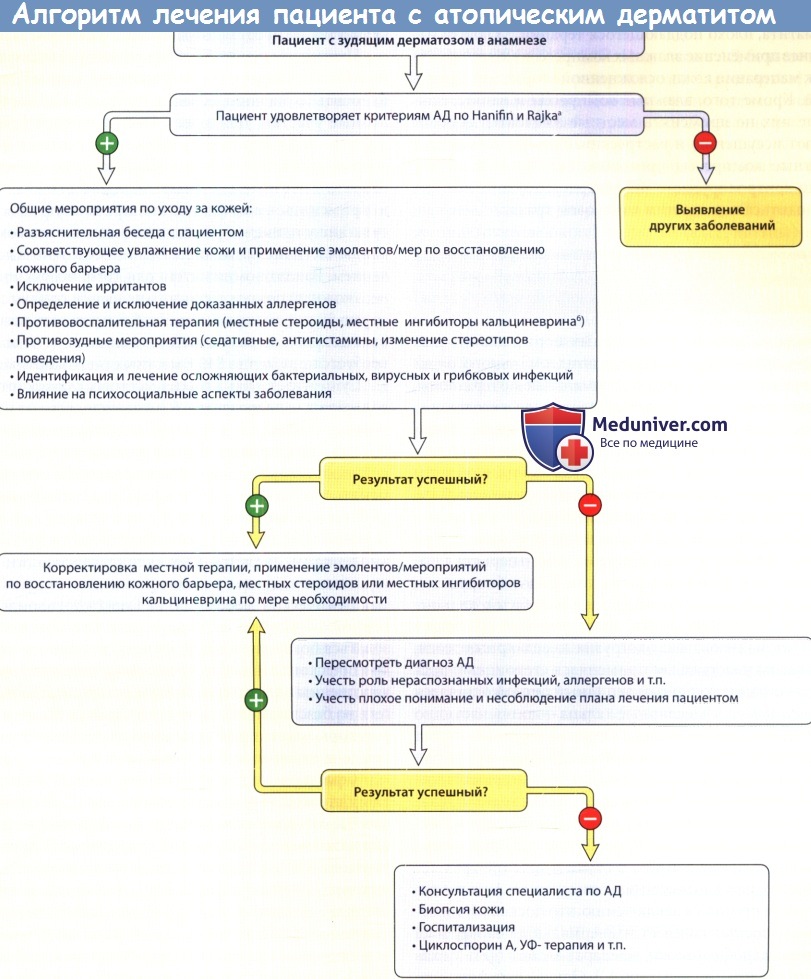
Терапия второго выбора при возможности серьезных побочных эффектов.
- Рекомендуем далее ознакомиться со статьей "Выявление факторов провоцирующих атопический дерматит и их ликвидация"
Оглавление темы "Атопический дерматит и его лечение.":- Причины и механизмы развития атопического дерматита. Этиология и патогенез
- Кожа при атопическом дерматите (АД)
- Анализы при атопическом дерматите (АД)
- Болезни похожие на атопический дерматит (АД). Дифференциация
- Осложнения атопического дерматита (АД)
- Когда заканчивается атопический дерматит у детей? Прогноз
- Увлажнение кожи при местном лечении атопического дерматита
- Местное противовоспалительное лечение при атопическом дерматите
- Выявление факторов провоцирующих атопический дерматит и их ликвидация
- Препараты дегтя в лечении атопического дерматита

