Патогенез гипертонической болезни. Стадии гипертонической болезни.
+ Стадия I гипертонической болезни.
- Инициальный фактор патогенеза гипертонической болезни — развитие невротического состояния. Характеризуется активацией центрогенного нейрогенного звена патогенеза гипертонической болезни.
Центрогенный нейрогенный механизм включает:
- Формирование корково-подкоркового комплекса устойчивого возбуждения. Он включает симпатические ядра заднего отдела гипоталамуса, а также адренергические структуры ретикулярной формации и сосудодвигательного центра.
Усиление прессорных (гипертензивных) влияний на ССС. Реализуется по двум взаимозависимым — нервному и гуморальному — каналам.
Нейрогенные гипертензивные эффекты заключаются в активации симпатических нервных влияний на стенку артериол, венул, вен и на сердце.
- Артериолы. Происходит длительное сужение их просвета и повышение ОПСС. Уровень АД в этих условиях существенно увеличивается.
При хронически повышенной симпатической стимуляции развивается гипертрофия ГМК артериол. Это потенцирует артериальную гипертензию и приводит к дальнейшему сужению просвета.
- Венулы и вены. Симпатические нервные влияния приводят к сужению просвета ёмкостных сосудов, увеличению притока венозной крови к сердцу и в связи с этим повышению ударного и сердечного выбросов.
- Сердце. Катехоламины реализуют свои положительные хроно- и инотропные эффекты. Это потенцирует увеличение сердечного выброса и повышение АД.
Гуморальные гипертензивные эффекты характеризуется активацией образования и высвобождения БАВ с гипертензивным действием: АДГ (вазопрессина), адреналина, АКТГ и кортикостероидов (минерало- и глюкокортикоидов), Т3 и Т4, эндотелина.
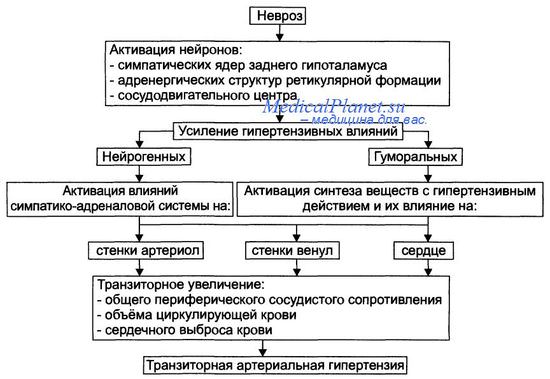
Реализацию действия указанных выше гуморальных агентов. Это параллельно с активацией симпатической нервной системы обеспечивает повышение ОПСС, веноконстрикцию и увеличение (в связи с этим) возврата венозной крови к сердцу, увеличение ОЦК, увеличение сердечного выброса.
Эти эффекты закрепляют повышенный уровень АД или увеличивают его дополнительно.
- Нарастающая гипертрофия ГМК артериол и миокарда и развитие атеросклероза. Эти изменения являются результатом длительно повышенного АД. Они обусловливают нарушения кровообращения в органах и тканях (ишемию, венозную гиперемию), развитие гипоксии (в начале циркуляторного, а затем смешанного типа).
Данный этап развития гипертонической болезни обозначают как стадия I (стадия становления гипертонической болезни, или транзиторная). На этой стадии происходит повторное, преходящее, более или менее длительное повышение АД выше нормы, но признаки поражения внутренних органов отсутствуют.
+ Стадия II гипертонической болезни
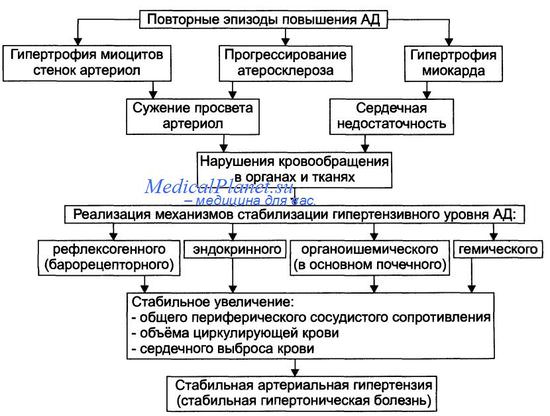
- Стабилизация АД на повышенном уровне. Механизмы реализации этой стадии гипертонической болезни приведены на рисунке.
Стабилизацию АД на повышенном уровне обеспечивают рефлексогенный, эндокринный, гемический механизмы.
- Рефлексогенный (барорецепторный). Заключается в нарастающем снижении (или даже прекращении) афферентной депрессорной импульсации от барорецепторов дуги аорты, синокаротидной и других зон в адрес сосудодвигательного (прессорного) центра.
- Эндокринный фактор. Характеризуется стимуляцией продукции и инкреции в кровь гормонов с гипертензивным действием.
- Метаболический (гипоксический, органоишемический). Включает почечные гипертензивные механизмы (вазоренальный и ренопаренхиматозный) и органоишемические. Они проявляются появлением избытка БАБ с гипертензивным действием, уменьшением образования БАВ с гипотензивным эффектом.
- Гемический. Заключается в развитии в связи с хронической гипоксией полицитемии (в основном за счёт значительного эритроцитоза) и повышенной вязкости крови (в связи с полицитемией и диспротеинемией).
Этот этап формирования гипертонической болезни обозначают как стадия II (стадия стабильной гипертензии).
На этой стадии гипертонической болезни регистрируются стабильно повышенное (гипертензивное) АД, а также признаки поражения тканей и внутренних органов (гипертрофия сердца, выраженный атеро- и артериосклероз, нефросклероз и др.).
+ Стадия III гипертонической болезни
Проявляется органическими изменениями и характеризуется повреждением структурных элементов, грубыми расстройствами функций тканей и органов с развитием полиорганной недостаточности. Наиболее часто наблюдаются:
- Выраженный атеро- и артериосклероз, приводящие к инфарктам в различных органах (наиболее часто — миокарда) и инсультам.
- Кардиомиопатии. Одной из причин является нарушение сбалансированности роста структур миокарда — комплекс изнашивания гипертрофированного сердца.
- Склеротическое поражение почек (первично-сморщенная почка). Это название указывает на первично-гипертензивный генез патологии почек при гипертонической болезни.
- Дистрофические и склеротические изменения в других органах (мозге, эндокринных железах, сетчатке, сердце).
Описанный этап развития гипертонической болезни обозначают как стадия III гипертонической болезни, или стадия органных изменений.
- Читать далее "Принципы лечения артериальной гипертензии."
Оглавление темы "Гипотензии. Гиперемии. Ишемии.":1. Гипертоническая болезнь. Классификация гипертонической болезни.
2. Патогенез гипертонической болезни. Стадии гипертонической болезни.
3. Принципы лечения артериальной гипертензии.
4. Артериальные гипотензии. Виды артериальной гипотензии.
5. Эндокринные артериальные гипотензии. Метаболические артериальные гипотензии.
6. Артериальная гиперемия. Причины артериальной гиперемии.
7. Виды артериальных гиперемий. Признаки артериальной гиперемии.
8. Последствия артериальных гиперемий. Венозная гиперемия.
9. Патогенные эффекты венозной гиперемии. Ишемия. Причины ишемии.
10. Механизмы возникновения ишемии. Эмбол. Эмболия.

