Синдром Рейно: причины, клиника, диагностика
Синдром Рейно - краткий обзор:
• Поражает 10% популяции; соотношение частоты больных женского и мужского пола — 4:1.
• Хронические эпизодические приступы ишемии пальцев под воздействием холода или эмоционального напряжения.
• Классифицируется на первичную (идиопатическую) и вторичную (при наличии основного заболевания или причинного фактора) формы; тяжесть варьирует от легкой/ доброкачественной до тяжелой, сопровождающейся некрозом тканей.
• Болезни соединительной ткани — в частности, системный склероз — представляют собой основные формы вторичного синдрома Рейно.
• С целью снижения частоты и тяжести приступов применяются как нефармакологические, так и лекарственные методы лечения.
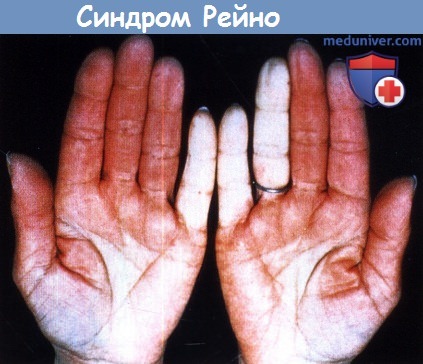
а) Эпидемиология синдрома Рейно. Работы, посвященные эпидемиологии синдрома Рейно, достаточно необъективны ввиду заниженного числа зарегистрированных случаев болезни (большинство пациентов с первичным синдромом Рейно никогда не обращаются за медицинской помощью), а также того факта, что авторы этих работ обращают основное внимание на вторичные формы заболевания. Исследования указывают, что синдром Рейно поражает до 10% лиц в общей популяции. Частота встречаемости первичного синдрома Рейно примерно в два раза превышает частоту вторичной формы. Первые симптомы чаще всего проявляются в подростковом возрасте. В большинстве исследований показано преимущественное поражение пациентов женского пола (соотношение 4:1).
Повышение частоты и тяжести приступов во время менструаций позволяют предположить, что в патогенез болезни могут быть вовлечены женские половые гормоны. Кроме того, было предположено, что межполовым различиям в распространенности синдрома Рейно могут способствовать различия между мужчинами и женщинами в сезонной температуре кожи, семейном статусе, употреблении алкоголя и курении. В некоторых работах были установлены семейные случаи, что может указывать на участие в развитии болезни генетических факторов. К другим возможным причинным факторам развития синдрома Рейно, которые были описаны в эпидемиологических исследованиях, относятся проживание в холодном климате, неблагоприятные условия труда, сердечно-сосудистые заболевания, низкий индекс массы тела и работа в условиях вибрации.
б) Этиология и патогенез синдрома Рейно. Патофизиология сосудистого спазма представляет собой сложный и лишь частично изученный процесс. В исследованиях было показано значительное ухудшение периферического кровотока в течение всех фаз охлаждения и нагревания организма, что может указывать на нарушения в механизмах центральной терморегуляции. К дополнительным признакам, вероятно способствующим развитию синдрома Рейно, относятся местные повреждения кровеносных сосудов пальцев, приводящие к нарушению сосудистой реактивности или снижению кровотока; дисбаланс в местном производстве вазодилататоров и вазоконстрикторов; гиперреактивность симпатической нервной системы и аномальные свойства крови, ухудшающие дистальную перфузию.
Гистологическое исследование макроскопических срезов не выявляет патологии пальцевых артерий у пациентов с первичным синдромом Рейно. У пациентов с вторичными формами синдрома Рейно, в частности при болезнях соединительной ткани, часто определяются структурные аномалии пальцевых сосудов мелкого калибра. В работах был показан целый ряд различных патологоанатомических изменений, включая гиперплазию интимы, сужение или полную окклюзию артерий и образование тромбов. У большинства пациентов с системным склерозом могут быть выявлены активация и повреждение эндотелия, фибринолиз и активация тромбоцитов. Аутоантитела и микрососудистое повреждение являются независимыми прогностическими факторами прогрессирования синдрома Рейно в системный склероз.
Исследования микроциркуляции при помощи лазерной допплерографии у пациентов со склеродермией показали выраженное снижение кровотока и температуры ладоней во время приступов, а также значительные нарушения во время согревания. Эти симптомы позволяют предположить отсутствие возможности открытия артерио-венозных анастомозов.
Кроме того, считается, что немаловажным медиатором индукции ишемических приступов при синдроме Рейно является серотонин. У пациентов отмечается повышенная чувствительность к внутриартериальным введениям серотонина, а антагонисты S2-серотонинэргических рецепторов облегчают, но не предотвращают развитие приступов.
Данные за непосредственную гиперреактивность симпатической центральной нервной системы наиболее достоверны при вибрационном повреждении. Использование вибрирующего инструмента одной рукой приводит к вазоспазму в противоположной конечности, а вазоспазм ингибируется проксимальной блокадой нерва. В целом большинство исследований симпатической нервной системы у пациентов с первичной или другими вариантами вторичной формы синдрома Рейно не смогли продемонстрировать симпатической гиперактивности. Результаты исследований активности симпатической нервной системы кожи с применением микроэлектродов во время холодового вазопрессорного теста не выявили отклонений от нормы, при этом у пациентов с синдромом Рейно во время венозного оттока крови от ладоней также не отмечается повышения уровней катехоламинов плазмы.
При первичном синдроме Рейно не было установлено стойких нарушений фибриногена плазмы, холодовых агглютининов, тромбоцитов или криоглобулинов, однако они играют немаловажную роль при некоторых вторичных формах, в частности — склеродермии. У пациентов со склеродермией по сравнению с пациентами с первичным синдромом Рейно отмечается повышение уровней фактора Виллебранда, растворимого тромбо-модулина, тромбоксана В2 и β-тромбоглобулина, а также ингибитора тканевого фактора плазминогена-1.
При генетическом исследовании, направленном на выявление микросателлитов в семьях с первичным синдромом Рейно, было идентифицировано несколько генов, которые могут отвечать за развитие данного состояния.
в) Клиническая картина синдрома Рейно. Для оценки состояния пациента с подозрением на синдром Рейно необходимы тщательный сбор анамнеза и физикальное исследование.
1. Анамнез. Сбор анамнеза важен для подробного описания приступов и дальнейшего скрининга признаков и симптомов, позволяющих выявить причину заболевания. Пациенты жалуются на эпизодические приступы, сопровождающиеся четко ограниченным побледнением или посинением пальцев при низких температурах или, в некоторых случаях, эмоциональном напряжении. Зачастую поражается лишь один сегмент пальца, при этом большие пальцы, как правило, в патологический процесс не вовлекаются. Классическая триада последовательного изменения цвета кожи от бледного до цианотичного, а затем до гиперемии, описанная во многих учебниках, самими пациентами отмечается редко; большинство из них указывает лишь на побледнение пальцев в сочетании с их онемением. Чувство онемения одного или нескольких пальцев рук или ног, возникающее во время приступов, описывается пациентами как их «омертвение».
При согревании пальцы становятся ярко красными, что иногда сопровождается пульсирующей болью. При выраженном болевом синдроме во время ишемической фазы следует подозревать вторичный характер поражения. Приступы могут длиться от нескольких минут до нескольких часов. Чаще всего поражаются пальцы, однако возможно вовлечение в патологический процесс носа, ушных мочек и сосков.
Необходимо проведение тщательного обследования органов и систем для выявления признаков заболеваний соединительной ткани (артралгии, артрит, дисфагия, изжога, сыпь, фоточувствительность, кожные изменения, мышечная слабость, одышка или сухость слизистых оболочек), лекарственной этиологии заболевания, признаков обструктивного поражения артерий (перемежающаяся хромота), а также воздействия вибрирующих инструментов или привычной травмы пальцев.
2. Кожные проявления. Приступы синдрома Рейно, предположительно спровоцированные стрессом, нередко наблюдаются во время сбора анамнеза или физикального исследования. При этом отмечается четко ограниченное побледнение или цианоз пальцев, распространяющиеся от их кончиков. Участки пальцев, находящиеся дистальнее линии ишемии, холодные на ощупь, в то время как кожа проксимальных отделов имеет розовый оттенок и более теплая. При согревании побледневшие пальцы могут становиться цианотичными вследствие замедленного кровотока, а затем — ярко красными, вследствие реактивной гиперемии. Стойкое ишемическое изменение цвета кожного покрова пальцев указывает на вторичный характер заболевания.
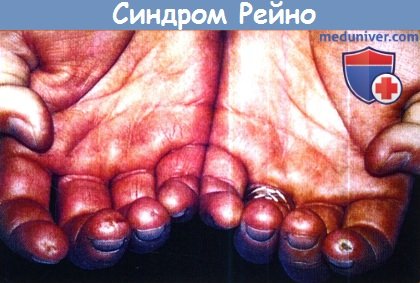
Необходим тщательный осмотр пальцев, направленный на выявление трофических или ишемических изменений, являющихся признаками длительных или тяжелых приступов синдрома Рейно. Кожа может становиться атрофичной, истонченной и натянутой (склеродактилия), с выпадением волос на тыльной поверхности. Ногти могут становиться ломкими и деформированными. На подушечках пальцев или вокруг ногтевого ложа могут развиваться изъязвления, которые могут быть чрезвычайно болезненными, в особенности в ночные часы. Заживление язв происходит медленно, оставляя после себя характерные мелкие точечные рубцы, кроме того, они могут вторично инфицироваться. Гангрена дистальных отделов пальцев встречается редко.
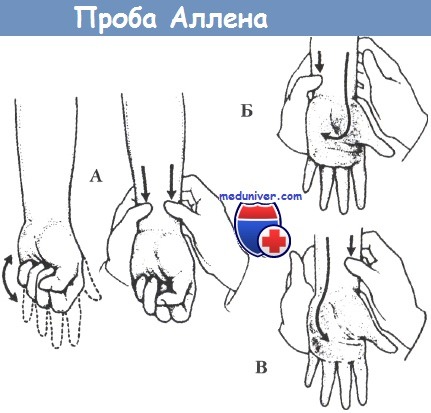
3. Физикальные данные. Во время обследования следует оценивать пульсацию во всех точках, а также проводить измерение артериального давления на обеих руках. Для оценки артериальной и капиллярной функций на ладонях применяется тест Аллена; выявленные нарушения указывают на структурное поражение микрососудистого русла и заставляют подозревать вторичную форму синдрома Рейно. В этом тесте врач одновременно сдавливает лучевую и локтевую артерии, в то время как пациент сжимает и разжимает кулаки, для провокации побледнения ладони. Равномерность артериального наполнения оценивается по скорости восстановления цвета кожного покрова после последовательного ослабления давления на лучевой и локтевой артериях. Васкулярную обструкцию вследствие компрессионного синдрома верхней апертуры грудной клетки можно выявить при помощи приема Эдсона, оценивающего ослабление пульса на лучевой артерии при усиленных движениях шеи и плеча.
Для выявления признаков гиперактивности симпатической нервной системы, патологических рефлексов, мышечной слабости или атрофии, а также сдавления срединного нерва в запястном канале необходимо проведение тщательного неврологического обследования. Кожные изменения, такие как телеангиэктазии, нарушения структуры кожи, высыпания или пурпура, с высокой долей вероятности указывают на болезни соединительной ткани или состояния, сопровождающиеся повышением вязкости крови.
г) Анализы при синдроме Рейно. Во всех случаях необходимы развернутый анализ крови, измерение СОЭ, анализ мочи, а также определение антиядерных антител. У пациентов с повышением уровня антиядерных антител для выявления ранних стадий системной красной волчанки или склеродермии может использоваться определение антител к специфическим ядерным антигенам, таким как Sm-антиген или антигены к топоизомеразе или центромере. Для исключения шейного ребра или интерстициальных заболеваний легких необходимо назначить плановое рентгенологическое исследование органов грудной клетки.
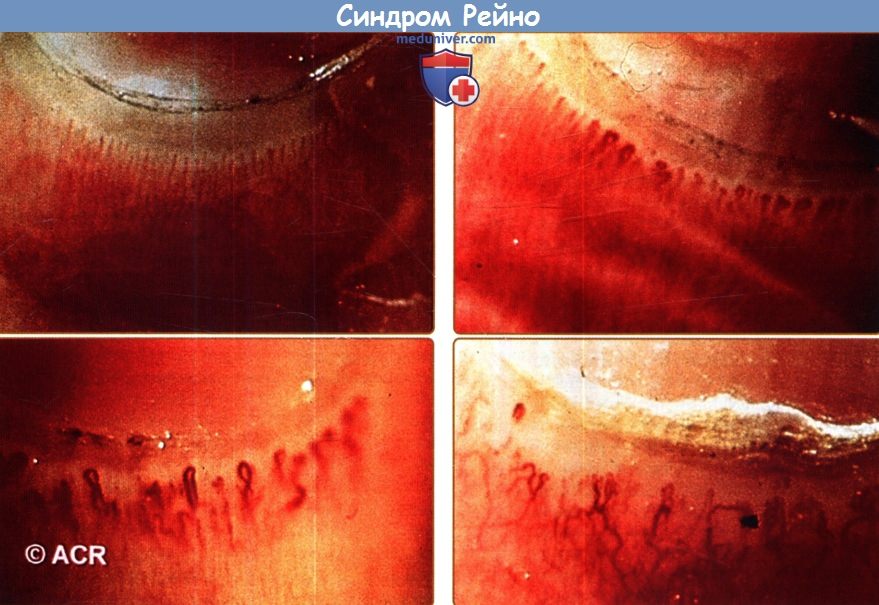
д) Специальные методы исследования. Считается, что микроскопия капилляров ногтевого ложа способствует дифференцировке между первичным и вторичным синдромом Рейно. Хотя при первичном синдроме Рейно могут наблюдаться незначительные капиллярные нарушения, у пациентов с заболеваниями соединительной ткани выявляются расширенные деформированные капиллярные петли, окруженные аваскулярными зонами. В серийных исследованиях было выявлено прогрессирующее снижение общего количества капиллярных петель в ногтевом валике при вторичных, но не при первичных формах синдрома Рейно. Просвет мелких артерий можно оценить методом лазерной доплерографической перфузионной визуализации. Субтракционная артериография пальцев является резервным методом обследования у пациентов с продолжительной тяжелой ишемией, при рассмотрении вопроса о проведении реконструктивных операций на артериях.
е) Дифференциальная диагностика. Синдром Рейно на основании возможности идентификации основного заболевания или основной причины подразделяется на первичный (идиопатический) и вторичный.
1. Первичный синдром Рейно. Первичный синдром Рейно представляет собой заболевание, при котором невозможно установить причины приступов периферического вазоспазма. Критерии постановки диагноза первичного синдрома Рейно были разработаны Алленом и Брауном, а также Ле-Роем и Медсгером.
В нескольких исследованиях проводилось изучение отдаленных исходов первичного синдрома Рейно. Прогрессирование до вторичной формы синдрома Рейно, чаще всего в виде заболевания соединительной ткани, такого как склеродермия, встречается примерно у 15% пациентов в течение первого десятилетия от начала заболевания. К предиктивным признакам трансформации во вторичную форму относятся нарушения капиллярного русла ногтевого валика, отечность ладоней, положительный тест Аллена, а также выявление антиядерных антител.

2. Вторичный синдром Рейно:
- Болезни содеинительной ткани. Эти заболевания являются основными причинами вторичного синдрома Рейно. Среди пациентов со склеродермией у 80-90% отмечаются признаки синдрома Рейно и/или персистирующего вазоспазма. Синдром Рейно представляет ведущий симптом почти у одной трети пациентов и может быть единственным проявлением заболевания на протяжении многих лет. Синдром Рейно также встречается примерно у одной трети пациентов с системной красной волчанкой, идиопатическими воспалительными миопатиями и системным васкулитом. Хотя пациенты с ревматоидным артритом часто жалуются на похолодание ладоней, сопровождающееся появлением участков красных и белых пятен, истинный синдром Рейно, по-видимому, встречается у таких больных не чаще, чем в общей популяции. При проведении артериографии у пациентов с заболеваниями соединительной ткани обычно выявляются обструкции в пальцевых и, иногда, локтевых или лучевых артериях.
- Взаимосвязь с условиями труда. Синдром Рейно может быть связан с неблагоприятными условиями труда. Особенно часто он встречается у лиц, работающих с вибрирующими инструментами (например, пневматический молот, бензопила, ручной инструмент для установки заклепок), а также работников специальностей, при которых требуется длительное нахождение на холоде (например, мясники, мороженщики, упаковщики рыбы). Частота встречаемости коррелирует с уровнем вибрации и продолжительностью воздействия и, в группах высокого риска, у лесорубов или шахтеров может достигать 90%.
- Неврологические нарушения. Любые неврологические нарушения, которые вынуждают пациента перестать пользоваться конечностью, могут сопровождаться расстройствами симпатической нервной системы в данной конечности. У таких пациентов часто развивается персистирующий вазоспазм с похолоданием, побледнением или цианозом и даже образованием язв на пораженной конечности, в том числе может развиваться синдром Рейно. Нарушения терморегуляции могут являться выраженным признаком синдрома рефлекторной симпатической дистрофии. К развитию синдрома Рейно может приводить сдавление нервного корешка или нерва. Это часто наблюдается у пациентов с синдромом запястного канала с типичным поражением первого, указательного и среднего пальцев, иннервируемых срединным нервом. Кроме того, синдром Рейно может развиваться в результате сдавления нервно-сосудистого пучка в области верхней апертуры грудной клетки. Сдавление может быть вызвано наличием шейных ребер, патологическими изменениями передней лестничной мышцы, костными аномалиями шейных позвонков, ключицы или первого ребра, а также синдромами сдавления плечевого пояса (реберно-ключичный или гиперабдукционный синдром).
- Лекарственные препараты и токсины. Пропранолол, один из наиболее широко применяемых β-адреноблокаторов в лечении сердечно-сосудистых заболеваний и мигреней, является препаратом, который, пожалуй, чаще всего становится причиной развития синдрома Рейно. Вазоспазм могут вызывать также препараты спорыньи и метисергид, применяемый для лечения мигреней. Внутриартериальное введение многих лекарственных препаратов и рекреационных наркотиков может приводить к токсическому воздействию на клетки эндотелия с развитием необратимых структурных изменений микрососудистого русла конечностей, что является причиной тяжелого синдрома Рейно. К развитию данного состояния могут также приводить химиотерапевтические агенты блеомицин и винбластин.
- Повышенная вязкость крови. Синдром Рейно может проявляться у пациентов с повышенной вязкостью крови вследствие криоглобулинемии, макроглобу-линемии, холодовых агглютининов и полицитемии. Криоглобулины наиболее часто выявляются у пациентов с множественной миеломой, но они могут встречаться и у пациентов с ревматическими болезнями, хроническими инфекциями, лейкемией и лимфомой, а также — в виде идиопатического заболевания.
3. Другое. Гипотиреоз представляет собой наиболее распространенное эндокринное нарушение, сопровождающееся развитием синдрома Рейно. Симптомы, как правило, угасают с началом проведения заместительной гормональной терапии. Синдром Рейно может быть проявлением различных инфекционных заболеваний, в том числе подострого бактериального эндокардита, болезни Лайма и вирусного гепатита, предположительно отражая развитие системного васкулита. Периферический вазоспазм может также встречаться в сочетании со злокачественными опухолями, включая феохромоцитому, карциноидную опухоль и рак яичников.
К основным видам сосудистой ишемии, которые следует дифференцировать от синдрома Рейно, относятся похолодание пальцев, обморожение (ознобление), сетчатое ливедо и акроцианоз. Многие пациенты жалуются на похолодание и иногда болезненность пальцев без изменения их цвета. Такое состояние представляет собой один из вариантов нормальной деятельности симпатической нервной системы. Обморожение — это воспаление кожи конечностей, вызванное воздействием низких температур. У пациентов при этом отмечаются синюшно-красная окраска кожи и отек в сочетании с потеплением на ощупь, эритемой и чувством жжения; обычно поражаются нижние конечности. В тяжелых случаях развиваются геморрагические поражения, буллы или язвы, а также возможно присоединение вторичных инфекций. Патологические элементы сохраняются в течение 7-10 дней, часто оставляя после себя остаточную пигментацию кожи. Сетчатое ливедо — это изменение цвета кожи конечностей с синеватым оттенком и характерным кружевным неравномерным рисунком.
Изменение цвета кожи с приобретением синеватого оттенка становится более интенсивным при воздействии низких температур и может исчезать в тепле. У большинства пациентов в целом не отмечается других клинических проявлений, однако сетчатое ливедо может являться признаком антифосфолипидного синдрома, с повышенным риском венозных и артериальных тромбозов, тромбоцитопении и невынашивания беременности. При акроцианозе ладони и, реже, стопы приобретают персистирующий синеватый оттенок, который усиливается под воздействием низких температур и становится пурпурным или красным в тепле, фаза бледности при этом отсутствует. Кожа холодная на ощупь, ладони часто влажные и липкие от пота. Трофические изменения и изъязвления наблюдаются редко.

- Рекомендуем далее ознакомиться со статьей "Современное лечение синдрома Рейно"
Редактор: Искандер Милевски. Дата публикации: 4.3.2019

