Кожа при террористических атаках биологическим оружием
Террористические атаки с применением химического оружия и боевых радиоактивных веществ - краткий обзор:
- Потенциальное биологическое оружие по уровню риска классифицируется CDC на категории А, В и С.
- Категория А включает оспу, сибирскую язву, чуму, туляремию, ботулизм и вирусные геморрагические лихорадки.
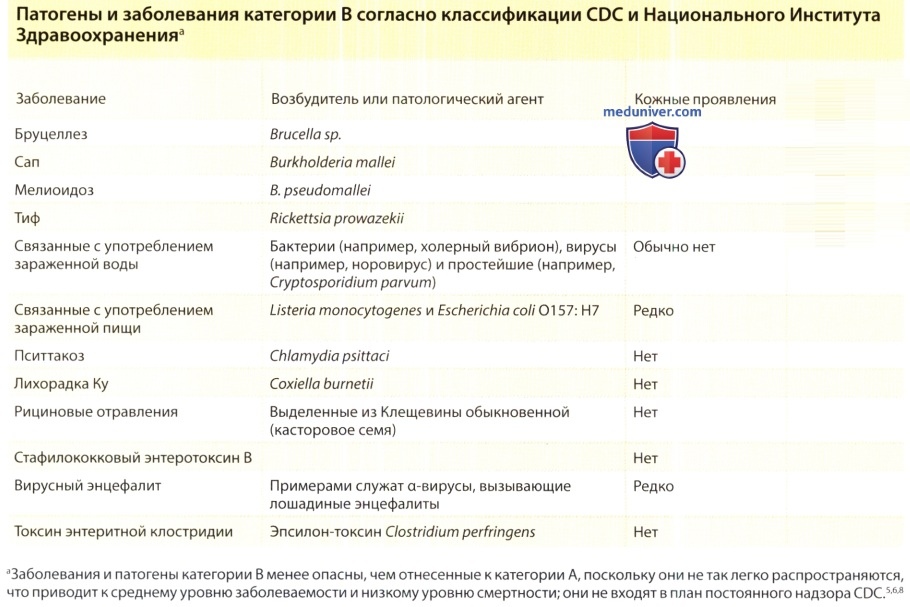
- Категория В включает большое количество патогенов, от бруцеллеза до листерии и Clostridium perfringens.
- Категория С включает ряд вирусов, риккетсиозы, лекарственно-устойчивый туберкулез и бешенство.
- Химическое оружие классифицируют на отравляющие вещества кожно-нарывного (сернистный иприт), нервно-паралитического, общеотравляющего, раздражающего действия и инкапаситанты («выводящие из строя»).
- «Радиологическое оружие» (содержащее боевые радиоактивные вещества) подразумевает так называемую «грязную бомбу» — устройство, дающее малоинтенсивное излучение и поражающее обширные зоны.
Атака на башни-близнецы Мирового торгового центра в Нью-Йорке 11 сентября 2001 г. и последовавшие вскоре вспышки сибирской язвы наложили новые обязательства на медицинские и санитарно-гигиенические сообщества.1 3 В настоящее время у врачей есть социальная обязанность: знать принципы действий при вспышках заболеваний, вызванных биологическим оружием. Роль дерматолога в распознавании признаков биотерроризма особенно значима, поскольку многие патогены вызывают заболевания с видимыми кожными проявлениями.4,5 Например, кожные симптомы оспы — наиболее заметные и яркие признаки заболевания. Другие болезни, такие как сибирская язва, также часто — хотя и не всегда — проявляются на коже. Таким образом, диагностика инициального случая при вспышке заболевания в результате биотерроризма будет основываться на дерматологических проявлениях, слабо выраженных или очевидных.
По имеющимся в распоряжении представителей системы здравоохранения данным террористы могут использовать и другие виды оружия массового поражения, включая химическое и боевые радиоактивные вещества. В данной главе представлен обзор клинических проявлений, возникающих под действием оружия массового поражения, которое могут применять террористы.
Центр контроля и профилактики заболеваний (Centers for Disease Control and Prevention — CDC) дифференцирует потенциальное биологическое оружие на три вида (А, В, С) по степени риска, определяемой простотой изготовления и распространения, вероятностью последующей передачи от человека к человеку, летальностью и психосоциальными эффектами (то есть насколько напугано будет население после теракта). Целью умышленного распространения микроорганизмов в ходе войны, теракта или преступных действий является заражение огромного числа людей.
Поэтому для широкого распространения заболевания могут разрабатываться распыляющие системы, облегчающие аэрогенное распространение возбудителя, что может вызывать поражение легких или дыхательных путей. Некоторые (однако не все) патогены впоследствии передаются от человека человеку, усиливая таким образом воздействие террористического биологического оружия на общественное здоровье.
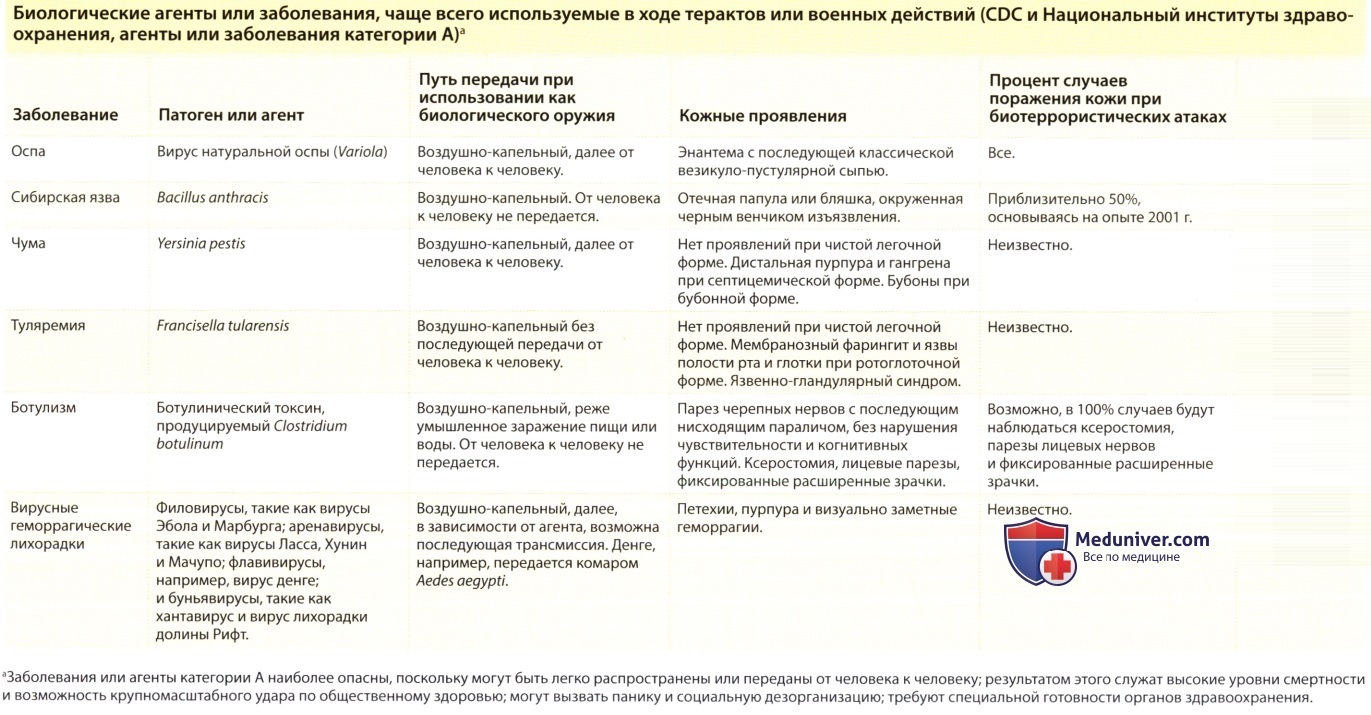
а) Биологические агенты категории А и вызываемые ими заболевания:
1. Сибирская язва. В конце 2001 г. в нескольких штатах США восточного побережья прошла волна из 22 случаев заболевания сибирской язвой, вызванных намеренными, преступными действиями биотеррористов. Вспышка возникла, когда конверты со спорами были разосланы по почте, что привело к контаминации спорами множества офисов и вызвало заражение работников почты и получателей писем. Первоначально считалось, что споры в конвертах находились в форме аэрозоля, однако в недавних исследованиях показано, что даже крупные частицы со спорами могут вызвать вспышку заболевания. Федеральное Бюро Расследований теперь считает, что злоумышленником был ученый, работавший в лаборатории инфекционных заболеваний армии США в Форт Деррике, штат Мериленд. Мотив, однако, остается неизвестным.
Технологическая легкость превращения сибирской язвы в оружие с высокой летальностью превращает его в одну их самых страшных биологических угроз. Известно, что в ходе холодной войны некоторые государства производили огромные количества биологического оружия, содержащего возбудителя сибирской язвы. Подтверждением этому стал широко известный инцидент 1979 г., произошедший на заводе биологического оружия в г. Свердловске (СССР). Тогда было случайно выброшено облако спор сибирской язвы, и десятки людей, живших по направлению ветра, погибли от ингаляционной сибирской язвы. Как бы то ни было, чрезвычайное происшествие в Свердловске привело к ошибочному заключению, что сибирская язва как биологическое оружие вызывает только ингаляционную форму заболевания. Инциденты с сибирской язвой, связанной с письмами, в конце 2001 г. показали обратное: лишь у 11 из 22 пострадавших наблюдалась ингаляционная форма, четверо из них погибли. У остальных развилась кожная форма сибирской язвы.
Клинические проявления. Ингаляционная форма имеет более длительный инкубационный период по сравнению с кожной (возможно, от 40 до 60 дней). Если человек получает антибиотикотерапию (в качестве профилактики сибирской язвы или по другим причинам), Bacillus anthracis может перейти в более защищенное состояние споры до тех пор, пока не прекратится прием антибиотиков. Первые симптомы ингаляционной формы сибирской язвы похожи на симптомы гриппа и неспецифичны — это лихорадка, усталость, недомогание, однако вскоре присоединяются озноб, высокая температура, непродуктивный кашель и одышка. За ними могут последовать цианоз, шок, полиорганная недостаточность и смерть. На рентгенограммах органов грудной клетки обычно видно симметричное расширение средостения вследствие геморрагического медиастинального лимфаденита. При ингаляционной форме, так же как и при септицемической сибирской язве, которая развивается вслед за кожной или желудочно-кишечной формами сибирской язвы, бактериемия может привести к фульминантному менингиту.
При ингаляционной сибирской язве часто наблюдаются гриппоподобные симптомы, которые прогрессируют до тяжелого лихорадочного состояния, сопровождающегося тахипноэ, стридорозным дыханием и цианозом. При ингаляционной форме на рентгенограмме органов грудной клетки видны значительное расширение средостения и прикорневой лимфаденит вследствие отека и геморрагического некроза дренирующих лимфоузлов. Легочная паренхима, как правило, не изменена, поэтому заболевание определяют как ингаляционную сибирскую язву, но не легочную.
Диагностика. Острое начало язвенного поражения лимфоузлов, при котором они безболезненны, отечны и имеют черное изъязвление, может навести на мысль о возможном диагнозе кожной формы сибирской язвы, особенно в эпидемиологической обстановке, где продаются импортные продукты животноводства, или после недавнего путешествия в эндемичные зоны, или при использовании сибирской язвы как биологического оружия. Дополнительный клинический признак — наличие отека, в значительной степени не соответствующего размеру поражения. Диагностические шаги включают получение мазков экссудата для посева и окраску по Граму, выполнение биопсии для патогистологического исследования и иммуногистохимического окрашивания, а также взятие крови на посев и серологическое исследование. CDC требуют, чтобы врачи информировали местные или государственные органы здравоохранения до лабораторной диагностики кожной формы сибирской язвы.
Как правило, диагноз устанавливают на основании характера поражения и выяснения рода деятельности, профессионального маршрута или при вероятности биотерроризма. Обнаружение крупных грамположительных палочек при аспирации пузырной жидкости из-под язвенного ободка или при пункционной биопсии кожи с использованием прямой реакции флуоресцирующих антител подтверждает диагноз. Для установления окончательного диагноза требуется посев микроорганизмов и определение их чувствительности к специфическим бактериофагам. Иногда микроорганизм может быть выделен из кровяного русла уже на стадии острой кожной инфекции, а также при диссеминированной сибирской язве. Ретроспективная серодиагностика возможна благодаря электрофоретическому им-муноблоттингу, при котором выявляется повышение титра антител к протективному антигену, и ферментному иммуносорбентному анализу, проводимому для обнаружения антител к фактору летальности.
Лечение. Дикие штаммы возбудителя сибирской язвы чувствительны к пенициллину и доксициклину, однако микроорганизмы в составе биологического оружия могут быть модифицированы таким образом, что будут устойчивы к этим антибиотикам. Поэтому для первоначального лечения подтвержденной или подозреваемой сибирской язвы рекомендуются фторхинолоны, такие как ципрофлоксацин (даже беременным женщинам и детям, для лечения которых этот класс антибиотиков применяется редко). Как только будет определена чувствительность возбудителя к препаратам, пациент может быть переведен на другой клинически требуемый антибиотик. Современный метод терапии кожной формы сибирской язвы в условиях биотерроризма состоит в применении ципрофлоксацина (500 мг внутрь два раза в день) или доксициклина (100 мг внутрь два раза в день) в течение 60 дней ввиду возможного одновременного вдыхания спор сибирской язвы. Антибиотики убивают активированные бациллы В. anthracis, но не устраняют эффекты уже выделившихся токсинов. В случае ингаляционной формы необходимо применять иммуноглобулин против сибирской язвы (AIG).
Для иммунизации от сибирской язвы доступны два типа вакцин. Первая вакцина допущена к применению у людей в США для защиты работников специальностей, подверженных действию В. anthracis. С 1998 года вакцину часто вводят служащим Вооруженных сил США. Ее можно также применять в составе режима постконтактной профилактической терапии. Вакцина представляет собой стерильный фильтрат культуры (в первую очередь — протективный антиген) ослабленного штамма В. anthracis, адсорбированного на адъюванте из гидроксида алюминия, вводимого шесть раз в течение 18 месяцев. Вторая вакцина используется для иммунизации домашнего скота против сибирской язвы и состоит из жизнеспособных спор ослабленного, некапсулированного, токсигенного штамма.
2. Чума. Возбудителем чумы является Yersinia pestis, аэробная грамотрицательная бацилла с биполярным окрашиванием по типу «безопасной булавки». В природе чума обычно ограничивается энзоотическими циклами между носителями-грызунами и блохами-переносчиками. Большинство случаев заражения человека происходит при укусах блох, что, как правило, приводит к развитию бубонной чумы, которая высоко летальна, но обычно не передается другим людям. При естественном заболевании передача от человека к человеку происходит преимущественно в том случае, если состояние пациента изменяется, то есть бубонная форма чумы переходит в легочную. Попав в легкие, патогены распространяются с водным аэрозолем, который вдыхают другие люди, что приводит к новым случаям легочной чумы. Эта форма чумы отличается более высокой летальностью, чем бубонная: уровень смертности при нелеченных случаях достигает 100%. Вследствие этого умышленное распыление бактерий чумы может убить огромное число людей.
Японские военные испытывали чуму в качестве биологического оружия во время оккупации Манчжурии до и во время Второй мировой войны. Предполагается, что бактерии распространялись японцами не воздушным путем, а через обычных блох Pulex irritans, которые были заражены Yersinia pestis.
При легочной форме чумы не образуются бубоны, являющиеся результатом трансдермального проникновения возбудителя при укусе блохи. При легочной форме чумы поражения кожи появляются, если она вовлекается в септицемический процесс. Затем у пациента могут развиться акральные экхимозы и дистальная гангрена, часто сопровождаемые диссеминированным внутрисосудистым свертыванием (ДВС). Эти высыпания напоминают фульминантную пурпуру, септические эмболы или менингококкцемическую пурпуру, что, возможно, и послужило причиной названия чумы «черной смертью».
Чума независимо от формы является заболеванием, которое необходимо регистрировать в любом регионе мира. Лабораторные тесты включают культивирование Y. pestis из материала клинической пробы или выявление с помощью полимеразной цепной реакции. Серологические тесты в остром периоде неэффективны.
В случае вспышки легочной чумы, главным способом защиты является изоляция заболевших и профилактический прием антибиотиков, в частности доксициклина, хинолонов, например ципрофлоксацина, хлорампеникола или котримоксазола. Противочумная вакцина была отменена. В случаях заболевания предпочтительным режимом терапии является парентеральное введение гентамицина в комбинации с пероральным приемом.
3. Туляремия. Туляремия, как и чума, обычно присутствует в энзоотических циклах, но поражает человека чаще всего после укусов членистоногих. Обычными членистоногими переносчиками туляремии являются клещи (такие как Dermacentor andersoni, D. variabilis или Amblyomma americanum) и реже оленья муха, Chrysopsdiscalis, или, в Северной Европе, некоторые виды комаров. Кроме того, подобно чуме, туляремия иногда проявляется в виде легочной формы, когда патогены попадают в легкие либо от кожно-лимфатического очага в результате септицемии, либо непосредственно путем ингаляции аэролизованных бактерий. Инфекционный инокулят содержит чрезвычайно мало возбудителя (Francisella tularensis), возможно, не более 50 микроорганизмов. Поскольку легочная форма туляремии высоко летальна, умышленное аэрогенное распространение микроорганизмов может вызвать опустошающие вспышки заболевания. Однако в отличие от легочной формы чумы, легочная туляремия не может передаваться от человека к человеку.
Клинические проявления. Заражение туляремией может происходить несколькими путями, и заболевание может проявляться в нескольких клинических формах. При легочной форме туляремии, которая предположительно будет главной при умышленном аэрогенном распространении, кожные проявления встречаются редко. При этом аэрогенное распространение может привести и к другим формам заболевания, таким как глазо-железистая и желудочно-кишечная, которые в некоторых случаях могут иметь проявления на коже и слизистых оболочках.
Лечение. Туляремия — заболевание, требующее регистрации, и при каждом случае или серии случаев заболевания легочной формой необходима эпидемиологическое исследование. При вспышке легочной туляремии органы здравоохранения должны решать вопрос общественной профилактики доксициклином и ципрофлоксацином. Все формы туляремии успешно лечатся стрептомицином (или, в его отсутствие, гентамицином), если назначать его на ранней стадии заболевания. Улучшение состояния будет заметно в течение 24-48 часов, однако лечение должно быть продолжено как минимум в течение 7-10 дней после нормализации температуры. Тетрациклин и хлорамфеникол — возможные альтернативы, однако курс лечения ими должен быть более длительным, 21 и 14 дней соответственно, чтобы уменьшить риск рецидива. В США Национальные Институты Здравоохранения и Министерство обороны финансируют разработку более современной вакцины.
4. Натуральная оспа. Эпидемиология, этиология и патогенез, клинические проявления, прогноз и вакцинация рассматриваются в отдельной статье на сайте.
После того, как Всемирная организация здравоохранения (ВОЗ) заявила, что природная оспа полностью устранена, лаборатории всего мира уничтожили свои штаммы вируса оспы — кроме некоторых учреждений, которые оставили небольшие количества вирусов, предположительно для исследовательских целей. С распадом Советского Союза и разрушением системы военно-медицинских исследований возникли опасения относительно появления образцов вируса у неблагонадежных государств и террористических организаций. Любое возвращение натуральной оспы окажется катастрофическим явлением чрезвычайного масштаба с медицинской, уголовной и социальной точек зрения.
CDC располагает алгоритмом обследования пациентов с подозрением на натуральную оспу, а также списком состояний, с которыми следует проводить дифференциальную диагностику. Алгоритм под названием «Обследование больных с подозрением на натуральную оспу: протокол при заболевании с остро возникшей генерализованной везикулярной или пустулезной сыпью» предлагает три ключевых симптома натуральной оспы, необходимых для клинической диагностики.
Дерматологи и медучреждения, имеющие отношение к проблеме биотерроризма, должны хорошо знать программы вакцинации против натуральной оспы. Вирус осповакцины (ортопоксвирус,имеющий отношение к вирусам натуральной и коровьей оспы, изначально использовавшимся в прививках Дженнера) может давать некоторые кожные побочные эффекты (симптомы «вакцинии» — вакцинальной болезни), при которых требуется дополнительная диагностика и лечение. Эти состояния рассматриваются подробно в отдельной статье на сайте.

б) Биологические патогены и заболевания категории В с возможными кожными проявлениями:
1. Бруцеллез. Бруцеллез — зоонозное инфекционное заболевание, обычно передающееся людям при прямом контакте с инфицированными животными или продуктами животноводства, а также при употреблении зараженных молочных продуктов. Возбудитель также может передаваться в виде аэрозоля, и для развития заболевания у человека требуется инокуляция очень небольшого количества микроорганизмов (возможно, от 10 до 100). Таким образом, бруцеллез рассматривается как возможное биологическое оружие. Действительно, во время холодной войны США и другие государства предположительно экспериментировали с технологиями превращения Brucella suis в биологическое оружие.
Умышленное распространение бактерий в виде аэрозоля вызовет развитие заболевания легких с уровнем смертности (даже без лечения) менее 5%. Заболевание может проявляться сильной слабостью и требует длительного лечения, вследствие этого больные могут быть нетрудоспособны в течение нескольких месяцев. Последующая передача от человека к человеку не возникнет. Кожные проявления бруцеллеза редки, неспецифичны и детально обсуждаются в отдельной статье на сайте.
2. Мелиоидоз (ложный сап, псевдохолера) и сап. Мелиоидоз и сап — клинически сходные заболевания, которые вызываются родственными бактериями Burkholderia pseudomallei и Burkholderia mallei соответственно. Клинические картины обеих болезней похожи, но в патогенезе участвуют совершенно различные ниши окружающей среды. Сапом в природе болеют лошади, ослы, мулы и другие представители семейства лошадиных, хотя в мире он сейчас встречается крайне редко. Возбудители мелиоидоза находятся в пресной воде и влажных почвах тропических регионов, особенно в Юго-Восточной Азии, в частности в Сингапуре и на северо-востоке Таиланда, а также в прибрежных зонах северной Австралии.
При использовании в качестве биологического оружия эти микроорганизмы могут быть распространены в виде аэрозолей, вызывающих вспышки респираторных заболеваний. Для развития болезни достаточно небольшого инокулята этих микроорганизмов. Инкубационный период составляет приблизительно 10-14 дней, без лечения последующее легочное заболевание может приводить к 95% смертности, при лечении соответствующими антибиотиками летальность составляет около 40%. Легочное заболевание может привести к бактериемии или септицемии, с образованием кожных и подкожных абсцессов.
Первый случай человеческого сапа в США за последние 50 лет был зарегистрирован в 2002 г. у микробиолога, который случайно заразился в армейской научно-исследовательской лаборатории. У него наблюдались увеличение подмышечных лимфоузлов, а также бактериемия с абсцессами печени и селезенки, однако заболевание хорошо поддавалось пролонгированному лечению имипенемом и доксициклином.

в) Биологическое оружие категории С. Категория С — это растущий список заболеваний, преимущественно вызываемых новыми патогенами, которые могут быть использованы для создания оружия массового поражения и крупномасштабного удара по общественному здоровью. Число заболеваний категории С продолжает расти по мере того, как появляется информация о новых заболеваниях, таких как атипичная пневмония, птичий грипп (вызываемый H5N1 штаммом вируса гриппа А) и инфекция, вызываемая вирусом Нипа, способных приводить к высоким уровням заболеваемости и смертности, а также к социальной дезорганизации.
Большинство заболеваний, относящихся в настоящее время к категории С, имеют мало кожных проявлений. По своей природе многие из них являются переносимыми членистоногими вирусными геморрагическими лихорадками, которые проявляются признаками системного поражения сосудов, обширной геморрагией и ги-поволемическим шоком. Эти состояния часто сопровождаются кожными манифестациями тромбоцитопении и геморрагии, а именно петехиями, пурпурой и кровоточивостью физиологических отверстий организма и слизистых поверхностей. Наиболее тяжелое из таких заболеваний — крымско-конголезская лихорадка, которая вызывается вирусом семейства Bunyaviridae и обычно передается клещами рода Hyalomma. Некоторые другие патогены, такие как вирус желтой лихорадки, передаются москитами. Если или когда патогены категории С будут применяться для биотерроризма, то вероятнее всего они будут распространяться путем аэролизации, заражения источников питья и пищи или какими-либо новым технологическим способом.
- Рекомендуем далее ознакомиться со статьей "Кожа при применении химического оружия"
Редактор: Искандер Милевски. Дата публикации: 13.8.2019

