Симптомы и клиника синдрома Шегрена
а) Поражение экзокринных желез при синдроме Шегрена. Доминирующим признаком синдрома Шегрена является нарушение функции экзокринных желез, приводящее к классическим симптомам сухости — ксеростомии (сухость полости рта) и ксерофтальмии, или сухому кератоконъюнктивиту (сухость глаз).
1. Ксеростомия. Сухость во рту — главный признак синдрома Шегрена (СШ), она обусловлена снижением секреции слюны, которая носит постоянный характер, сохраняется в течение дня и ночи и может существенно снизить качество жизни. Пониженное слюноотделение вызывает трудности при жевании и глотании твердой пищи. Сухость языка и слизистой полости рта приводит к изменению чувства вкуса и, время от времени вызывает жжение, особенно при употреблении кислой или острой пищи.
При осмотре может выявляться красный, сухой и бороздчатый язык с характерной атрофией нитевидных сосочков или ангулярный хейлит. Могут выявляться изъязвления, в особенности у пациентов с синдромом Шегрена с зубными протезами, главным образом вблизи слизистой оболочки, контактирующей с ними.
Слюна обладает антимикробными свойствами, поэтому ее недостаток может являться фактором риска инфекционного процесса. Часто развивается афтозный стоматит, который может проявляться в виде псевдомембранозных или эритематозных язв слизистой. Кроме этого у пациентов с синдромом Шегрена возрастает риск развития кариеса. Кариес при синдроме Шегрена характеризуется шеечной локализацией и поражением резцов.
При синдроме Шегрена возможно двустороннее увеличение околоушных слюнных желез. Оно часто безболезненное, и может быть рецидивирующим или хроническим. Болезненное одностороннее увеличение околоушной слюнной железы должно вызвать подозрение на инфекцию или конкремент в слюнной железе. При стойком одностороннем увеличении околоушной железы необходимо исключить лимфому.
При подозрении на синдром Шегрена следует исключить такие причины сухости во рту, как дегидратация, сахарный диабет, вирусные инфекции и воздействие лекарственных препаратов.
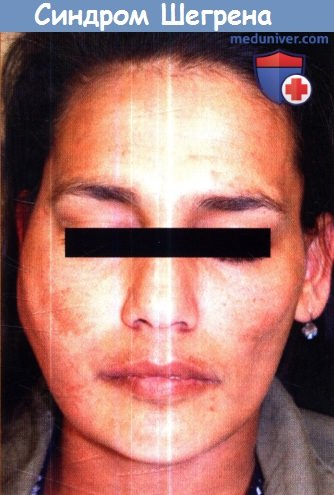
Заметен асимметричный отек левой околоушной железы.

2. Сухой кератоконъюнктивит. Сухость глаз является другим основным признаком синдрома Шегрена. Ощущение жжения и зуда в глазах, обычно усугубляющееся в присутствие дыма, вызваны недостаточностью образования слезы. Пациенты часто жалуются на непереносимость контактных линз. Парадоксально, что объем слезы, образующейся во время плача, может не изменяться. При осмотре выявляется инъекция роговицы и слизистое отделяемое на конъюнктиве нижнего свода. У пациентов с синдромом Шегрена наблюдалось увеличение слезных желез, однако это встречается реже, чем увеличение слюнных желез. Совокупность симптомов и признаков, отражающих сухость глаз, указывают на диагноз сухого кератоконъюнктивита.
3. Другие проявления сухости. Ксероз кожи (это термин, использующийся для описания сухости кожи) крайне распространен при синдроме Шегрена, частота составляет 23-68%. Наиболее распространенные симптомы ксероза — неспецифичный кожный зуд, чувство жжения и ощущение, похожее на укол шпилькой. При осмотре выявляется огрубение, мелкое шелушение и потеря эластичности кожи. Патогенез ксероза неизвестен. Вовлечение потовых желез считается важным фактором, поскольку у пациентов с синдромом Шегрена снижено потоотделение. В недавних исследованиях показано, что ксероз может быть связан с повышенной пролиферацией эпидермиса при нарушении его дифференцировки.
Сухость верхних дыхательных путей может вызвать носовые кровотечения, охриплость и повышенную реактивность бронхов. Другая частая жалоба у женщин с синдромом Шегрена — это сухость влагалища, которая может приводить к повышенной частоте вагинальных инфекций и диспареунии.
б) Поражение органов при синдроме Шегрена, помимо экзокринных желез:
1. Поражение кожи. Кожные проявления являются частым признаком синдрома Шегрена, помимо поражения желез. Поражения обычно делятся на васкулитические и неваскулитические.
Сосудистые поражения. Феномен Рейно — вероятно, наиболее распространенное нарушение. Он наблюдается у 15-35% пациентов и может предшествовать симптомам сухости в течение многих лет. Феномен Рейно при синдроме Шегрена в отличие от системной склеродермии не сопровождается образованием телеангиэктазий. В редких случаях описано возникновение кальцификатов. Феномен Рейно при синдроме Шегрена обычно протекает легко, однако он является маркером высокого риска внежелезистых проявлений.

2. Геморрагический васкулит с гипергаммаглобулинемией. Элементы пурпуры очень часто наблюдаются при синдроме Шегрена. Плоские, не определяемые на ощупь и бледнеющие при надавливании пятна сопровождают состояние, известное как доброкачественная макроглобулинемия, которое характеризуется наличием поликлональной гипергаммаглобулинемии и определением в крови ревматоидного фактора. При биопсии кожи выявляется повреждение кровеносных сосудов с отложением комплемента.
Кожный васкулит может проявляться пурпурой или высыпаниями по типу крапивницы.
Пальпируемая пурпура, которая не бледнеет при надавливании, представляет собой кожный васкулит с экстравазацией эритроцитов и обычно поражает нижние конечности и ягодицы. Это указывает на более тяжелое поражение и ассоциируется с возрастанием риска развития лимфомы и повышением смертности. По гистологическим признакам кожный васкулит можно разделить на две группы. Нейтрофильная воспалительная болезнь сосудов характеризуется преимущественно нейтрофильным инфильтратом, фибриноидным некрозом, окклюзией просвета сосудов и экстравазацией эритроцитов и неотличима от классического лейкоцитокластического васкулита.
Мононуклеарная воспалительная болезнь сосудов, напротив, характеризуется мононуклеарным воспалительным инфильтратом, проникающим в стенку кровеносного сосуда. Фибриноидный некроз присутствует, но менее выражен. По клинической картине эти две формы неразличимы, однако нейтрофильная воспалительная болезнь сосудов имеет более сильную связь с маркерами системной аутоиммунной реакции, такими как антинуклеарные, anti-Ro/SSA и апti-La/SSB антитела, гипергаммаглобулинемия, ревматоидный фактор и гипокомплементемия. Криоглобулинемический васкулит также может встречаться среди пациентов с синдромом Шегрена и имеет такие же кожные проявления.
Уртикарный васкулит является второй наиболее распространенной формой кожного васкулита при синдроме Шегрена и представлен зудящими волдырями на фоне эритемы. В отличие от настоящей крапивницы, отдельные элементы держатся более 24 часов и часто разрешаются, оставляя гиперпигментацию. При биопсии повреждений кожи выявляются периваскулярные нейтрофильные инфильтраты с лейкоцитоклазией. Некротизирующий васкулит изначально представлен пальпируемой пурпурой на нижних конечностях, которые могут изъязвляться, и сыпь окончательно разрешается в течение 1-4 недель.
Они заживают с образованием атрофии или с формированием рубцовой ткани. Эта форма кожного васкулита более часто наблюдается среди пациентов с высокой активностью болезни; она сопровождается артритом, феноменом Рейно, периферической нейропатией, лихорадкой и вовлечением легких или почечных клубочков. Антитела к цитоплазме нейтрофилов с перинуклеарным свечением могут выявляться при синдроме Шегрена, но встречаются нечасто.
Кольцевую эритему выявляют у пациентов из Азии, у которых есть anti-Ro/SSA антитела. Характерными элементами являются бледные в центре эритематозные бляшки с приподнятыми краями. Они располагаются на лице, руках, спине, туловище и проксимальной части бедер. Повреждения аналогичны повреждениям при подострой кожной волчанке, но, вероятно, представляют собой отдельную клиническую и гистологическую нозологическую единицу.
У пациентов с проявлениями сухости может развиваться болезненная узловая сыпь на передней поверхности нижних конечностей, предположительно узловатая эритема. Поскольку узловатая эритема среди пациентов с синдромом Шегрена встречается редко, ее присутствие должно вызывать подозрения на саркоидоз. При синдроме Шегрена также описаны повреждения, похожие на многоморфную экссудативную эритему, и поверхностные слабовыраженные пятна (стойкая эритема).
Несосудистые кожные проявления. Ксеростомия предрасполагает к ангулярному хейлиту, представленному рецидивирующими симметричными зудящими трещинами. Дерматит век определяется по наличию эритематозных инфильтрированных и лихенизированных повреждений век, сопровождающихся зудом и ощущением инородного тела. Алопеция и витилиго также могут наблюдаться у пациентов с синдромом Шегрена, однако нечасто. Несмотря на многочисленные описания случаев кожной Т- и В-клеточной лимфомы у пациентов с синдромом Шегрена, в действительности эти случаи редки.
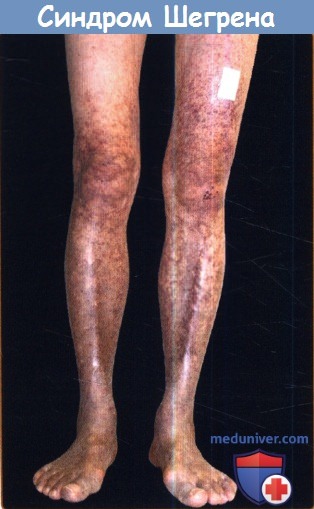
При биопсии выявлен лейкоцитокластический васкулит.
3. Проявления синдрома Шегрена, не относящиеся к коже и железам:
1. Скелетно-мышечные. У пациентов с первичным синдромом Шегрена можно часто увидеть симметричный неэрозивный полиартрит. Дифференциальный диагноз с ревматоидным артритом может быть сложен; отсутствие ревматоидного фактора и anti-CCP антител говорит в пользу диагноза синдрома Шегрена, но не ревматоидного артрита. Частыми жалобами являются артралгии и миалгии, но истинный миозит при первичном синдроме Шегрена встречается редко.
2. Проявления со стороны внутренних органов. Часто возникает сухой кашель, что связано с сухостью слизистой оболочки трахеи (сухой трахеобронхит). В редких случаях развивается интерстициальный пневмонит. У пациентов может также развиться MALT-лимфома (лимфома лимфоидной ткани, находящейся в слизистых) легких.
Проявления со стороны мочеполовой системы включают интерстициальный цистит, почечный канальцевый ацидоз, интерстициальный нефрит и редко гломерулонефрит.
Характерна дисфагия вследствие ксеростомии и дисфункции пищевода. Обсеменение Helicobacter pylori связано с повышенным риском MALT-лимфомы, поэтому пациенты с синдромом Шегрена и гастритом должны быть обследованы на Н. pylori и, если результат положительный, пролечены. У 25% пациентов сообщалось о развитии бессимптомного токсико-химического панкреатита с высокой сывороточной концентрацией амилазы.
Синдром Шегрена ассоциирован с различными другими болезнями, такими как целиакия, первичный билиарный цирроз и гипотиреоз. Вследствие этих связей оправдана высокая диагностическая настороженность для выявления и лечения этих состояний.
3. Неврологические проявления. Выделяют неврологические проявления, связанные с поражением центральной нервной системы и периферической нервной системы, а также вегетативной дисфункцией. Периферическая нервная система вовлекается приблизительно у 20% пациентов с синдромо Шегрена (СШ). Чаще всего заболевание проявляется периферической аксональной полинейропатией, как правило, по типу сенсорной. Другая форма неврологических нарушений, которая по описаниям часто развивается у пациентов с синдромом Шегрена,—это ганглиопатия с вовлечением чувствительных ганглиев заднего столба. Она начинается с односторонних периферических парестезий, нарастая в течение месяцев и лет до глубокого нарушения чувствительности, положительного симптома Ромберга, генерализованной арефлексии и атаксии.
Нейропатии черепно-мозговых нервов также часто встречаются среди пациентов с синдромом Шегрена. Наиболее распространенной формой является односторонняя нейропатия тройничного нерва; она обычно не поражает глазничный нерв, таким образом, роговичный рефлекс сохраняется. Другие нейропатии черепно-мозговых нервов могут приводить к параличу Белла (лицевой нерв), нейральной тугоухости и нарушению вестибулярной функции (преддверно-улитковый нерв) и диплопии (глазодвигательный, блоковый, отводящий нервы).
Возможно вовлечение центральной нервной системы, однако единого мнения о его частоте и спектре проявлений нет. Были описаны проявления, сходные с таковыми при рассеянном склерозе, например, поперечный миелит. Последний часто сопровождается формированием аутоантител к антиаквапорину-4.
4. Лимфопролиферативные заболевания. Заболеваемость лимфомой у пациентов с синдромом Шегрена, по данным разных исследований, повышена в 15-44 раза, у 4-8% пациентов с синдромом Шегрена развивается лимфома. Большинство из них — это медленно растущие экстранодулярные В-клеточные лимфомы маргинальной зоны из MALT-лимфом, но встречаются и более низкодифференцированные лимфомы.
На повышенный риск развития лимфомы указывают множество клинических и лабораторных признаков. Рецидивирующий или постоянный отек слюнных желез, пальпируемая пурпура, низкий уровень комплемента, низкое число CD4+ клеток и постоянно повышенные маркеры воспаления свидетельствуют о повышенной активности болезни и риске развития лимфомы.
5. Беременность. Исходы беременности у пациенток с синдромом Шегрена сопоставимы с таковыми у здоровых женщин. Вместе с тем, возможна передача антител SSA от их носителей плоду через плаценту. Эти антитела могут вызывать врожденную блокаду сердца или врожденную красную волчанку, которая характеризуется образованием кольцевидных высыпаний с центральным шелушением, на волосистой части кожи головы и вокруг глаз, а также развитием воспаления ткани печени и трансаминита. Этот синдром развивается приблизительно через 6 недель после родов. Несмотря на то, что высыпания исчезают самостоятельно в возрасте от 6 до 8 месяцев, блокада сердца сохраняется и требует установки водителя ритма. Матерям с антителами SSA необходимо сообщать о существующем риске и проводить обследование плода на предмет развития блокады сердца.

в) Диагностика синдрома Шегрена. Для подтверждения диагноза синдрома Шегрена у пациента с жалобами на сухость полости рта и глаз требуется консультация стоматолога или специалиста по слюнным железам (например, оториноларинголога), а также офтальмолога для проведения специальных тестов с количественной оценкой сухости слизистой. Кроме того, необходимо лабораторное подтверждение наличия аутоантител и биопсия слюнной железы для выявления признаков воспалительного процесса в ней.
Был разработан ряд диагностических критериев, которые использовались различными группами врачей в разные временные промежутки, что приводит к трудностям в диагностике синдрома Шегрена (СШ).
Недавно международная группа по согласованию пришла к соглашению по поводу ряда критериев, и эта пересмотренная американо-европейская классификационная система была широко принята. Учитывают шесть признаков: субъективные жалобы, объективные свидетельства сухости глаз или полости рта, объективное подтверждение поражения слюнных желез и наличие специфических аутоантител в сыворотке. Для диагностики первичного синдрома Шегрена должно присутствовать хотя бы четыре критерия и один из них должен быть либо свидетельством лимфоцитарной инфильтрации, либо наличием аутоантител. Пациенты с сосуществующим системным заболеванием соединительной ткани расцениваются как пациенты с вторичным синдромом Шегрена. Исключение составляют другие заболевания и лекарства, которые могут вызывать сухость.
Для установления субъективных симптомов сухости глаз и полости рта используется утвержденный универсальный опросник. В клинической практике для диагностики уменьшенного слюноотделения может быть использован ряд неинвазивных методов.
1. Сиалометрия. Сиалометрия включает оценку общей выработки слюны всеми слюнными железами за 15 минут. Наличие СШ предполагают в случае, если общее нестимулированное слюноотделение составляет менее 1,5 л за 15 минут. Для оценки «стимулированной» секреции слюны можно применять лимонный сок или лимонную кислоту, низкий уровень секреции указывает на СШ.
2. Сцинтиграфия слюнных желез. Сцинтиграфия слюнных желез — это функциональное исследование, в котором оценивается выработка слюны путем измерения секреции радиоизотопа (99mнатрия пертехнетата) в полость рта. Сцинтиграфия слюнных желез предоставляет функциональную информацию об отдельных слюнных железах и позволяет отличить снижение продукции слюны от снижения ее выделения. За последнее десятилетие отмечается тенденция в сторону количественной оценки синдрома Шегрена (СШ) на основе ряда параметров кривых зависимости активности от времени. С учетом высокой стоимости и необходимости использования облучения, эти показатели пока широко не применяются, но в отдельных случаях являются полезным диагностическим инструментом.
Сиалография — это метод визуализации, основанный на ретроградном заполнении слюнного протока контрастным веществом. Чаще всего выявляют расширение слюнных протоков и камни в них.
3. Обследование сухости глаз. Диагноз сухого кератоконъюнктивита основан на выявлении снижения образования слюны, повреждении роговицы или обоих признаков. Образование слезы измеряется в тесте Ширмера. Он выполняется путем помещения стандартной полоски бумаги в нижний свод каждого глаза и измерения длины фильтрационной бумаги, которая становится влажной через пять минут. Европейско-американская классификационная система использует пороговое значение 5 мм за пять минут, меньшие значения указывают на сухость глаза. Альтернативный метод состоит в потускнении краски (бенгальский розовый или лиссаминовый зеленый), которая остается на нежизнеспособной роговице и конъюнктиве.
Побледнение оценивается по шкале van Bijsterveld; 4 балла и более указывают на сухой кератоконъюнктивит. Эти тесты обладают высокой чувствительностью, но низкой специфичностью.
4. Лабораторные исследования. У пациентов с синдромом Шегрена (СШ) часто обнаруживаются такие маркеры выраженного воспаления, как высокая СОЭ, анемия и гипоальбуминемия.
Серологический анализ указывает на наличие гиперглобулинемии у 80% пациентов с первичным СШ. Аутоантитела включают Ro (SSA) и La (SSB) — антитела, а также ревматоидный фактор и АНА.
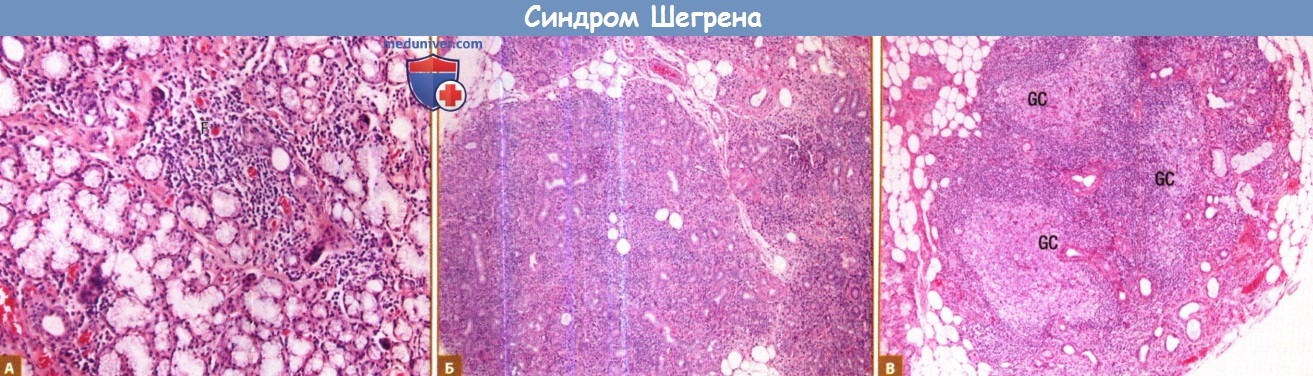
Степень лимфоцитарной инфильтрации колеблется от умеренной (А) до диффузной (Б).
При наиболее тяжелых формах может наблюдаться формирование герминативного центра (В). F—лимфоцитарный фокус; GC — герминативный центр.
г) Патология (гистология) синдрома Шегрена. Ни одна из вышеописанных диагностических процедур не является специфической для синдрома Шегрена. Наиболее надежный диагностический признак выявляется по результатам биопсии малой слюнной железы. Для этого делается небольшой надрез на внутренней поверхности губы, после чего берут образец ткани слюнной железы. Наличие локального перидуктального инфильтрата, состоящего из Т и В лимфоцитов, а также небольшого числа плазмоцитов — отличительный признак СШ. Выраженность лимфоцитарной инфильтрации определяется полуколичественным методом с помощью системы подсчета очагов.
Под очагом понимается конгломерат не менее, чем из 50 лимфоцитов на 4 мм2 ткани железы, а выявление одного или более очагов считается признаком синдрома Шегрена. У пациентов с синдромом Шегрена также могут обнаруживаться атрофия и жировая ткань, но они присутствуют и у здоровых людей в пожилом возрасте. Несмотря на то, что биопсия слюнных желез позволяет получить важную информацию, благодаря которой можно установить точный диагноз, ее чувствительность и специфичность под вопросом. У некоторых пациентов с первичным синдромом Шегрена, у которых снижается отток слюны и выявляются антитела к SSA и SSB, при биопсии малых слюнных желез лимфоцитарная инфильтрация не выявляется. Кроме того, очаги скопления лимфоцитов в слюнных железах могут присутствовать и у здоровых людей.
- Рекомендуем далее ознакомиться со статьей "Прогноз и современное лечение синдрома Шегрена"
Редактор: Искандер Милевски. Дата публикации: 15.2.2019

