Болезнь Кавасаки - причины, эпидемиология, клиника
Причины, эпидемиология болезни Кавасаки:
• Острое системное заболевание, для которого характерны васкулит, лихорадка, шейный лимфаденит, поражение кожи и слизистых оболочек. Болеют обычно дети до 5 лет.
• Болезнь Кавасаки — самая частая причина приобретенных пороков сердца у детей в развитых странах.
• Этиология по-прежнему неизвестна. Предполагается инфекционная природа заболевания и наследственная предрасположенность к нему.
• Диагностических исследований на болезнь Кавасаки не разработано.
• Почти у 25% нелеченных больных развиваются аневризмы коронарных артерий. На фоне лечения это осложнение возникает у 2—4 % больных.
Клиническая картина болезни Кавасаки:
• Диагноз ставят по клинической картине, которая включает лихорадку продолжительностью по крайней мере 5 дней и 4 из следующих 5 признаков:
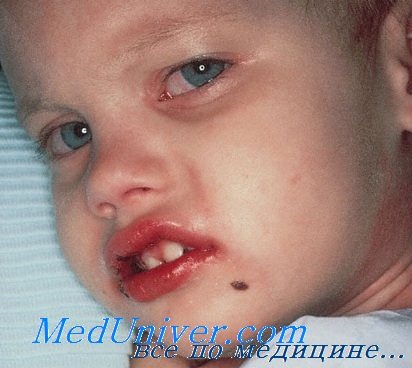
- Двусторонняя инъекция конъюнктивы (негнойная), обычно за исключением области лимба.
- Изменения слизистой оболочки рта, в т.ч. гиперемия и трещины на губах, земляничный язык, гиперемия слизистой оболочки глотки.
- Негнойный шейный лимфаденит.
- Отеки эритема кистей и стоп (в начале болезни); шелушение кожи ногтевых валиков в подострой стадии.
- Полиморфная сыпь.
• Температура тела обычно высокая (> 39 °С).
• Поражение кожи может напоминать лекарственную сыпь, крапивницу или полиморфную экссудативную эритему.
• Сыпь может быть наиболее выражена в промежности и сопровождаться шелушением.
• Везикул, пузырей и геморрагической сыпи обычно не бывает; изредка развивается гангрена конечностей.
• Помимо коронарного артериита могут возникать и другие осложнения со стороны сердца, в т.ч. миокардит, вальвулит, экссудативный перикардит, инфаркт миокарда.
• Возможно атипичное течение заболевания, особенно у грудных детей. При этом у больного присутствуют не все диагностические критерии. Болезнью Кавасаки может оказаться и необъяснимая лихорадка у ребенка, даже если при этом отмечаются не все диагностические признаки.
Диагностика болезни Кавасаки:
• Диагноз ставят на основании продолжительной лихорадки и других диагностических критериев, описанных выше.
• Лабораторные исследования выявляют признаки воспаления в общем анализе крови (повышение СОЭ, С-реактивного белка), стерильную лейкоцитурию, повышение активности сывороточных аминотрансфераз, цитоз в ликворе.
• В острой фазе может наблюдаться тромбоцитопения, анемия и гипоальбуминемия. На 2—3-й неделе заболевания возникает тромбоцитоз.
• Число лейкоцитов может быть нормальным или повышенным с преобладанием нейтрофилов.
• Рекомендуется выполнить ЭхоКХ в двухмерном режиме. Дополнительные диагностические возможности дают спиральная КТ (с получением серии срезов сердца) и МР-ангиография коронарных артерий.
• Больным с лихорадкой в течение 5 дней или дольше, у которых отмечается менее 4 диагностических критериев, диагноз болезни Кавасаки можно подтвердить или исключить с помощью двухмерной ЭхоКГ или коронарной ангиографии.
- Рекомендуем далее ознакомиться со статьей "Дифференциальная диагностика болезни Кавасаки"
Оглавление темы "Дерматология":- Дифференциальная диагностика ювенильного дерматомиозита (ЮДМ)
- Лечение ювенильного дерматомиозита и его прогноз
- Системная красная волчанка (СКВ) - причины, эпидемиология, клиника
- Волчаночный синдром новорожденных - проявления, клиника
- Критерии диагностики системной красной волчанки (СКВ)
- Лечение системной красной волчанки (СКВ) и ее прогноз
- Болезнь Кавасаки - причины, эпидемиология, клиника
- Дифференциальная диагностика болезни Кавасаки
- Лечение болезни Кавасаки и ее прогноз
- Склероатрофический лишай - причины, диагностика, лечение

