Гидрометрокольпос у плода. Врожденные пороки развития опорно-двигательной системы у плода.
Гидрометрокольпос представляет собой расширение влагалища и полости матки, вызванное скоплением секрета вследствие обструкции. Частота порока составляет 1:16 000 новорожденных.
Гидрометрокольпос встречается в изолированном виде при неперфорированном гимене, но также может сопровождать атрезию влагалища, шейки матки, неперфорированныи анус и другую урогенитальную патологию. Случаи гидрометрокольпоса могут возникать спорадически или входить в состав синдромов McKusick - Kaufman и Bardet -Biedl.
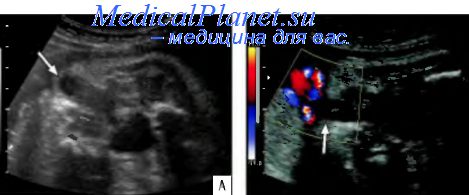
При ультразвуковом исследовании плодов женского пола гидрометрокольпос характеризуется наличием чаще гипоэхогенного образования в нижних отделах туловища плода между мочевым пузырем и позвоночником. Нередко может регистрироваться выбухание образования в область промежности. Дифференциальную диагностику следует проводить с кистами яичника и расширением прямой кишки. Прогноз при гидрометрокольпосе зависит от сочетанных аномалий.
Среди опухолей вульвы у плода пренатально была диагностирована только лимфангиома. Эта опухоль имеет анэхогенное содержимое с перегородками и постепенно увеличивается при динамическом наблюдении, но обычно ее размер не привышает 2-3 см. Прогноз при лимфангиоме вульвы благоприятный.
Врожденные пороки развития опорно-двигательной системы
Врожденные пороки развития опорно-двигательной системы (ВПР ОДС) - это многочисленная группа пороков различных по этиологии, патогенезу и клиническим проявлениям. ВПР ОДС встречаются реже других пороков - в среднем в 2-3 случаях на 10 000 новорожденных. Хорошо известна шутка знаменитого немецкого профессора М. Хан-смана о том, что врачу ультразвуковой диагностики, который работает в учреждении I уровня, необходимо отработать не менее 300 лет для того, чтобы диагностировать некоторые формы скелетных дисплазий. Ниже приведены показатели частоты встречаемости наиболее распространенных ВПР ОДС. Эти данные лишний раз доказывают, что этот вид патологии плода является очень редким. Тем не менее изучение пренатальных проявлений ВПР ОДС играет важную роль в дородовой диагностике врожденных и наследственных заболеваний, поскольку многие из этих пороков имеют неблагоприятный прогноз для жизни и здоровья. Около 25% плодов с ВПР ОДС рождаются мертвыми, 30% детей с этой патологией умирают в неонатальном периоде.
Ультразвуковая оценка опорно-двигательной системы плода становится возможной с конца I триместра беременности. Отдельные элементы скелета начинают визуализироваться с самых ранних сроков беременности и к 12-14 нед все его основные структуры становятся доступными для оценки. К настоящему времени в специализированных журналах уже опубликовано более трех десятков случаев ранней (11-14 нед) диагностики различных скелетных дисплазий, однако основную информацию о формировании скелета и темпах его роста дает ультразвуковое исследование во II триместре беременности. Более того некоторые нозологические формы ВПР ОДС доступны ультразвуковой диагностике только к концу беременности или в постнатальном периоде.
Основу пренатальной диагностики ВПР ОДС составляет методически правильная фетометрия. В отечественной литературе хорошо изложены принципы проведения ультразвукового исследования плодов с подозрением на патологию скелета, поэтому мы позволим себе лишь напомнить основные положения. Измеряя длину трубчатых костей (точнее, их диафизов) и сопоставляя результаты с нормативными значениями для данного срока беременности, можно с высокой вероятностью исключить множество скелетных дисплазий, поскольку выраженное (менее 5-го процентиля) укорочение трубчатых костей характерно для большинства ВПР ОДС.
Следует помнить, что при каждом ультразвуковом исследовании врач должен оценивать все трубчатые кости. Отсутствие или гипоплазия некоторых из них свидетельствует о наличии у плода серьезного заболевания. Например, изменения лучевый костей требуют исключения у плода ряда синдромов (Холта -Орама, Баллера - Герольда, Леви - Холистера, VACTERAL, анемии Фанкони, синдрома TAR и др.). Кроме того, тщательная фетометрия позволяет достаточно просто диагностировать редукционное поражение конечностей.
Из 4 случаев этой патологии, зарегистрированных за последнее время в нашем центре, 2 были выявлены при рутинном исследовании, в 1 наблюдении был подтвержден диагноз другого учреждения и 1 случай был пропущен. Последняя клиническая ситуация явилась убедительным доказательством того, что каждое ультразвуковое исследование следует проводить тщательно. Этой пациентке эхография была показана только для оценки возможностей проведения инвазивной диагностики во II триместре по социальным показаниям (установление отцовства). Несоблюдение ультразвукового протокола, ксожалению, привело к пропуску порока.
Помимо длины трубчатых костей и их количества, врач ультразвуковой диагностики должен обращать внимание на форму костей, их эхогенность, оценивать структуру позвоночника, а также состояние мягких тканей конечностей и подвижность крупных суставов. Дополнительно необходимо изучать строение кистей и стоп, поскольку при ВПР ОДС нередко регистрируются их аномалии (деформация, фиксированное положение, аномальное количество пальцев, изменение их формы и позиции).
Следует уделять внимание форме, размерам и эхогенности черепа, грудной клетки и ребер, а также наличию лицевых аномалий и изменений в других органах и системах.
Многие авторы рекомендуют использовать различные алгоритмы изучения скелета плода при возникновении подозрения на ВПР ОДС. Один из наиболее удачных алгоритмов, по нашему мнению, это алгоритм, предложенный L. Goncalves и соавт.. Авторы считают необходимым после измерения длины трубчатых костей (первый этап) определить тип их укорочения (второй этап). Возможно укорочение бедра и/или плеча (ризомелия), укорочение предплечья и/или голени (мезомелия), укорочение стоп и/или кистей (акромелия) и укорочение всех отделов конечностей (микромелия). Затем - на третьем этапе - следует определить вид изменения костей (искривление, снижение эхогенности, наличие переломов, расширенние метафизов и т.д.).
После оценки трубчатых костей необходимо перейти к изучению и измерению грудной клетки (четвертый этап). Следующий пятый этап - это исследование пальцев, т.е. их количества и формы (полидактилия -увеличение количества пальцев, олигодактилия -уменьшение количества пальцев, адактилия- отсутствие пальцев, брахидактилия - укорочение пальцев, клинодактилия- искривление пальцев, синдактилия-сращение пальцев), атакже изучение структуры кистей и стоп (шестой этап). На седьмом этапе необходимо оценить череп по форме и эхогенности. Основные термины, описывающие его эхографические характеристики, - это макрокрания (увеличение головы), выступающий лоб, череп в форме трилистника или башенный череп. Кроме того, этот алгоритм включает исследование лица (восьмой этап), поскольку лицевой череп может меняться при ВПР ОДС (расщелины, гипер- или гипотелоризм). Девятую позицию занимает исследование позвоночника, т.е. оценка его формы, длины и эхогенности.
Изучение двигательной активности плода и подвижности суставов также входят в описываемый алгоритм. На последнем этапе следует оценить количество вод и состояние других органов и систем плода.
- Читать далее "Диагностика врожденных пороков развития опорно-двигательной системы у плода. Пренатальная диагностика ВПР ОДС."
Оглавление темы "Патология половой системы плода.":1. Мегацистис у плода. Синдром задних уретральных клапанов плода.
2. Мегацистис-микроколон-интестинальный гипоперистальтический синдром. Диагностика гипоперистальтического синдрома.
3. Экстрофия мочевого пузыря. Диагностика экстрофии мочевого пузыря.
4. Удвоение мочевого пузыря. Диагностика удвоения мочевого пузыря.
5. Определение пола плода. УЗИ диагностика пола плода.
6. Аномалии мужских половых органов плода. Гидроцеле у плода.
7. Гипоспадия. УЗИ диагностика гипоспадии у плода.
8. Аномалии женских половых органов. Кисты яичников у плода.
9. Гидрометрокольпос у плода. Врожденные пороки развития опорно-двигательной системы у плода.
10. Диагностика врожденных пороков развития опорно-двигательной системы у плода. Пренатальная диагностика ВПР ОДС.

