Цистоуретроскопия: техника операции, этапы
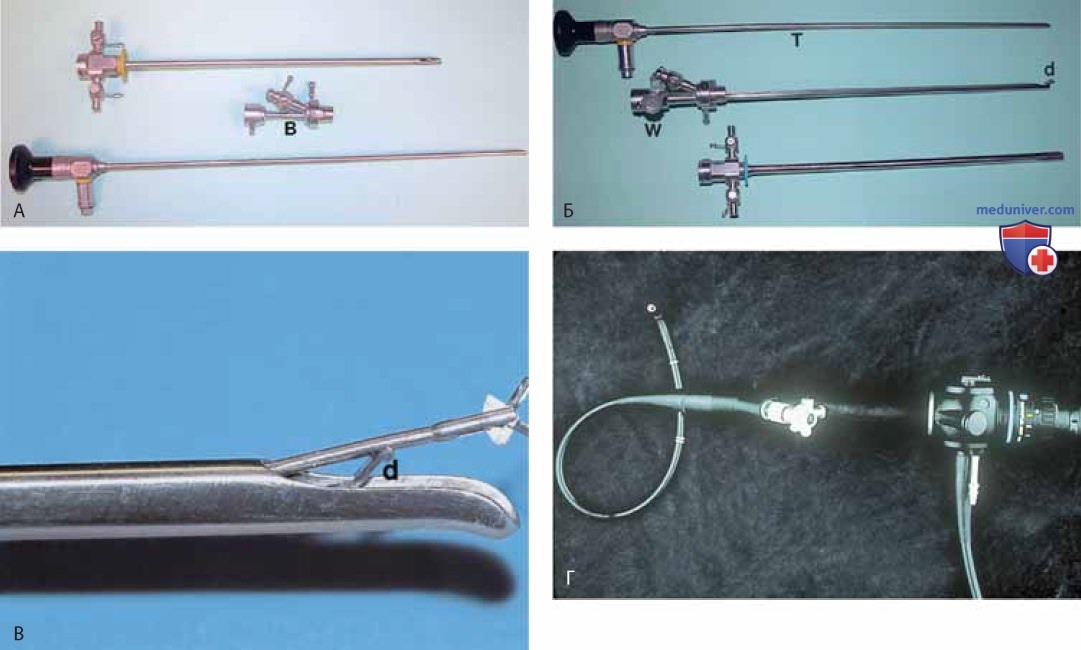
а) Инструменты. Жесткий уретроскоп является модификацией цистоскопа и предназначен исключительно для осмотра уретры (рис. 1).

Цистоскоп относительно короткий и имеет угол обзора 0°, что дает возможность адекватного осмотра стенок уретры. Футляр уретроскопа сконструирован таким образом, чтобы обеспечить максимальное расширение просвета уретры. Диаметр футляра может быть 15 и 24 Fr (4,5-7,2 мм). Больший диаметр футляра обеспечивает лучшую визуализацию благодаря подаче большего объема жидкости. Он также дает возможность лучшей визуализации такой патологии, как дивертикул уретры.
Жесткий цистоскоп состоит из трех частей: собственно цистоскопа, его футляра и «мостика» (рис. 2 А-В).
Каждый компонент выполняет определенную задачу. Цистоскоп проводит свет в полость мочевого пузыря и передает изображение. Он может иметь угол обзора 0° (прямой), 30° (косой), 70° (боковой) и 120° (с обратным углом обзора). Различные углы обзора облегчают осмотр всей полости мочевого пузыря. Угол обзора 0° недостаточен для выполнения цистоскопии. Угол обзора 30° обеспечивает наилучший обзор основания и задней стенки пузыря, а угол обзора 70° позволяет исследовать переднюю и боковые стенки. Возможность обратного обзора, предоставляемая линзой 120°, может оказаться полезной для осмотра внутреннего отверстия уретры. Для диагностической цистоскопии обычно достаточно цистоскопа с углом обзора 30°, хотя линза 70° может быть полезной при наличии подъема в области уретропузырного соединения, например после кольпосуспензии.
Непрямые цистоскопы имеют «мушку» — черную метку на наружной поверхности линзы, облегчающую ориентацию. Футляр обеспечивает введение цистоскопа и доставку жидкости в полость мочевого пузыря. Футляр может иметь диаметр от 17 до 28 Fr (5,1-8,4 мм). Цистоскоп диаметром 15 Fr (4,5 мм) лишь частично заполняет собой футляр цистоскопа, оставляя пространство для введения жидкости. Футляр наименьшего диаметра идеален для диагностических процедур, тогда как для введения инструментов диаметр футляра должен составлять не менее 19 Fr (5,7 мм). Проксимальный конец футляра имеет два канала: для введения и оттока жидкости, расширяющей полость органа. Дистальный отдел скошен для более комфортного введения цистоскопа в полость пузыря и имеет отверстие для инструмента. «Мостик», который может иметь один или два канала для введения инструментов в рабочий ирригационный канал, служит соединением между цистоскопом и футляром.
«Мостик» Альбаррана имеет дефлектор, расположенный на конце внутреннего футляра и проведенный сквозь отверстие на конце наружного футляра. Использование механизма дефлектора облегчает манипуляции инструментами в поле зрения.
В отличие от жесткого гибкий цистоскоп представляет собой единую систему, в которой соединены оптика и ирригационный канал (рис. 2 Г).
Рабочая часть цистоскопа имеет диаметр 15-18 Fr (4,5-5,4 мм) и длину 6-7 см. Гибкость волокон в сочетании с механизмом — дефлектором дистальной части инструмента, контролируемым с помощью рычага рядом с окуляром, обеспечивает отклонение конца цистоскопа на угол 290° в одной плоскости.
С гибким цистоскопом можно использовать любой источник света, обеспечивающий адекватное освещение через световолоконный оптический кабель, например ксеноновый источник света, который рекомендуют при видеозаписи или фотографировании; впрочем, новейшие камеры требуют меньшей яркости света. Видеозапись очень важна для документирования операции и обучения. Для расширения полости мочевого пузыря применяют три типа сред: неэлектропроводные жидкости, электропроводные жидкости и газы. Цистоуретроскопию можно выполнить, используя углекислый газ, но большинство врачей предпочитают стерильную воду или физиологический раствор. Жидкостная среда позволяет отмывать и удалять из полости пузыря кровь и частички тканей, которые могут затруднять визуализацию.
Более того, растяжение мочевого пузыря жидкостью в большей степени соответствует физиологии функционирования мочевого пузыря.
Кровь и другие загрязнения должны быть удалены со всех поверхностей и из стыков частей цистоскопа немедленно после вмешательства. Наиболее распространенный метод стерилизации — погружение в активированный 2% раствор глютаралдегида (Cidex или Surgifix, Inc., Arlington, TX) на 20 мин с последующим помещением в контейнер с чистой водой.
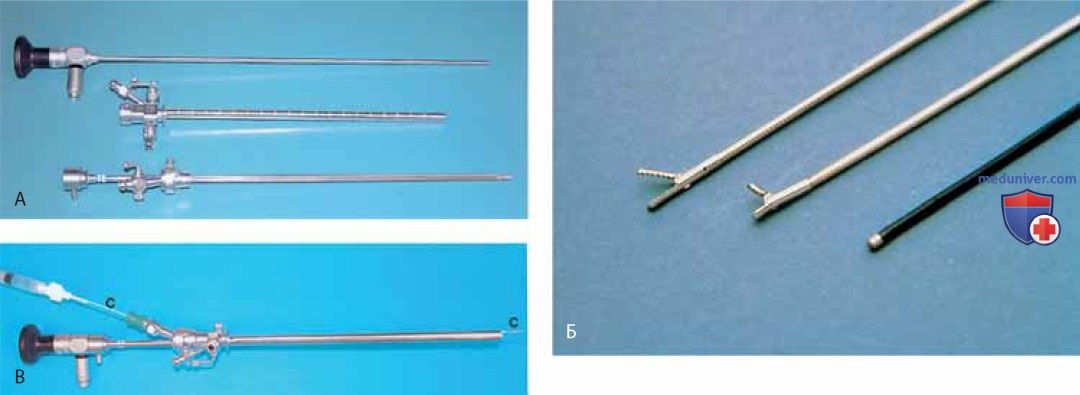
Хирургические инструменты (зажим, биопсийные щипцы, коагулятор) можно ввести сквозь операционный канал (рис. 3 А-В).
б) Показания и техника. Показания к осмотру уретры и полости мочевого пузыря следующие: рецидивирующие инфекционно-воспалительные заболевания системы мочевыделения, симптомы раздражения уретры и мочевого пузыря, гематурия, мочеполовой свищ, дивертикулы уретры и мочевого пузыря, недержание мочи при напряжении, гиперактивный мочевой пузырь, подозрение на интерстициальный цистит, камни мочевого пузыря, подозрение на рак мочевого пузыря или уретры, затрудненное мочеиспускание, инородное тело в мочевом пузыре, необходимость оценки функции мочеточников и стадирование рака шейки матки. Процедуру можно выполнить в амбулаторных условиях, в положении пациентки как для литотомии практически без обезболивания. На наружную поверхность футляра цистоскопа для безболезненного продвижения инструмента по уретре можно нанести местный анестетик.
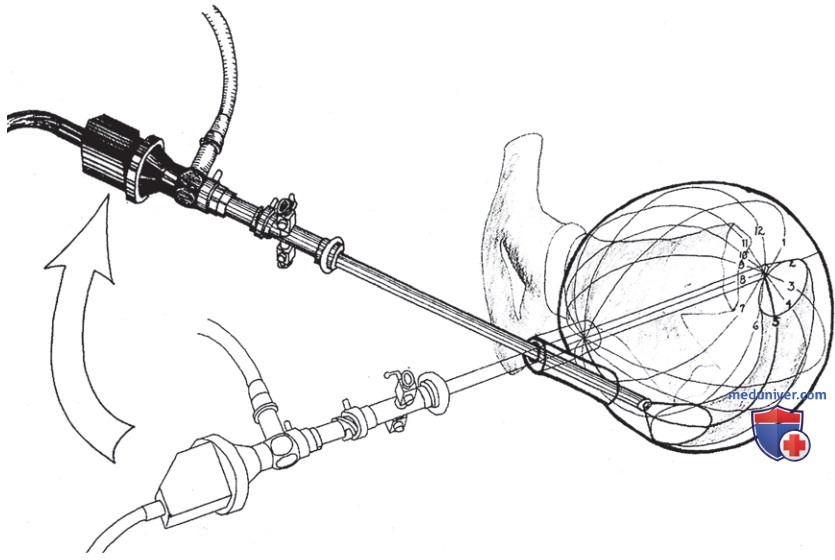
Уретру осматривают цистоскопом с линзой 0°, медленно продвигая его по направлению к шейке мочевого пузыря. Полость мочевого пузыря осматривают цистоскопом с углом обзора 30 или 70° в футляре диаметром 17 Fr (5,1 мм) с присоединенным «мостиком». Полость пузыря обследуют по часовой стрелке. Отдельно осматривают треугольник и устья мочеточников (рис. 4).
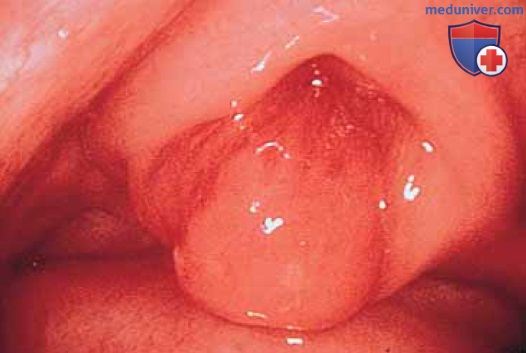
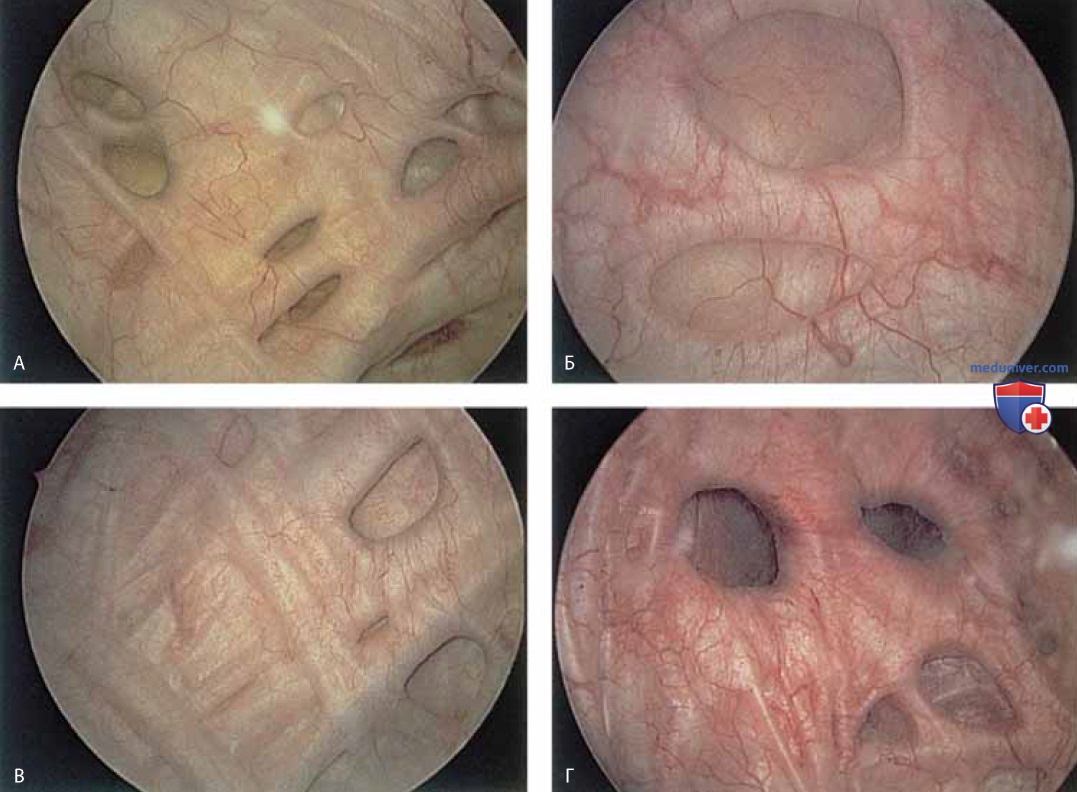
в) Уретроскопия (при норме и патологии). Слизистую оболочку уретры осматривают по мере продвижения цистоскопа по направлению к шейке мочевого пузыря (рис. 5-7).
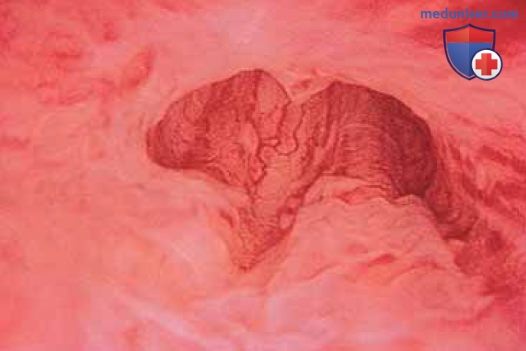
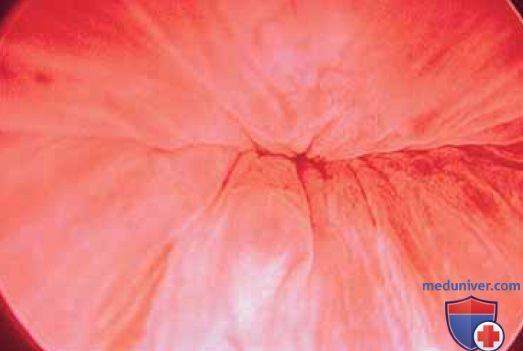

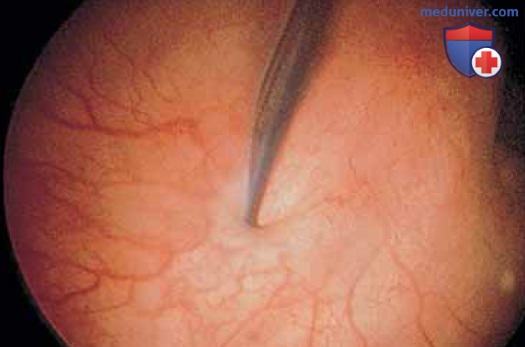
На этом уровне наблюдают реакции уретры и уретропузырного соединения на кашель, сжимание мышц промежности и натуживание. В норме просвет уретропузырного соединения закрыт (рис. 8).
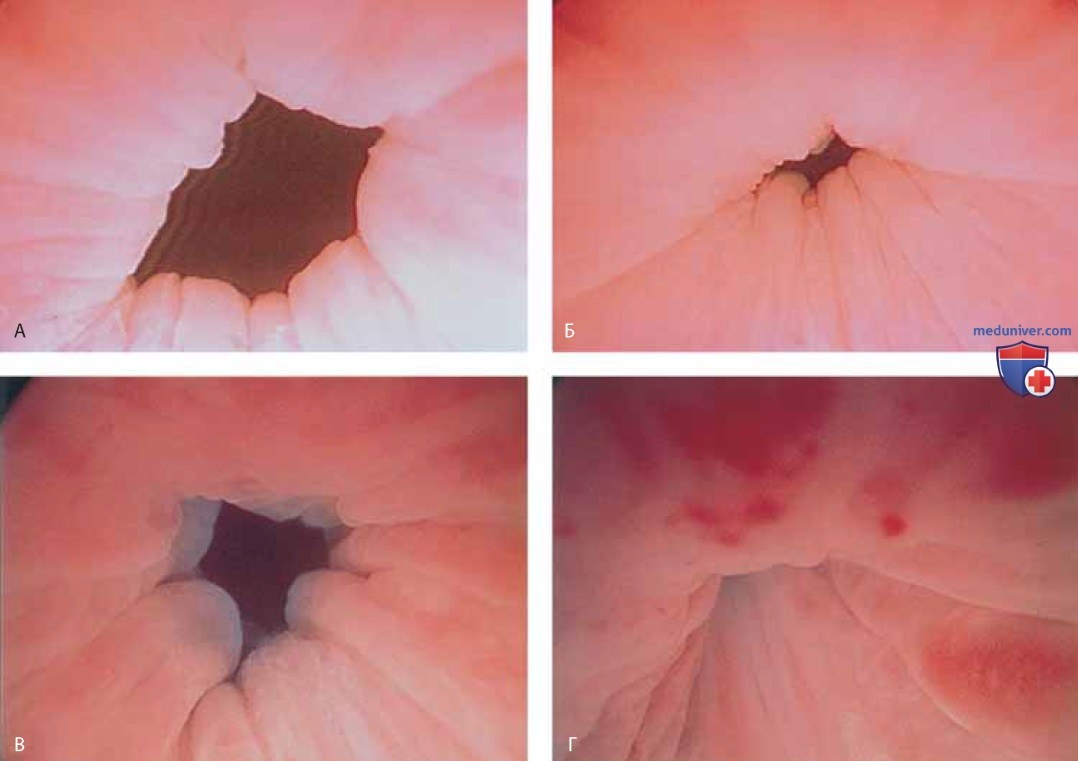
Мочеиспускание или другая стимуляция уретры заставляют уретру широко открыться (рис. 9).
Аналогичную картину наблюдают у пациенток с нестабильностью детрузора (рис. 10).
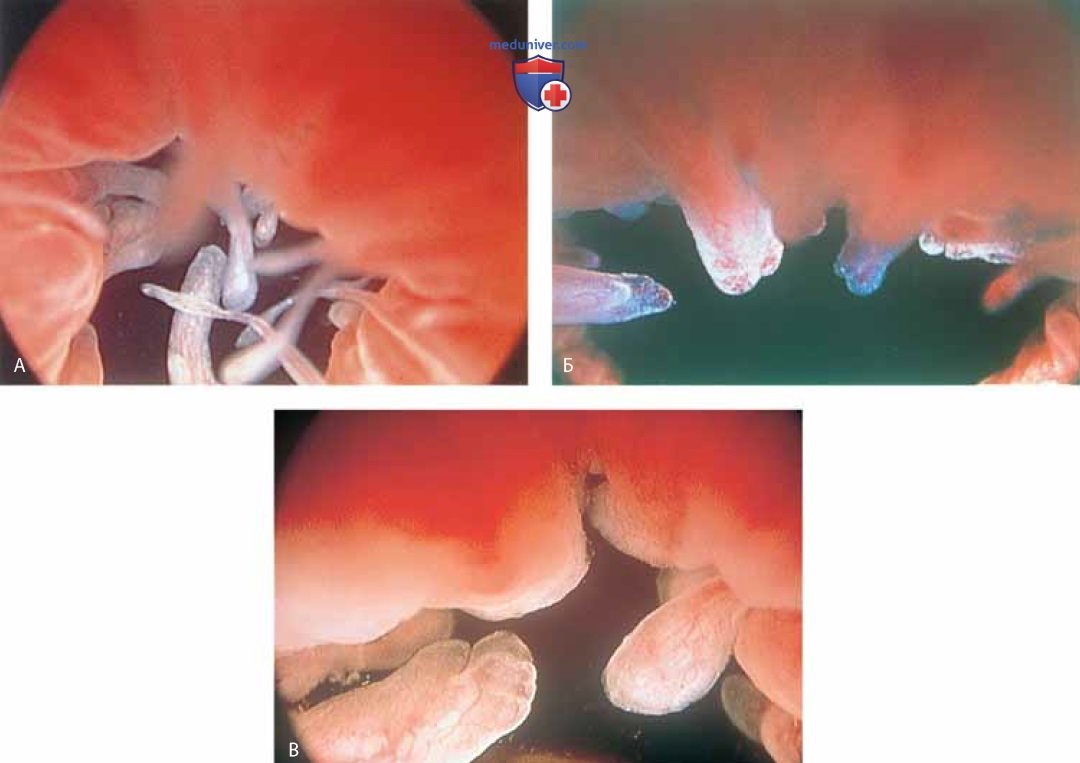
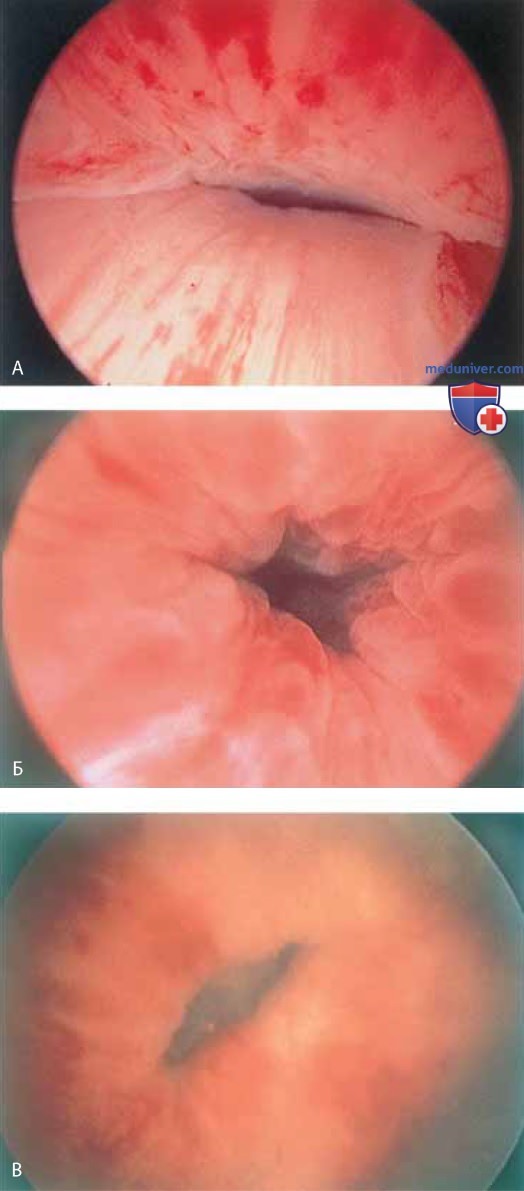
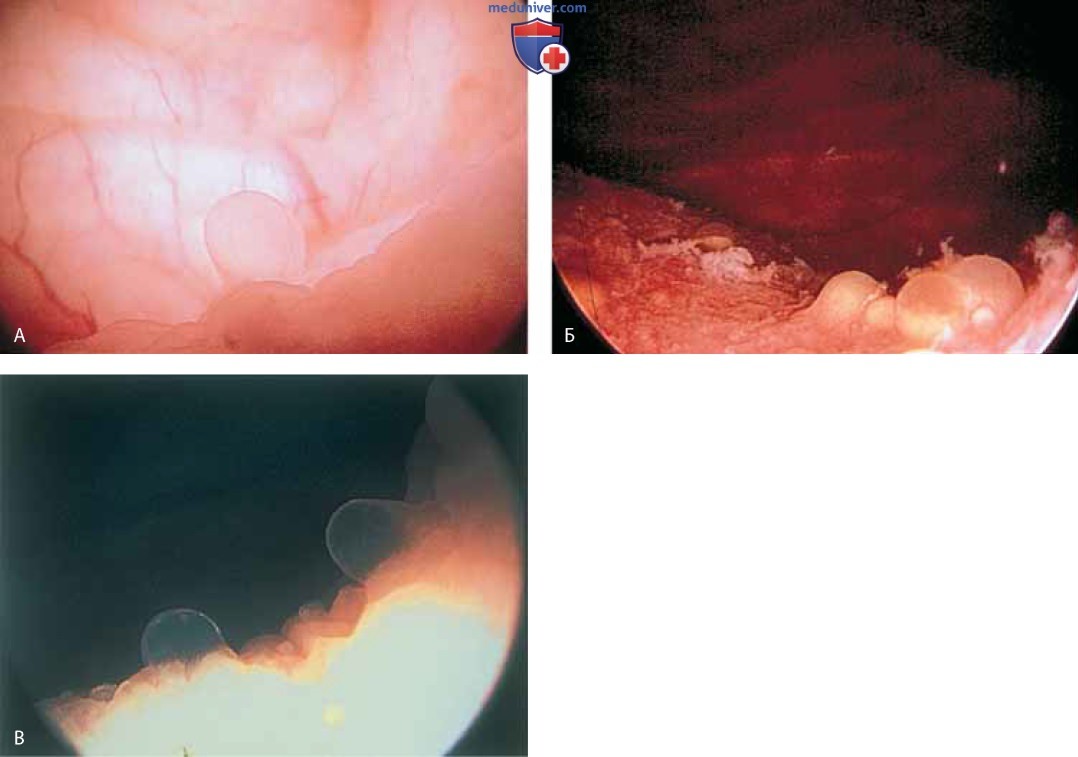
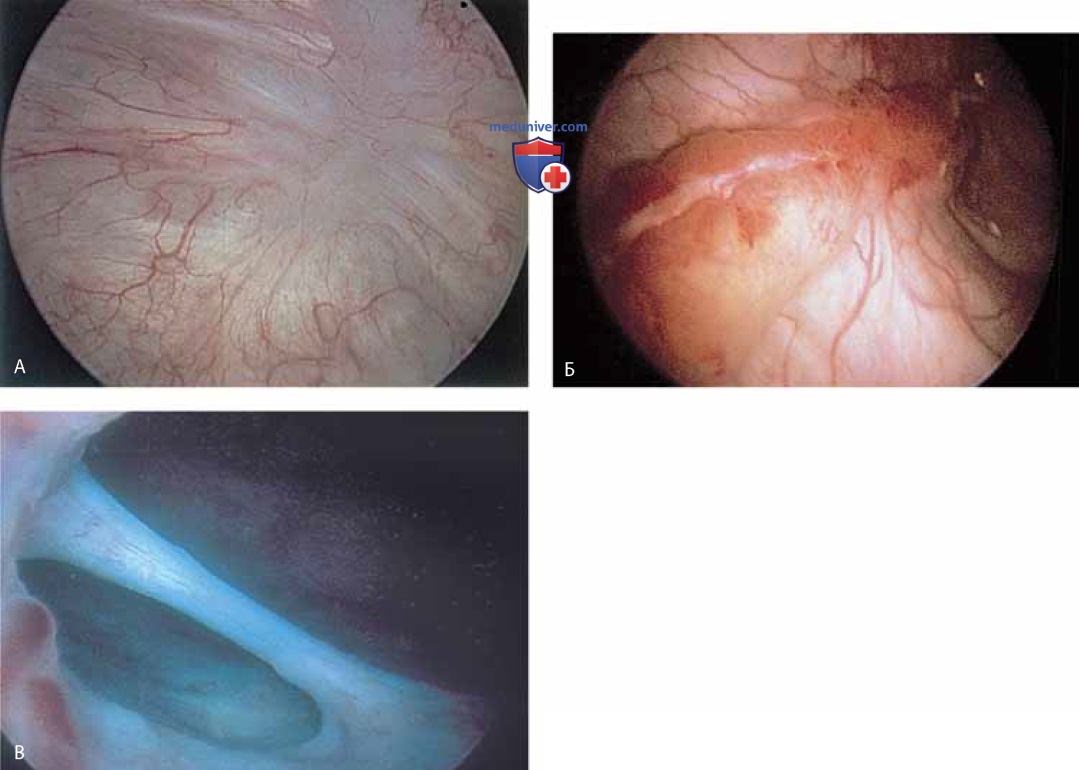
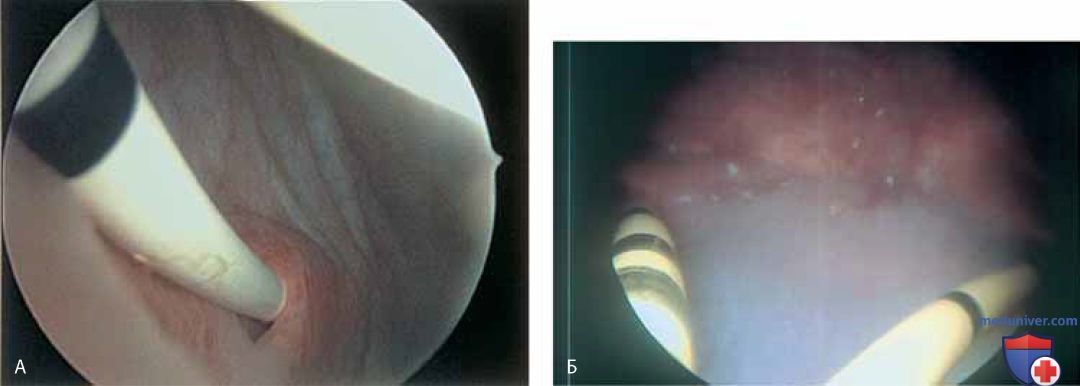
При наполненном мочевом пузыре цистоскоп медленно удаляют по мере расширения уретры поступающей из него жидкостью. В это время можно увидеть периуретральные железы (рис. 11 А-В) и поступающий из них экссудат (рис. 12).
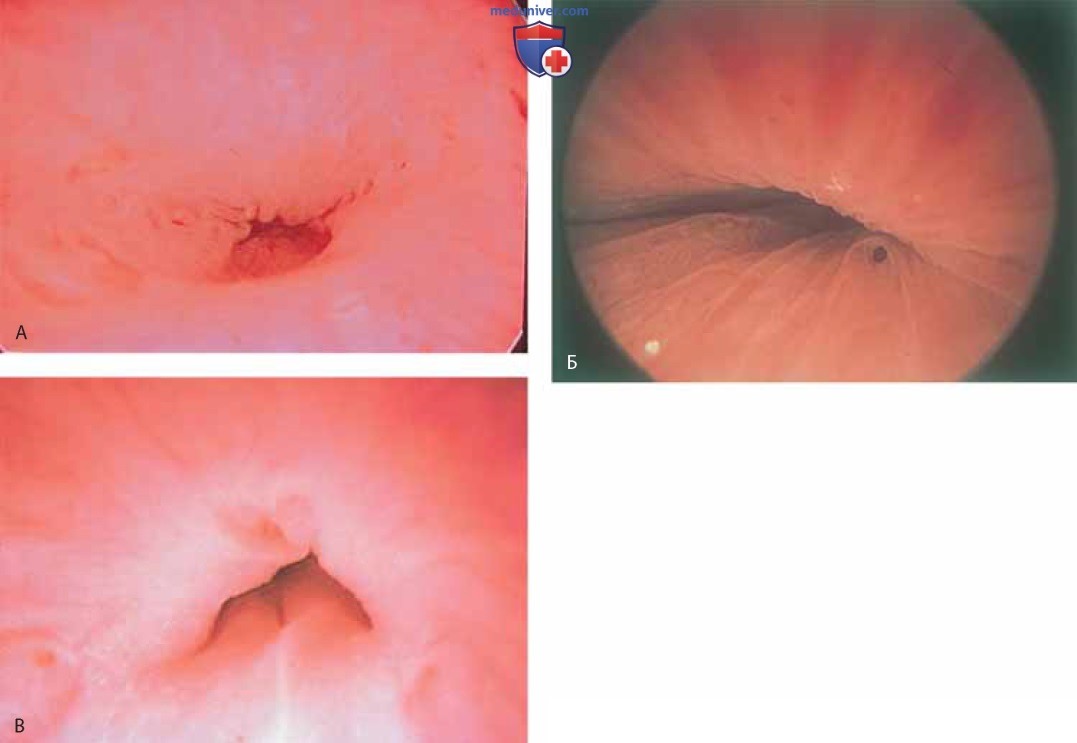

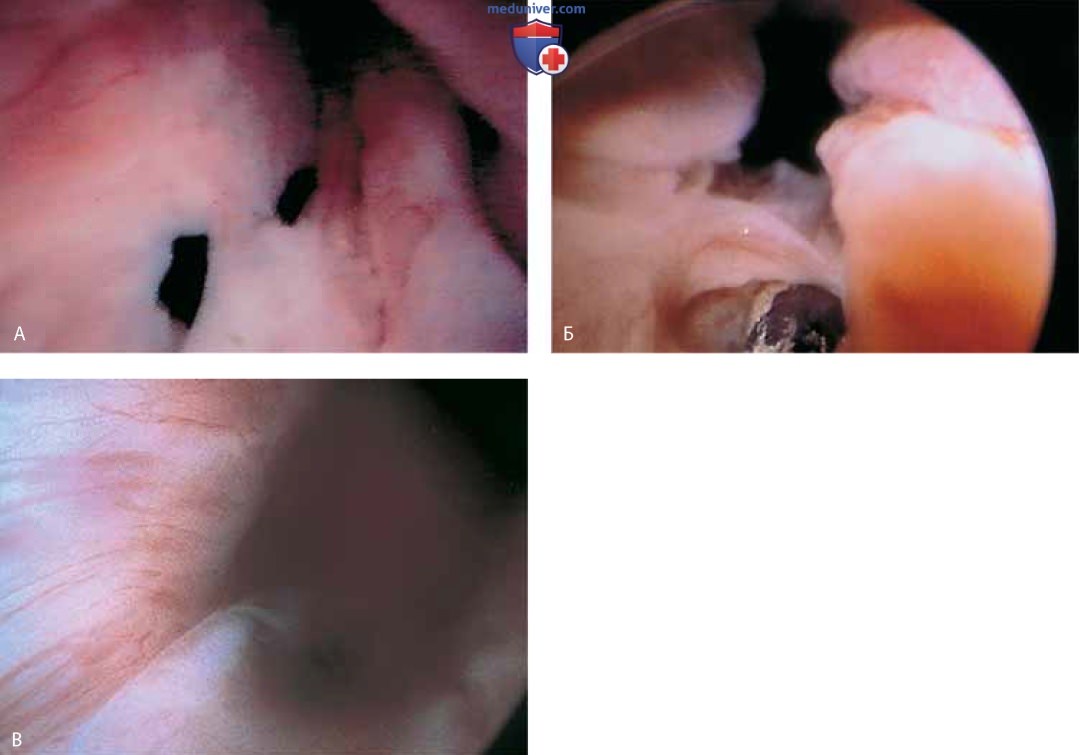
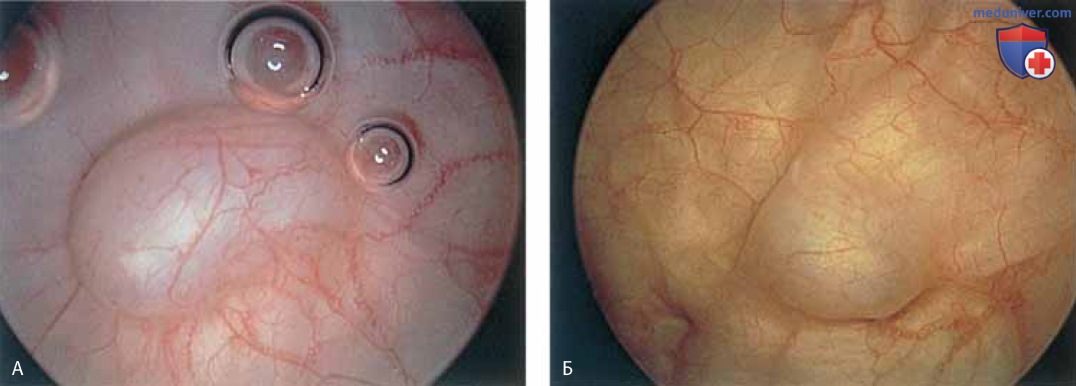
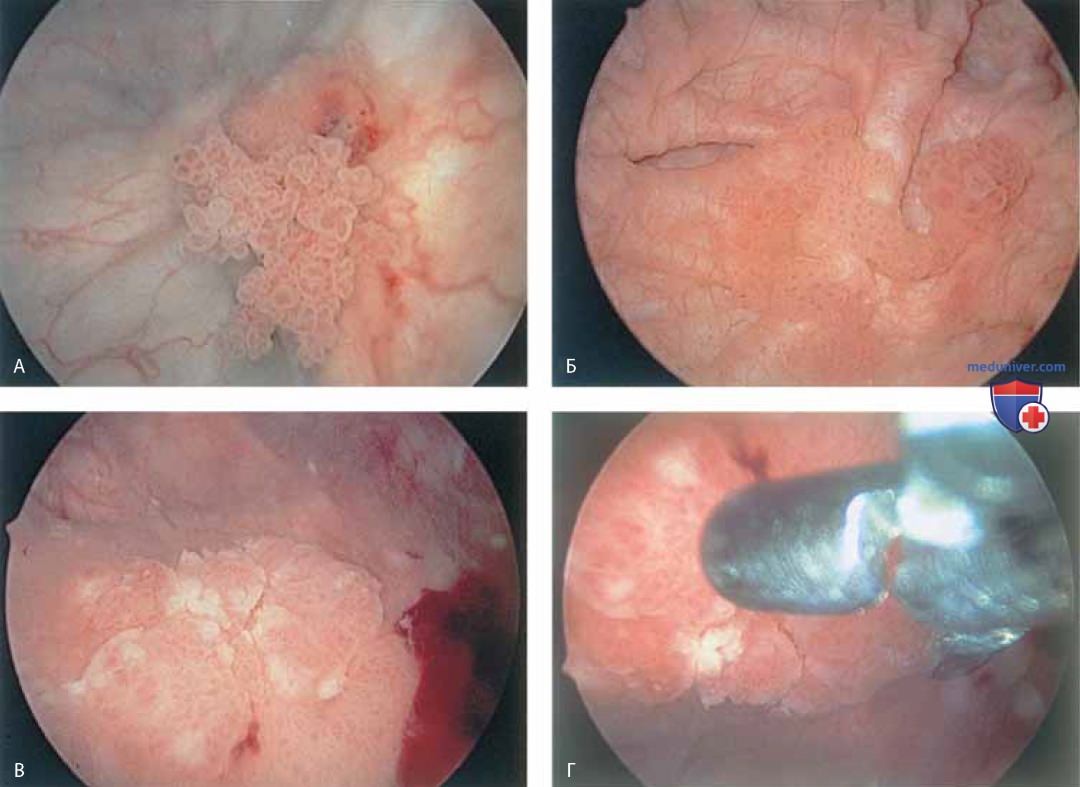
Кроме того, можно обнаружить инклюзионные кисты (рис. 13 А, Б), полипы (рис. 14 А-В).
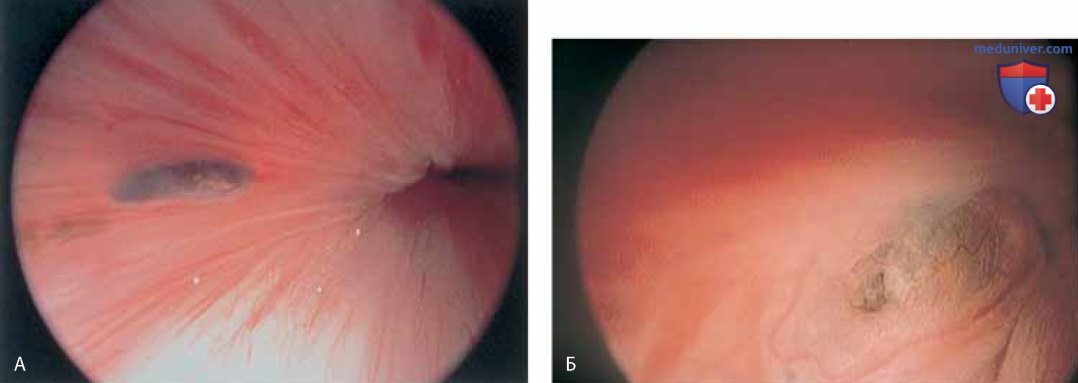
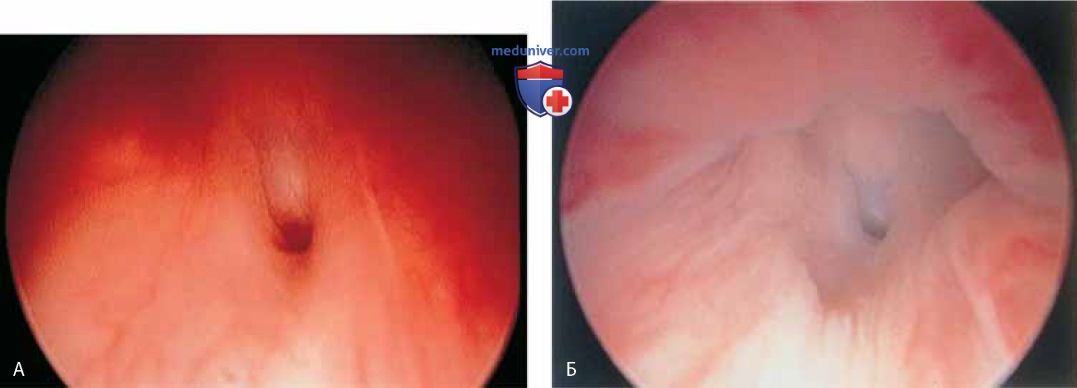
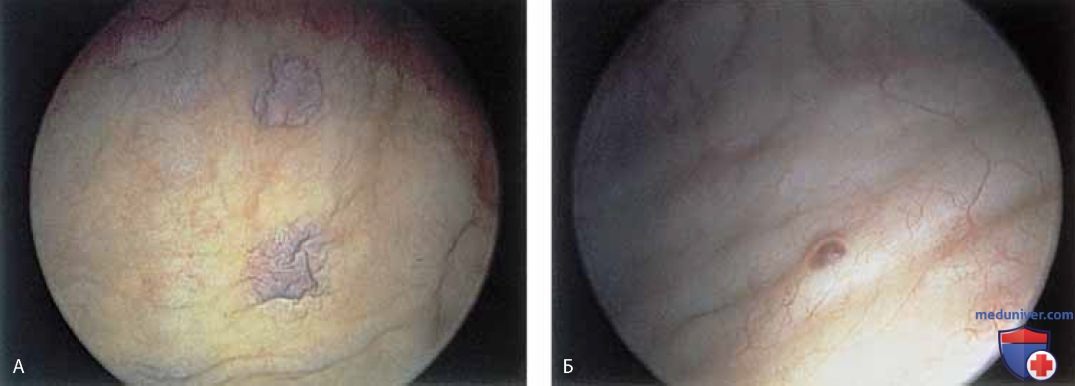
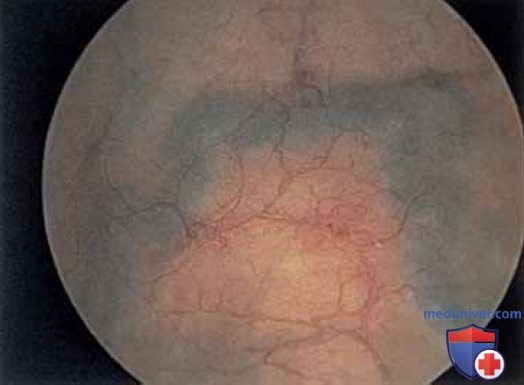
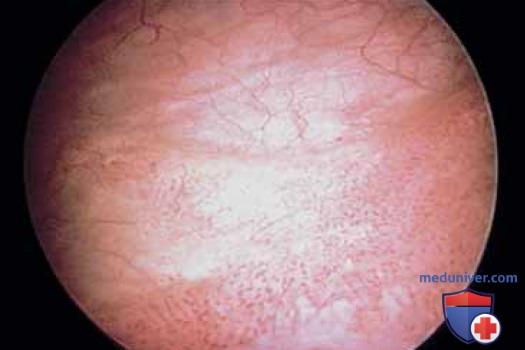
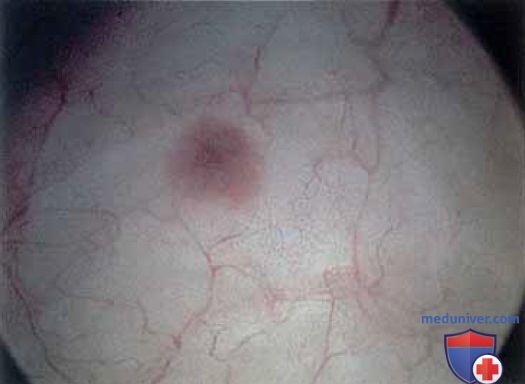
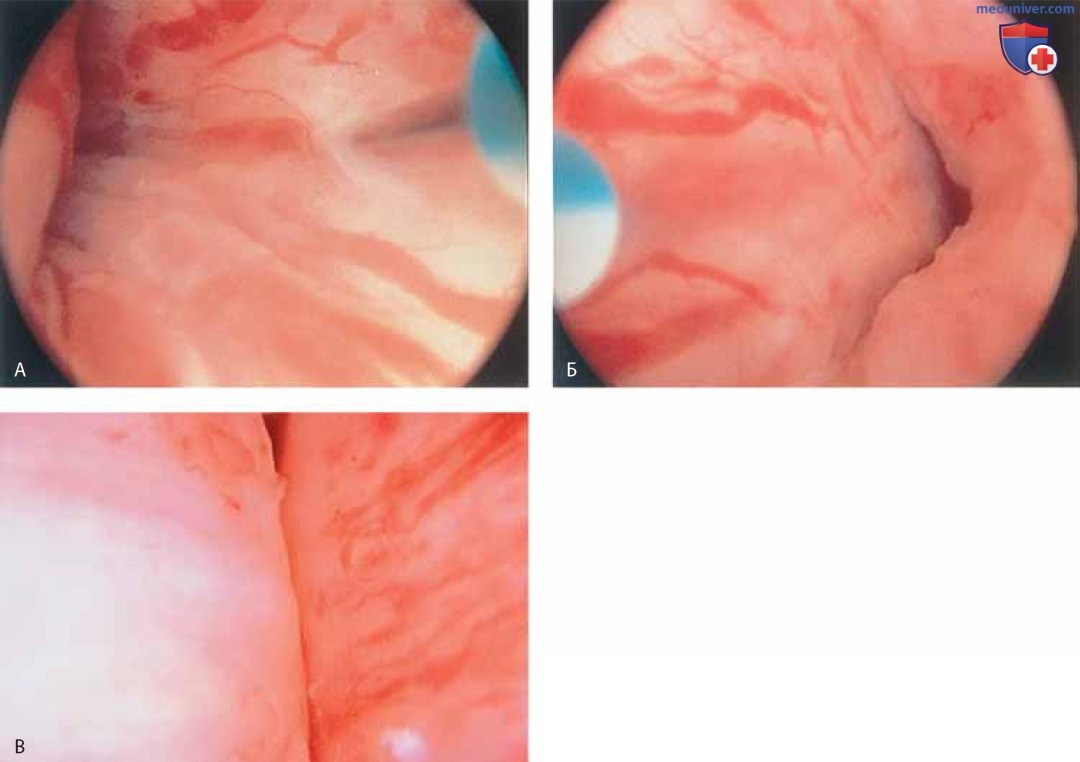
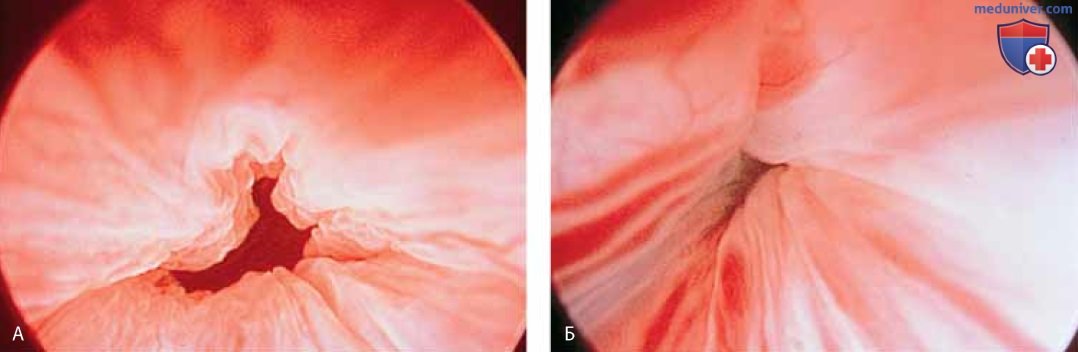
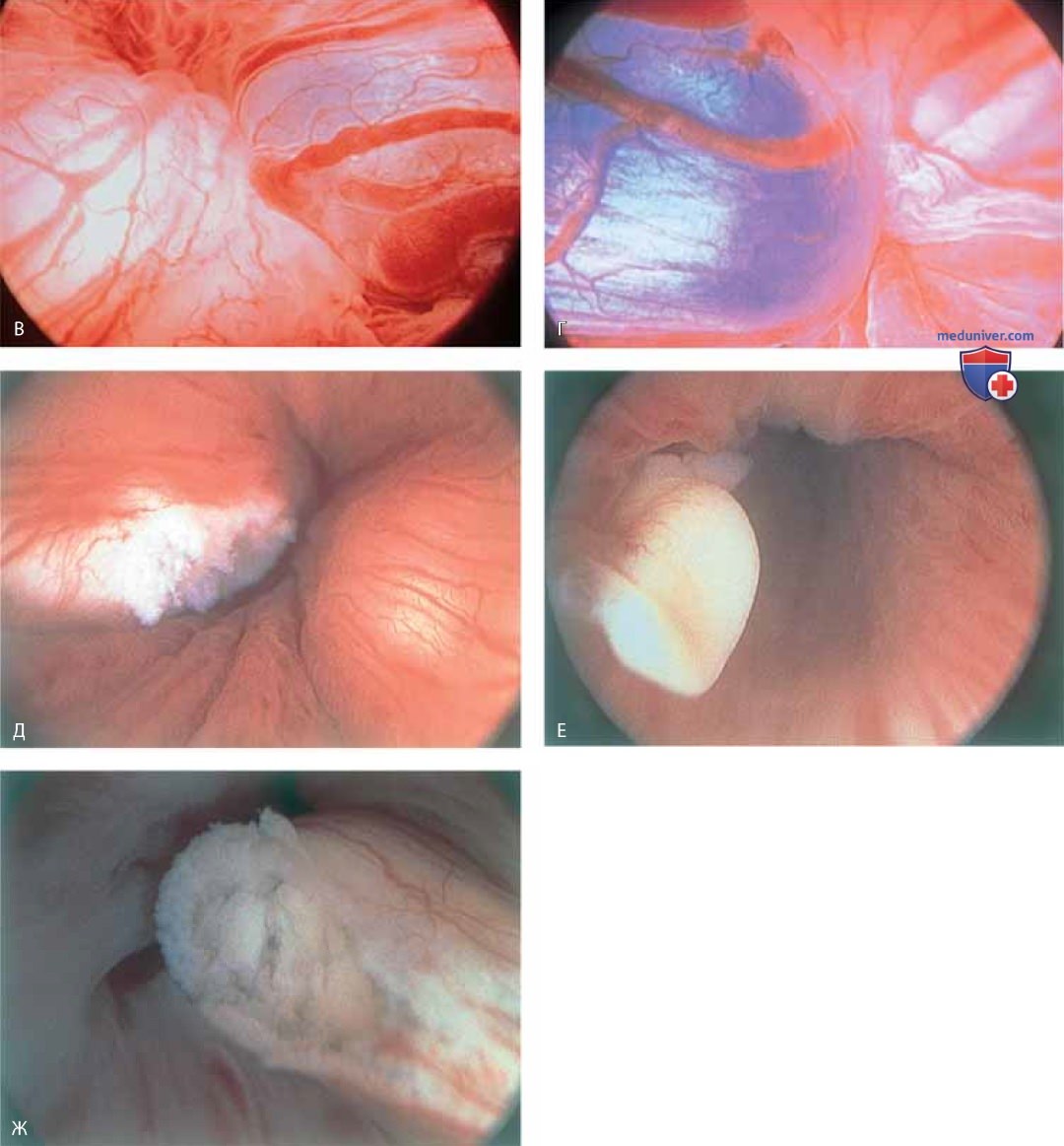
К патологическим изменениям относят пролапс уретры (рис. 15 А, Б), карункул (рис. 16), воспаление (рис. 17 А-В), дивертикул (рис. 18 А-В), свищ (рис. 19) и эктопический мочеточник с устьем в шейке мочевого пузыря (рис. 20).
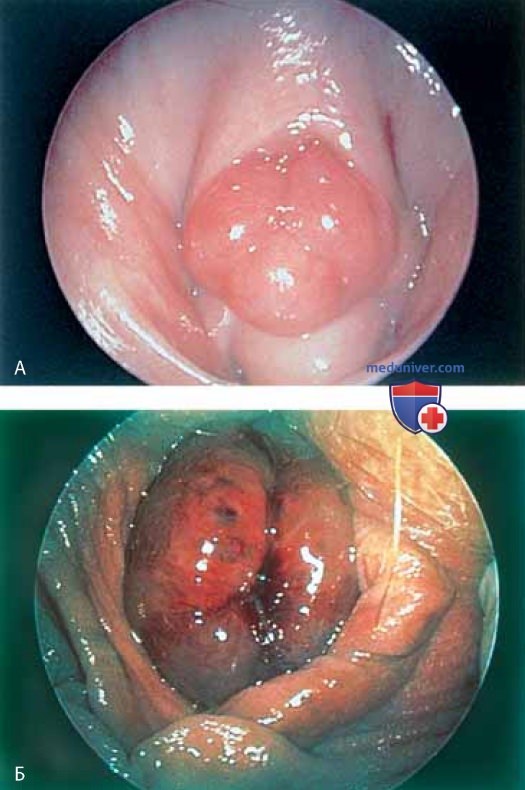
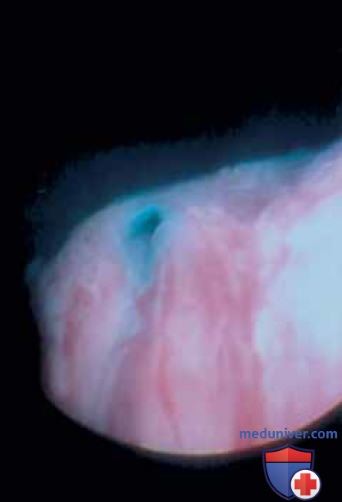
г) Цистоскопия (при норме и патологии). При цистоскопии угол обзора составляет 180°. Иногда врач, проводящий исследование, вводит палец во влагалище, чтобы облегчить визуализацию основания мочевого пузыря, особенно при выраженном пролапсе и цистоцеле. Емкость мочевого пузыря составляет от 350 до 500 мл.
В начале осмотра в точке 12 часов виден пузырек воздуха (рис. 21), последующий осмотр выполняют в следующей последовательности: в точках 1, 5, 11, 7 часов.
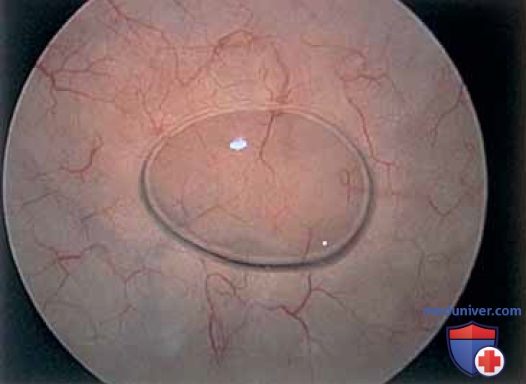
В заключение осматривают треугольник и устья мочеточников (рис. 22 А-Г).
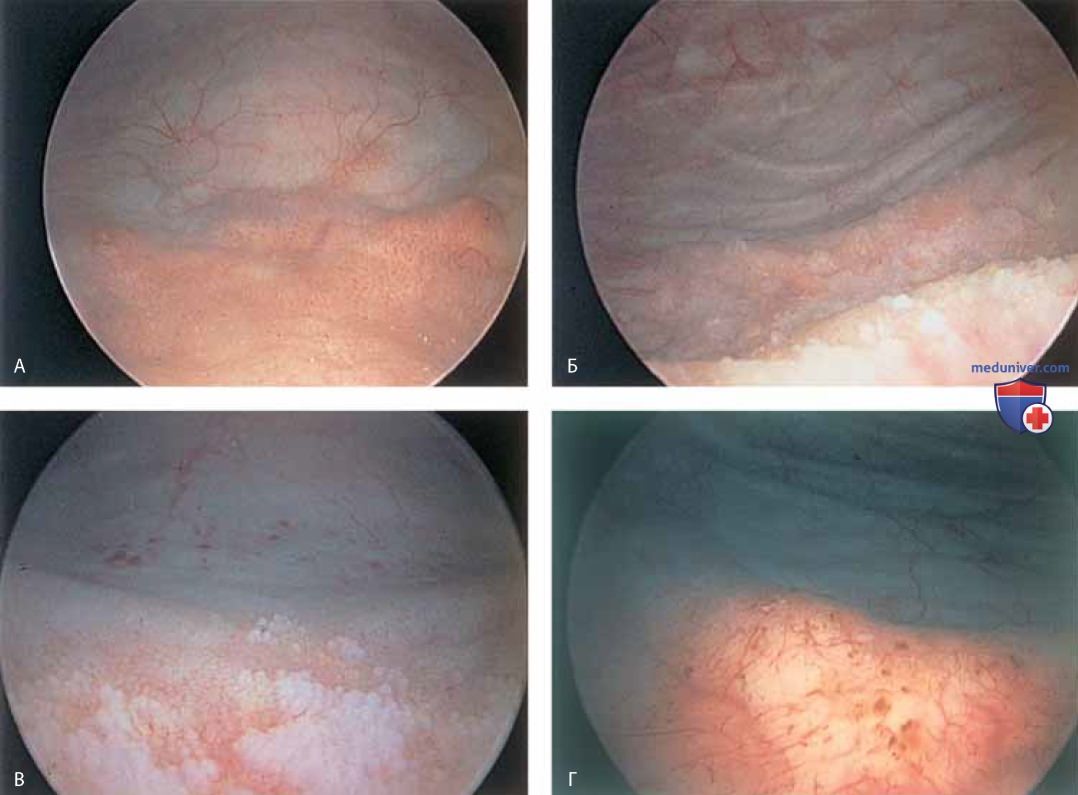
Введение феназопиридина (Pyridium) облегчает наблюдение за перистальтикой мочеточников (рис. 23).
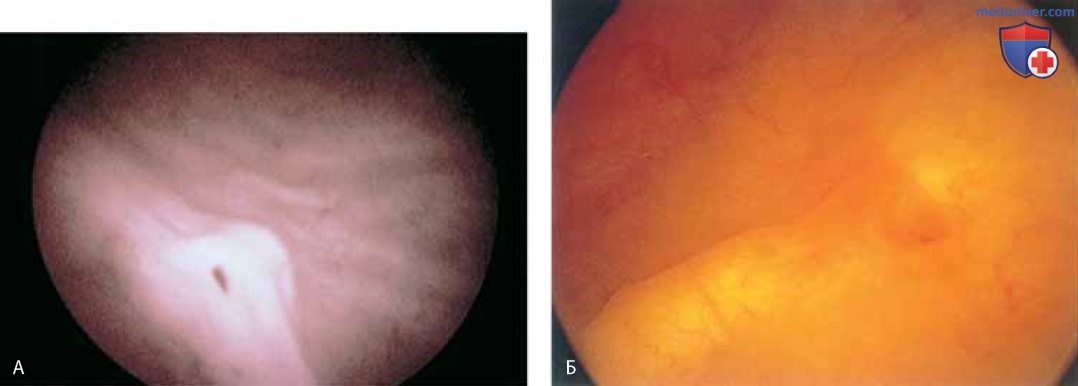
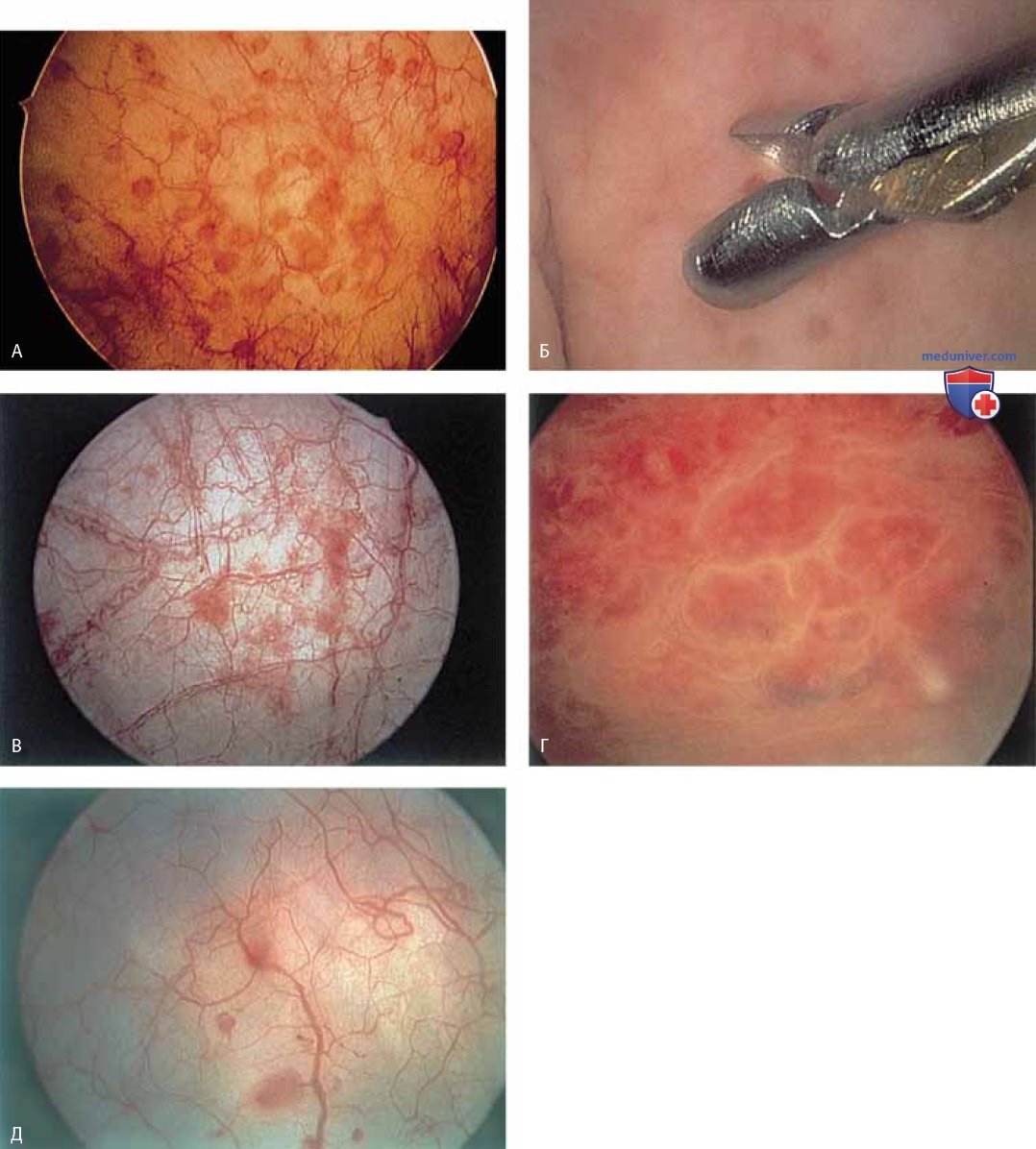
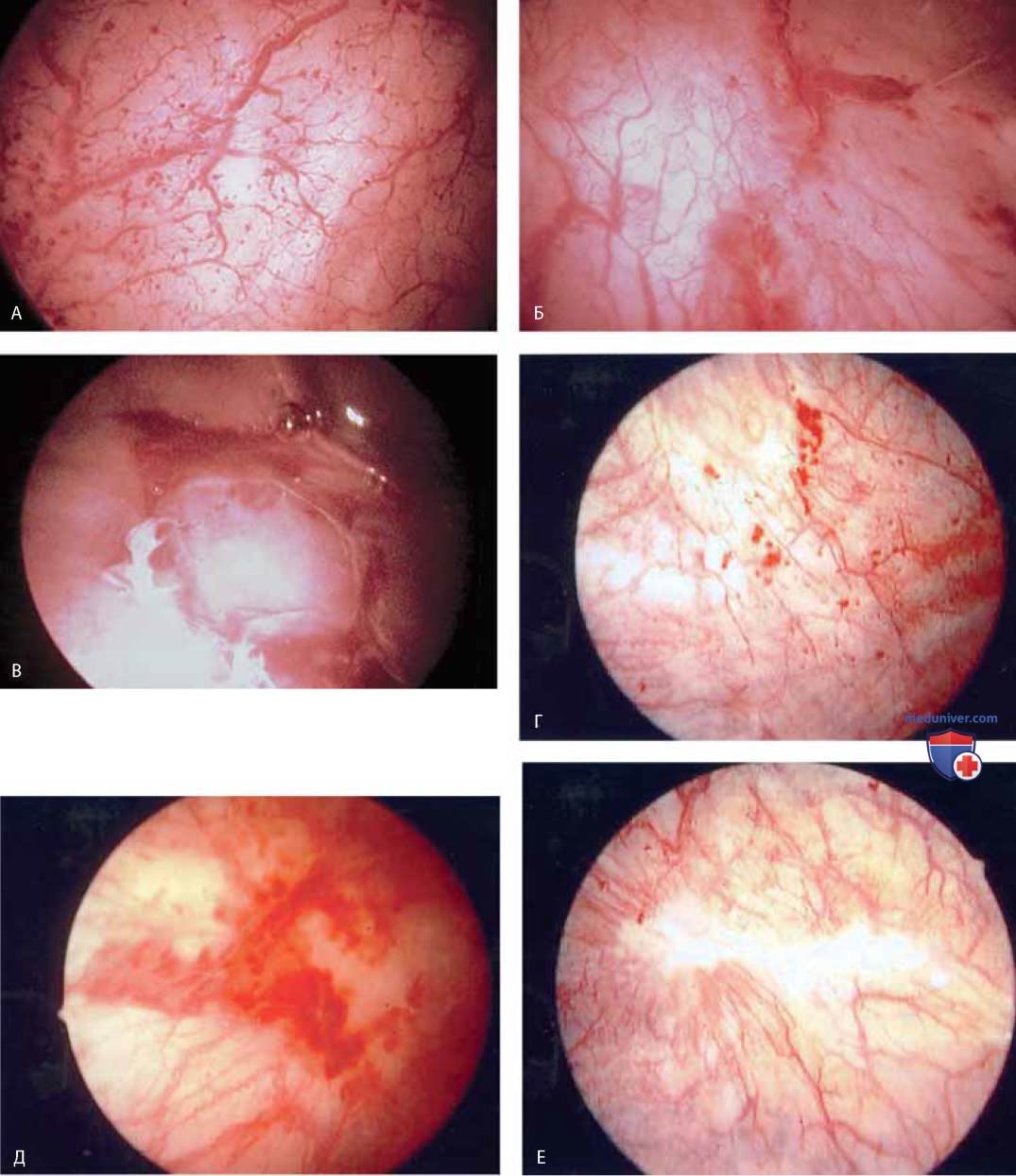
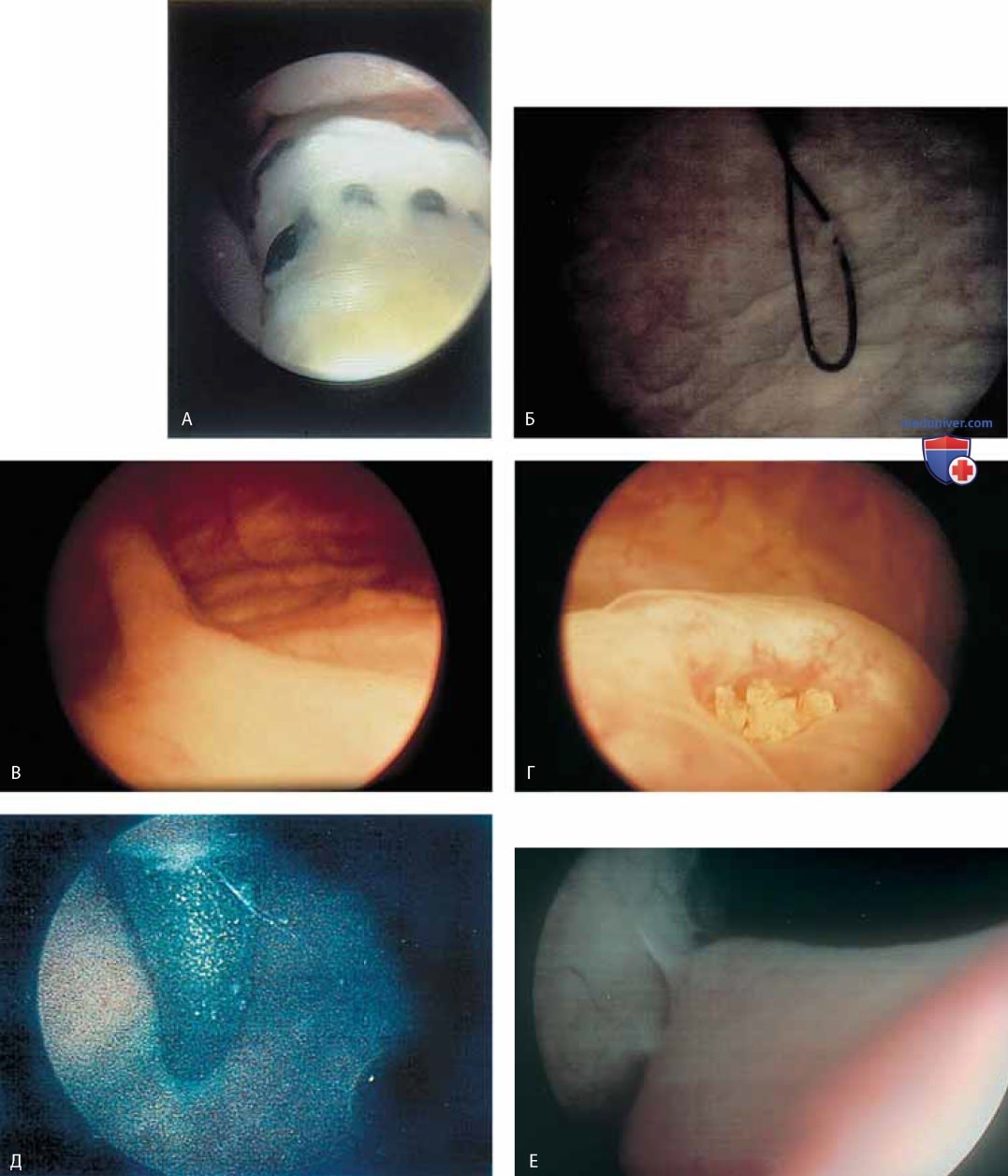
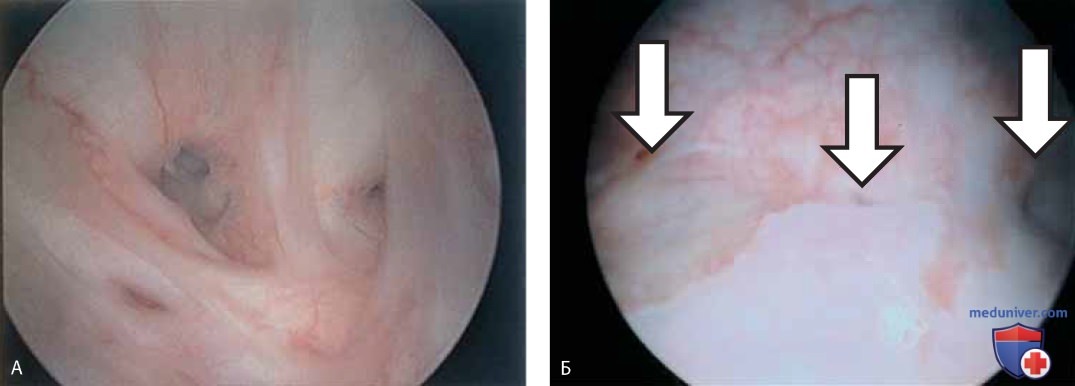
При цистоскопии можно обнаружить деформацию пузыря маткой (рис. 24), паравагинальные дефекты (рис. 25), удвоение мочеточника (рис. 26), уретроцеле (рис. 27), кистозный цистит (рис. 28 А-В), кисты стенки мочевого пузыря (рис. 29), пигментацию стенки мочевого пузыря (рис. 30), расширенные сосуды мочевого пузыря (рис. 31), трабекулярный мочевой пузырь (рис. 32), рубцовые изменения (рис. 33 А-В), тригонит (рис. 34), воспаление (рис. 35 А-Д), железистый цистит (рис. 36), интерстициальный цистит (рис. 37), инородное тело (рис. 38 А-Е), свищ (рис. 39) и рак (рис. 40 А-Г).
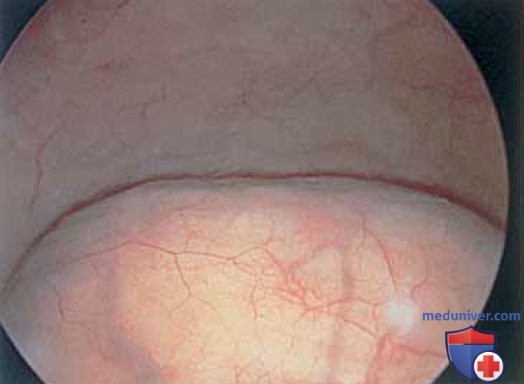
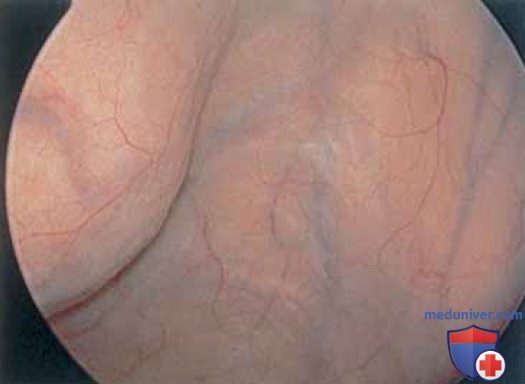
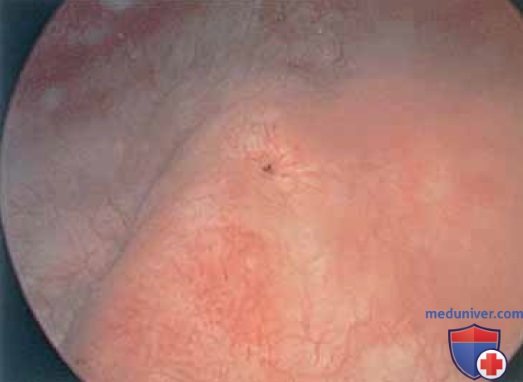
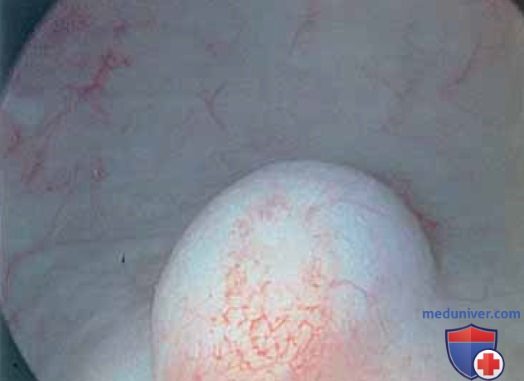
д) Хирургическая цистоскопия:
1. Биопсия мочевого пузыря. Биопсию мочевого пузыря выполняют в амбулаторных условиях. Анестезию обеспечивают введением в мочевой пузырь 50 мл 4% лидокаина на 5 мин или блокадой ножек мочевого пузыря 5 мл 1% лидокаина, введенного в подслизистый слой стенки мочевого пузыря (рис. 41).
Для биопсии может потребоваться футляр диаметром 22 Fr (6,6 мм). Инструмент выдвигают вперед до появления в поле зрения. Перемещение инструмента на значительное расстояние достигается движениями всего цистоскопа, более тонкие перемещения обеспечиваются движениями самих биопсийных щипцов.
2. Катетеризация мочеточников. Проходимость мочеточников оценивают внутривенным введением индигокармина (2,5-5,0 мл) и последующим (через 5 мин) наблюдением за поступлением окрашенной мочи из устьев мочеточников (рис. 42).
Во время вмешательств хирург должен быть уверен в целостности мочеточников и мочевого пузыря. Если поступления окрашенной мочи с какой-либо стороны не наблюдается, следует выполнить катетеризацию мочеточника и определиться с дальнейшей тактикой ведения. Катетеризацию мочеточников выполняют катетером, проведенным через операционный канал цистоскопа с «мостиком» Альбаррана. После визуализации устья мочеточника цистоскоп подводят к устью мочеточника и катетер (рис. 43) аккуратно вводят в мочеточник (рис. 44 А, Б).
3. Инъекции объемообразующих веществ. Инъекции коллагена — амбулаторная процедура, для которой требуется футляр диаметром 20-21 Fr (6-6,3 мм) и цистоскоп с линзой 12-25°. Инъекционную иглу, заполненную 0,4 мл 1% лидокаина, вводят через операционный канал в область шейки мочевого пузыря в точке 3 часов и продвигают вперед на 1 см (рис. 45).

Выполняют инъекцию на 1 см дистальнее шейки мочевого пузыря. Иглу промывают лидокаином и извлекают из стенки уретры. Вторую инъекцию 2,5 мл коллагена выполняют в точке 9 часов. Как правило, инъекция 5-7,5 мл коллагена обеспечивает хорошее смыкание просвета уретропузырного соединения (рис. 46).
Для трансуретрального введения объемообразующих средств создана специальная эндоскопическая система. Можно также выполнить периуретральную инъекцию коллагена. Периуретральную область обезболивают инъекцией смеси 1% лидокаина с индигокармином. Затем короткую иглу вводят глубже в периуретральные ткани дистальнее шейки мочевого пузыря, после инъекции смеси лидокаина и индигокармина под слизистой оболочкой уретры видно выбухание, окрашенное в синий цвет (рис. 47 А-Ж).
По мере выполнения инъекции можно наблюдать смыкание просвета шейки мочевого пузыря. При последующем эндоскопическом исследовании, как правило, обнаруживают следы старого коллагена.
е) Надлонная цистоскопия. Надлонная цистоскопия считается альтернативой трансуретральной цистоскопии при необходимости оценки нижнего отдела системы мочевыделения во время открытой тазовой хирургии. Цистоскопия выполняется экстраперитонеально, чтобы предотвратить попадание мочи в брюшную полость. Для идентификации устьев мочеточников внутривенно вводят 5 мл индигокармина. Через трехпросветный катетер Фолея трансуретрально ретроградно заполняют мочевой пузырь 400 мл жидкости. На забрюшинно расположенный купол мочевого пузыря накладывают «кисетный» шов рассасывающейся нитью толщиной 3-0, захватывая мышечный слой. В центре «кисета» выполняют прокол мочевого пузыря скальпелем и сразу вводят цистоскоп с углом обзора 30°. Затягивание «кисета» предотвращает истечение жидкости, не ограничивая движения цистоскопа (рис. 48).
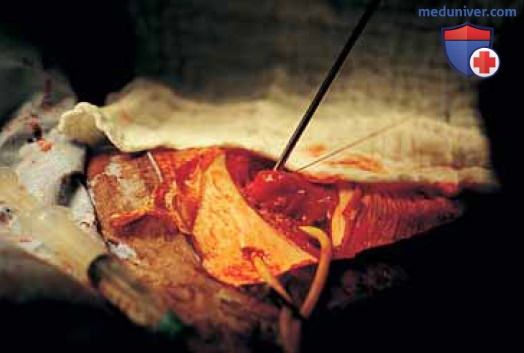
Ввиду того что полость пузыря расширяют путем введения жидкости через трансуретральный катетер, футляр и «мостик» не нужны, и цистоскоп вводят без них. Цистоскоп с углом обзора 30° обеспечивает наилучший осмотр треугольника, устьев мочеточников и всей полости пузыря. При осмотре ориентиром служит баллон катетера Фолея, ниже которого находится треугольник (рис. 49).
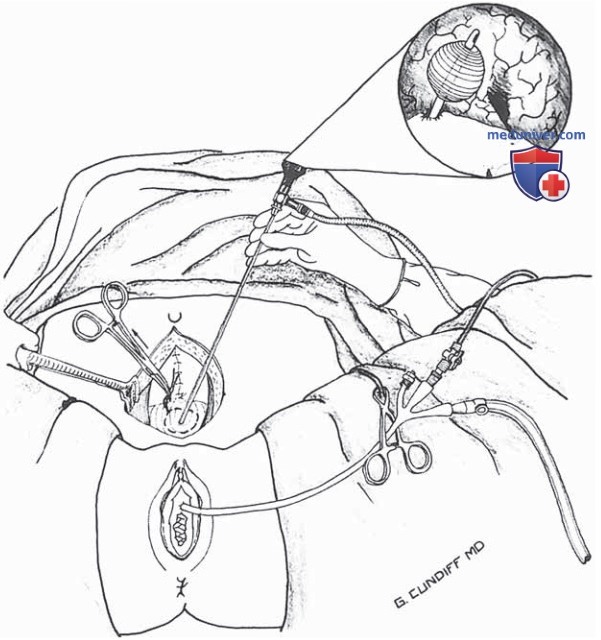
Если планируется надлонная катетеризация, после завершения цистоскопии катетер можно ввести через ранее выполненный прокол (рис. 50).
- Читать далее "Операция смены мужского пола на женский при трансгендерном расстройстве: техника операции, этапы"
Редактор: Искандер Милевски. Дата публикации: 23.3.2023

