Рецидивирующий полихондрит: причины, клиника, диагностика, лечение
Рецидивирующий полихондрит - краткий обзор:
• Рецидивирующий полихондрит — редкое мультисистемное аутоиммунное заболевание с образованием антител и клеточными иммунными реакциями к различным белкам хряща.
• Более чем у 30% пациентов выявляются сопутствующие заболевания, главным образом аутоиммунного или гематологического происхождения.
• Повторные эпизоды хондрита приводят к прогрессирующему разрушению хрящевых структур.
• Могут поражаться другие структуры, богатые протеогликанами, такие как глаза, кровеносные сосуды или внутреннее ухо.
• Часто присутствуют дерматологические проявления, особенно в связи с миелодисплазией.
а) Эпидемиология. Заболеваемость рецидивирующим полихондритом оценивают как 3,5 случая на 1 млн. человек в г. Рочестере, штат Минесота. Возрастной пик дебюта заболевания составляет 40-50 лет; однако развитие болезни возможно у детей и пожилых людей. Соотношение мужчин и женщин оценивается от 1:1,0 до 1,3:1,0. Большинство случаев описано у европеоидов, однако данных, показывающих роль этнических или географических факторов, не получено
б) Этиология и патогенез. Был получен ряд доказательств, указывающих на роль аутоиммунных реакций при рецидивирующем полихондрите. Более чем у 30% пациентов есть сопутствующее заболевание, главным образом аутоиммунной природы.
Предположение о роли гуморального иммунного ответа основано на наличии антител к коллагену II типа в острой фазе рецидивирующего полихондрита. Считается, что титры антител коррелируют с тяжестью симптомов. У пациентов с рецидивирующим полихондритом были обнаружены также другие антитела: аутоантитела к коллагену IX и X типов, малым коллагенам, которыми представлено 5-10% коллагенов хряща, аутоантитела к матрилину-1, внеклеточному матриксному протеину, преимущественно экспрессирующемуся в хрящах верхних дыхательных путей, и антитела к олигомерному матриксному белку — также одному из белков хряща.
Было описано несколько моделей животных, у которых иммунизация этими различными белками хряща вызывала множество проявлений хондрита, похожих на те, которые выявляются у пациентов. Роль иммунных комплексов и последующей активации системы комплемента показана при исследовании тканевых очагов, в которых обычно наблюдаются гранулярные отложения иммуноглобулинов и С3 компонента системы комплемента, сопровождающиеся инфильтрацией CD4+ лимфоцитами и плазматическими клетками. Влияние Т-клеток на патогенез рецидивирующего полихондрита также было показано, хотя и менее исследовано, у пациентов и на моделях животных в виде специфической реакции против тех же белков хряща.
Было выявлено, что клоны Т-клеток, выделенные у пациентов с рецидивирующим полихондритом, были специфичны к пептиду, соответствующему аминокислотным остаткам 261-273 коллагена 11 типа и рестриктируются как в DRBH0101, так и в DRBI*0401 аллелях. У пациентов с рецидивирующим полихондритом было найдено значительное, приблизительно двукратное, увеличение частоты DR4 антигена по сравнению со здоровыми людьми, но генотипирование пациентов с положительным DR-4 антигеном и в контроле не показало преобладания какого-либо подтипа DR4. Генетическая предрасположенность была также подтверждена на животных моделях.
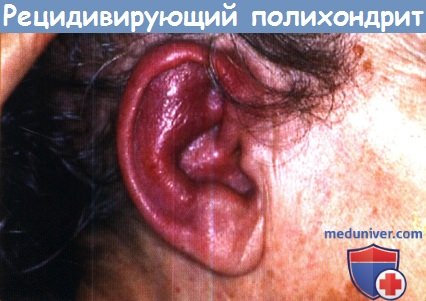
в) Клиника рецидивирующего полихондрита. Начало болезни обычно внезапное в виде характерного хондрита с артритом или (реже) воспалением глазного яблока. Неспецифические начальные симптомы, такие как лихорадка или потеря массы тела, наблюдаются редко.
Приступы хондрита обычно повторяются и перемежаются ремиссиями. Эпизоды воспаления чаще длятся несколько дней или недель и могут стихать спонтанно или при лечении; рецидив болезни наступает через педели или месяцы и впоследствии вызывает деструкцию хряща. Хондрит хряща ушной раковины является наиболее распространенным симптомом, наблюдающимся у 85% пациентов. Он проявляется болью, покраснением и отеком хрящевой части ушной раковины, без поражения нехрящевой части.
Биопсия хряща ушной раковины для постановки диагноза не требуется. После нескольких приступов ушная раковина может стать дряблой и отвисающей, похожей на цветную капусту; иногда она становится ригидной вследствие кальцификации. Назальный хондрит (65%) проявляется менее выраженным воспалением, болью в носу, заложенностью, ринорреей и иногда носовым кровотечением. После предшествующих эпизодов клинической картины воспаления или без них может появиться характерная седловидная деформация носа. Хондрит дыхательных путей нетипичен по проявлениям, однако он поражает до 50% пациентов и может привести к летальному исходу. Осложнения включают коллапс верхних дыхательных путей, дыхательную недостаточность обструктивного типа и вторичную инфекцию. Хондрит ребер (35%) вызывает париетальные боли, которые могут усугубить затруднения дыхания.
Боли в суставах часто наблюдаются при рецидивирующем полихондрите (у 30% пациентов). Могут поражаться крупные и мелкие суставы периферического и осевого скелета (более 70%). Артрит имеет интермиттирующий, мигрирующий, асимметричный, серонегативный и обычно неэрозивный характер.
Приблизительно у 60% пациентов развиваются офтальмологические осложнения. Наиболее часто наблюдаются эписклерит и склерит, несколько реже — сухой кератоконъюнктивит, ирит, ретинопатия, кератит. В редких случаях перфорация роговицы, васкулит артерии сетчатки и оптический неврит приводят к слепоте.
Стеноз наружного слухового канала, хондрит евстахиевой трубы или серозный средний отит могут привести к кондуктивной тугоухости, в то время как вследствие нейросенсорного поражения может развиться нейросенсорная тугоухость. Симптомы вестибулярных расстройств, такие как головокружение, атаксия, тошнота и рвота, обычно острые, но со временем наступает улучшение.
Широкий спектр сердечно-сосудистых нарушений достаточно широк (аортальная и/или митральная регургитация, поражение проводящей системы сердца, перикардит, аортит, приводящий к возникновению аневризм, синдром дуги аорты, подобный болезни Такаясу, васкулит крупных и средних сосудов, лейкокластический васкулит, тромбофлебит). Поражение имеет воспалительный и/или тромботический характер. Некоторые, но не все, тромботические проявления связаны с антифосфолипидным синдромом. Васкулит крупных сосудов склонен развиваться через несколько лет вялотекущей и часто латентной болезни, несмотря на иммуносупрессивную терапию.
Кожные проявления иногда являются признаком рецидивирующего полихондрита (12%) и в конце концов проявляются более чем у трети пациентов. Эти проявления неспецифичны и включают узелки на конечностях, пурпуру полости рта или распространенный афтоз, папулы, стерильные пустулы, поверхностный флебит, сетчатое ливедо, язвы конечностей, дистальный некроз. Они появляются одновременно с приступами хондрита или без них. Патологическая картина включает воспалительные или тромботические поражения сосудов, нейтрофильные инфильтраты, как при нейтрофильных дерматозах и воспаление дермы и подкожно-жировой клетчатки. У пациентов с кожными проявлениями или без них клиническая картина рецидивирующего хондрита сходна.
Тем не менее, частота кожных проявлений (> 90%), возраст первого проявления хондрита и соотношение мужчин/женщин оказываются выше, если RP сочетается с миелодисплазией, поэтому их наличие у пожилого мужчины служит основанием для повторного анализа крови для выявления скрытой миелодисплазии.
Лабораторная картина рецидивирующего полихондрита неспецифична, представлена острым и хроническим воспалением. При поражении почек (пролиферация мезангия, нефропатия иммуноглобулина А, тубулоинтерстициальный нефрит или некротизирующий гломерулонефрит) в анализе мочи могут выявиться отклонения.
Для выявления скрытого поражения легких должно систематически проводиться исследование функции внешнего дыхания, включая кривые потока на вдохе и выдохе. Результаты этих исследований могут быть подтверждены компьютерной томографией. Более высокое разрешение могут давать трехмерная или спиральная магнитно-резонансная томография. У пациентов с рецидивирующим хондритом могут выявляться аутоантитела к коллагену II, IX и XI типов и к матрилину I, хотя их рутинное определение недоступно. Для оценки развития болезни может быть полезно измерение неоэпитопа коллагена II типа.
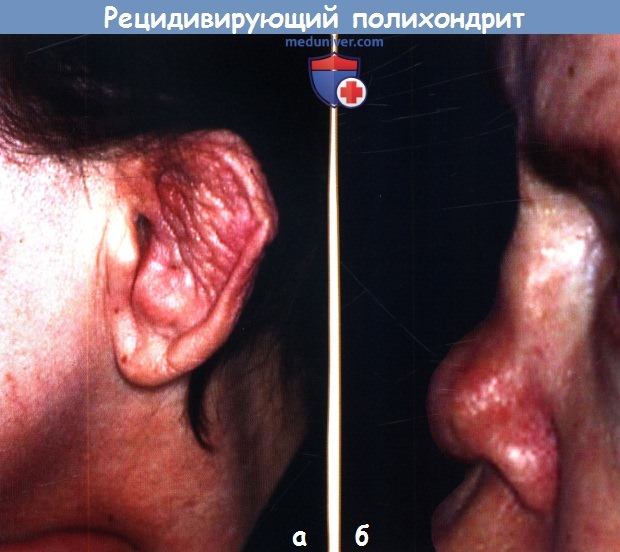
Рецидивирующий полихондрит. Седловидная деформация носа.
д) Диагностика и дифференциация представлены в блоках ниже.


е) Прогноз и течение. Рецидивирующий полихондрит имеет прогрессирующее клиническое течение с рецидивирующими обострениями. Число внутренних органов, вовлекающихся в патологический процесс, тяжесть поражения и эффективность лечения при рецидивирующем полихондрите непредсказуемы. Распространены случаи смерти от дыхательных и сердечно-сосудистых осложнений и вторичной инфекции. У пациентов повышен риск развития летальных миелодиспластических злокачественных опухолей.
ж) Лечение рецидивирующего полихондрита. Из-за высокой вариабельности течения рецидивирующего полихондрита ключом к оптимальному лечению больного является индивидуальная терапия. Общие терапевтические указания основаны на ретроспективном анализе серий случаев или описаниях отдельных случаев. Нестероидные противовоспалительные средства, колхицин или дапсон могут быть эффективны при легком хондрите ушной раковины или назальном хондрите, артралгии или легком артрите. Более тяжелые проявления требуют лечения кортикостероидами внутрь в дозах 0,3-1,0 мг/кг массы тела в зависимости от тяжести заболевания. Пульсовое внутривенное введение стероидов показано при острой обструкции дыхательных путей и/или перед хирургическим вмешательством (трахеостомия, лечение аневризмы аорты, замена сердечных клапанов).
Длительное лечение кортикостероидами снижает частоту и степень тяжести рецидивов, хотя не предотвращает поражение жизненно важных органов. Различные виды иммунодепрессантов с некоторым эффектом применялись как модифицирующие заболевание и нестероидные средства. Метотрексат, азатиоприн, циклофосфамид и циклоспорин А используются наиболее часто. В отдельных случаях описаны положительные эффекты новых методов биологической терапии, таких как анти-CD4 моноклональные антитела, анти-TNF средства и трансплантация аутологичных стволовых клеток.
з) Список литературы:
1. Kent PD et al: Relapsing polychondritis. Curr Opin Rheumatol 16:56, 2004.
2. Gergely P et al: Relapsing polychondritis. Best Pract Res Clin Rheumatol 18:723, 2004.
3. Letko E et al: Relapsing polychondritis: A clinical review. Semin Arthritis Rheum 31:384, 2002.
4. Hansson AS et al: Cartilage-specific autoimmunity in animal models and clinical aspects in patients-focus on relapsing polychondritis. Arthritis Res 4:296, 2002.
5. Buckner JH et al: Identification of type II collagen peptide 261-273-specific T-cell clones in a patient with relapsing polychondritis. Arthritis Rheum 46:238, 2002.
6. Lamoureux JL et al: Mice expressing HLA-DQ6a8β transgenes develop polychondritis spontaneously. Arthritis Res Ther 8: R134, 2006.
7. Frances C et al: Dermatologic manifestations of relapsing polychondritis. Medicine (Baltimore) 80:173, 2001.
8. Kraus VB et al: Urinary type II collagen neoepitope as an outcome measure for relapsing polychondritis. Arthritis Rheum 48:2942, 2003.
- Рекомендуем далее ознакомиться со статьей "Ревматоидный артрит: частота встречаемости, причины, механизмы развития"
Редактор: Искандер Милевски. Дата публикации: 15.2.2019

