Причины, клиника, диагностика и лечение аутосенсибилизирующего дерматита
- Острое заболевание, провоцируется инфекцией, застойным и контактным дерматитом, ионизирующей радиацией, тупой травмой и оставшимся после операции шовным материалом.
- Распространенные, зудящие, папуловезикулезные высыпания, чаще всего на конечностях.
- Сопутствующие признаки являются признаками способствующего аутосенсибилизации заболевания.
- Патоморфологическая картина не имеет диагностического значения и проявляется острым спонгиотическим процессом в эпидермисе с поверхностным, периваскулярным, лимфогистиоцитарным инфильтратом в дерме, содержащим единичные эозинофилы.
а) Эпидемиология. Аутосенсибилизирующий дерматит — феномен, в результате которого острый дерматит развивается в виде поражения кожи на удалении от воспалительного очага, а вторичный острый дерматит не объясним причиной, вызвавшей первичное воспаление. Классическая картина аутосенсибилизации наблюдается у пациентов с венозной застойной болезнью, где не менее чем у 37% пациентов развивается по крайней мере хотя бы один эпизод аутосенсибилизации, а также среди больных дерматофитией, 4-5% которых страдают реакциями по типу дерматофитид.
б) Этиология и патогенез. Термин «аутосенсибилизированный дерматит» был предложен Уайтфельдом (Whitfield) в 1921 г. для описания картины реакций, начиная от генерализованных, эритематозных, кореподобных и уртикарных высыпаний после тупой травмы до генерализованного, петехиального, папуловезикулезного дерматита вследствие острого раздражения при хроническом статическом дерматите.
Следовательно, в эту рубрику могут быть включены везикулезные Id-реакции, вызванные туберкулезом, гистоплазмозом, дерматофитией и бактериями. Такие неэкзематозные реакции, как многоформная эритема и нейтрофильный лобулярный панникулит, также рассматривались как следствие аутосенсибилизации, связанной с различными инфекциями.
К другими факторам, способствующим этому феномену, относятся применение раздражающих или сенсибилизирующих химикатов, ионизирующая радиация и шовный материал, оставшийся после операции.
Хотя первоначально считалось, что это заболевание развивается вследствие аутосенсибилизации к эпидермальным антигенам, экспериментально эта концепция не была подтверждена. В исследованиях на мышах, с целью определения роли белков кератиноцитов как антигенных переносчиков для гаптена, Fehr и соавт. получили клоны Т-клеток CD4+ Т-клеточного рецептора α/β, ограниченные по системе главного комплекса гистосовместимости, которые пролифелировали в ответ на воздействие экстрактов кератиноцитов, не сопряженных с гаптеном.
В этих исследованиях такие аутореактивные клоны Т-клеток нельзя было получить после обработки ирритантами. Тем не менее авторы предположили, что Т-клетки, аутореактивные к антигенам кератиноцитов, могут генерироваться во время контактной гиперчувствительности и приводить к развитию Id-реакции.
В одном из исследований с самым большим на сегодня количеством участников, только у 4 из 81 пациента с аутосенсибилизированным дерматитом были выявлены сывороточные антитела с цитотоксичностью к аутологовой или гомологичной коже. Однако роль таких антител в развитии заболевания, даже в этих 4 случаях, должна интерпретироваться с осторожностью, учитывая высокую частоту эпидермальных аутоантител у здорового взрослого населения.
В одном из экспериментов, в котором морским свинкам выполнялась инъекция аутологичной кожи, Wilhelmj и соавт. выявили дерматит у 2 из 11 животных, однако было не ясно, являлась ли эта реакция иммунологической, и что же могло служить причинным аллергеном (аллергенами). Другие исследователи, используя подобные методики, не смогли индуцировать кожного заболевания у животных путем введения эпидермального экстракта. В противоположность этому, у 19 из 24 пациентов с активной сенсибилизацией реакция развилась после внутридермального введения водного экстракта аутологичных эпидермальных клеток.
Термин аутосенсибилизация является, по сути, неточным. Болезнь чаще всего развивается вследствие гиперреактивности кожи, индуцированной либо иммунологическими, либо неиммунологическими факторами. Такие факторы, как раздражение, сенсибилизация, инфекция и травма, которые вызывают аутосенсибилизацию, способствуют высвобождению различных эпидермальных цитокинов. После гематогенной диссеминации в достаточных количествах эти цитокины могут повышать чувствительность кожи к целому ряду неспецифических и при прочих условиях безвредных стимулов, создавая картину «запредельной» реакции, обозначаемой классическим термином аутосенсибилизация. Такая гипотеза объясняет:
а) результат тестирования с аутологичными эпидермальными клетками в форме гиперчувствительности замедленного типа у людей,
б) гистопатологические признаки заболевания и
в) наличие активированных Т-лимфоцитов, которые иногда наблюдаются в крови пациентов с аутосенсибилизацией.
Характерное распределение высыпаний при заболевании можно было бы также объяснить, если бы было обнаружено, что кожа верхних и нижних конечностей содержит больше рецепторов различных цитокинов, чем кожа лица и кистей, или что в данных участках кожной поверхности эти рецепторы более авидные. Такой «географический» вариант распределения антигена буллезного пемфигоида действительно наблюдался, в связи с чем была выдвинута гипотеза, что этим и объясняются клинические проявления данного иммунного заболевания. Возможно, современные биотехнологии помогут объяснить загадку аутосенсибилизации.
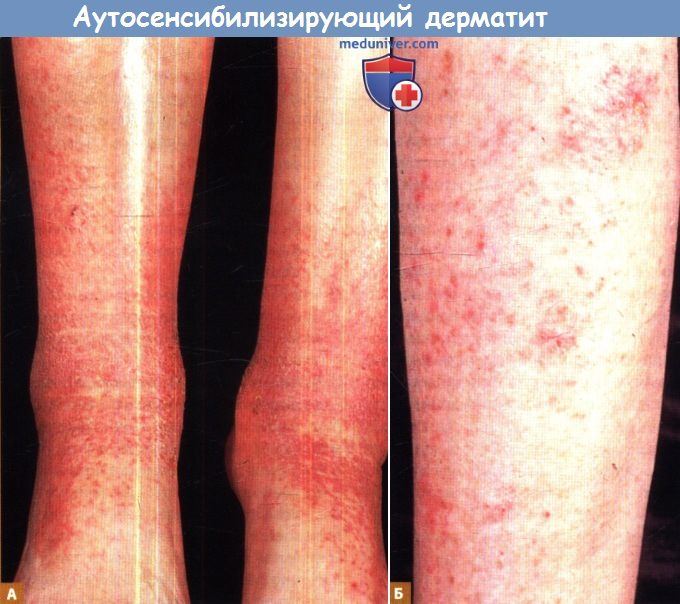
У пожилой женщины с длительным анамнезом застойного дерматита отмечается постепенное нарастание отека,
кожный зуд и множественные, точечные, поверхностные, экскориированные язвы, расположенные в области медиальной лодыжки (А).
Спустя девять дней после образования язв развились острые, интенсивно зудящие, эритематозные, папуловезикулезные высыпания на предплечьях (Б),
которые прогрессируют и распространяются на плечи, туловище и кисти.
Кроме того, острый папуловезикулезный дерматит может поражать нижние конечности, а также наслаиваться на хронический застойный дерматит (А).
в) Клиника аутосенсибилизирующего дерматита. В типичных случаях через 1-2 недели после острого воспаления развиваются сильно зудящие, симметричные, диссеминированные, эритематозные высыпания в форме пятен, папул и везикул. Высыпания в порядке убывания частоты поражают предплечья, бедра, голени, туловище, лицо, кисти, шею и стопы. Во время эволюции дерматита его морфологические изменения зависят от возрастающей хронизации процесса (например, от везикул до чешуек).
Гистопатологические признаки не патогномоничны: спонгиотические эпидермальные везикулы в сочетании с поверхностным, периваскулярным, лимфогистиоцитарным дермальным инфильтратом, который содержит рассеянные эозинофилы. При иммунофенотипических исследованиях кожи было выявлено, что большиство лифоцитов в эпидермисе — это CD3+ и CD8+ Т-клетки, а в дерме — преимущественно клетки CD4+. У большинства лиц с аутосенсибилизацией в пораженной коже отложения антител или комплемента не обнаружены.
Как упоминалось выше, также существуют сообщения о неэкзематозных типах аутосенсибилизации. По имеющимся данным как многоформная эритема, так и нейтрофильный лобулярный панникулит могут быть индуцированы различными инфекционными процессами. Гистологическая картина в этих случаях соответствует изменениям, свойственным многоформной эритеме или лобулярному панникулиту.
г) Дифференциальный диагноз аутосенсибилизирующего дерматита:
1. Наиболее вероятный:
- Аллергический контактный дерматит
- Ирритантный контактный дерматит
- Атопический дерматит
- Нумулярный дерматит
2. Следует учесть:
- Полиморфный фотодерматит
- Розовый лишай
- Эруптивный (каплевидный) псориаз
3. Необходимо исключить:
- Инфекционные заболевания
- Дерматофитии
- Чесотку и другие клещевые дерматозы
- Вирусные экзантемы
- Токсидермию
д) Прогноз и течение. Заболевание часто персистирует и распространяется до устранения причинного первичного воспаления.
е) Лечение аутосенсибилизирующего дерматита. Лечение считается наиболее успешным, когда направлено на основное заболевание. Часто выраженность мокнущих, везикулезных высыпаний при аутосенсибилизации снижается после применения подсушивающих средств, таких, как сульфат алюминия и ацетат кальция.
Учитывая вероятное участие цитокинов и модиаторов воспаления, чувствительных к глюкортикостероидам и макролактамам, может помочь системное и/или местное лечение этими препаратами.
Чтобы предупредить появление вторичных эффектов экскориаций, необходимо контролировать кожный зуд местными противозудными средствами или пероральными антигистаминными препаратами.
Однако местные препараты следует применять осторожно, учитывая возможность провокации местными средствами аллергической реакции в уже страдающей дерматитом коже.
- Рекомендуем далее ознакомиться со статьей "У кого возникает псориаз? Эпидемиология"

